Professional Documents
Culture Documents
Hipersensibilidad (Alergia)
Uploaded by
StefanyLondoño0 ratings0% found this document useful (0 votes)
8 views63 pageshipersensibilidad alergias
Original Title
15. Hipersensibilidad (Alergia)
Copyright
© © All Rights Reserved
Available Formats
PPT, PDF, TXT or read online from Scribd
Share this document
Did you find this document useful?
Is this content inappropriate?
Report this Documenthipersensibilidad alergias
Copyright:
© All Rights Reserved
Available Formats
Download as PPT, PDF, TXT or read online from Scribd
0 ratings0% found this document useful (0 votes)
8 views63 pagesHipersensibilidad (Alergia)
Uploaded by
StefanyLondoñohipersensibilidad alergias
Copyright:
© All Rights Reserved
Available Formats
Download as PPT, PDF, TXT or read online from Scribd
You are on page 1of 63
La extravagancia de los deseos es la causa fundamental
que ha conducido al mundo a su difícil situación actual.
Rápido mejor que lento, más mejor que menos, este
“desarrollo’ superficial está directamente relacionado con el
colapso inminente de la sociedad. Solamente ha servido
para separar al hombre de la naturaleza. La humanidad
debe detener el fomento del deseo de posesiones
materiales y ganancias personales y moverse en su lugar
hacia el conocimiento espiritual.
Masanobu Fukuoka (1913 - 2008)
La Revolución de una Brizna de Paja
HIPERSENSIBILIDAD
(ALERGIA)
• Se denomina hipersensibilidad o alergia
cuando una respuesta inmune termina en
reacciones dañinas exageradas o
inapropiadas en el huésped.
• Las manifestaciones clínicas de éstas
reacciones son típicas en un individuo
dado y ocurren al contacto con el antígeno
específico al cual el individuo es
hipersensible.
• El primer contacto del individuo con el
antígeno lo sensibiliza, y los contactos
subsiguientes disparan la respuesta
alérgica.
• Las reacciones de hipersensibilidad se
subdividen en cuatro tipos principales:
- Tipos I, II y III son mediadas por
anticuerpos (tipo I por IgE, y tipos II y III por
IgG).
- Tipo IV es mediada por células (Tabla 1)
Reacciones de hipersensibilidad
Mediador Tipo Reacción
IgE I(inmediata, El IgE es inducido por el alérgeno y se une a los
anafiláctica) mastocitos y basófilos. Cuando se expone de
nuevo al alérgeno, el alérgeno hace reacción
cruzada con el IgE unido, lo que induce
desgranulación y liberación de mediadores
como histamina.
IgG II (citotóxica) Antígenos sobre la superficie celular combinan
con el anticuerpo; esto lleva a lisis mediada por
el complemento, como por ejemplo, reacciones
de transfusión o RH, o anemia hemolítica
autoinmune.
IgG III (inmuno complejo) Complejos inmunes antígeno-anticuerpo se
depositan en tejidos, el complemento se activa,
y las células PMN se atraen al sitio donde
liberan enzimas lisosomales y causan daño
tisular
Célula IV (retardada) Linfocitos Th sensibilizados por un antígeno
liberan citoquinas después del segundo
contacto con el mismo antígeno. Las citoquinas
inducen inflamación y activan macrófagos, que
a su vez, liberan diversos mediadores.
Hipersensibilidad Inmediata (anafiláctica)
tipo I.
• Ocurre cuando un antígeno (alérgeno) se
une a una IgE sobre la superficie de
mastocitos motivando la liberación de
diversos mediadores como histamina.
• ¿Cómo inicia el proceso?
• - cuando un antígeno induce la formación de
anticuerpos IgE que se une fuertemente por su
fragmento Fc a basófilos y mastocitos.
• - Re-exposición al mismo antígeno termina en
ligamiento cruzado de la célula unida a IgE, y en
pocos minutos desgranulación y liberación de
mediadores farmacológicamente activos (fase
inmediata).
• - Nucleótidos cíclicos y calcio juegan papeles
esenciales en la liberación de los mediadores.
¿Por qué aparecen rápidamente los
síntomas como el edema y el eritema?
• - Los mediadores ya están preformados (como
histamina) por lo que se liberan rápido.
Fig. 5-7 Secuencia de eventos que llevan a hipersensibilidad I. APC, antigen-
presenting cell; GM- CSF, granulocyte- macrophage colony-stimulating factor;
TCR, T-cell receptor; TH2 cell, CD4+ helper T cell.
• La fase tardía ocurre aproximadamente 6 horas
después de la exposición al antígeno a
instancias de mediadores como leucotrienos
que se sintetizan después de la degranulación
de la célula.
• - mediadores causan un influjo de células
inflamatorias, tales como neutrófilos y
eosinófilos ocasionando eritema e induración.
• Las reacciones involucradas en las
reacciones de hipersensibilidad son
sustancias como polen, pelos de
animales, alimentos (nueces, mariscos), y
diversas drogas a los que la mayoría de la
gente no exhibe síntomas clínicos.
• Sin embargo, algunas personas
responden produciendo enormes
cantidades de IgE manifestando varios
síntomas alérgicos.
¿Por qué el aumento de IgE en los
alérgicos?
• - Células TH2 secretan IL-4 que aumenta
el cambio de clase a IgE.
• Individuos no-alérgicos responden al
mismo antígeno produciendo IgG.
• Hay una predisposición genética a
reacciones de hipersensibilidad inmediata.
• Hay varia formas de manifestaciones
clínicas de hipersensibilidad tipo I:
- urticaria, - eczema, - asma
- rinitis y conjuntivitis (fiebre del heno)
¿De qué dependen las manifestaciones
clínicas?
- en gran parte de la ruta de entrada del alérgeno
- de la localización de los mastocitos que llevan
el IgE específico para el alérgeno
Por ejemplo:
- algunos individuos expuestos a polen en el
aire desarrollan fiebre de heno
- otros que ingieren alérgenos en alimentos
desarrollan diarrea.
- urticaria en la piel porque tienen mastocitos
con IgE específica al alérgeno en esa región
- rinitis porque tienen mastocitos alérgeno-
específicos en la nariz.
Enfermedades alérgicas debido a alérgenos específicos y
sus manifestaciones clínicas
Enfermedades alérgicas Alérgenos Hallazgos clínicos
Rinitis alérgica (fiebre de Arboles, pastos, polvo, Edema, irritación, moco en
heno) gatos, perros, ácaros las mucosas nasales
Alergia alimentos Leche, huevos, pescado, Urticaria, problemas
cereales, granos gastrointestinales
Picadura insectos, test piel Edema local de piel,
in vivo para alergias enrojecimiento,
vasodilatación de vasos
Asma Materiales inhalados Constricción bronquial y
traqueal, edema,
producción de moco,
inflamación masiva
Anafilaxis sistémica Picadura insectos, veneno Constricción bronquial y
serpientes, reacciones a traqueal, completa
drogas vasodilatación y muerte
• La forma más severa de la hipersensibilidad
tipo I es la anafilaxis sistémica:
• - puede ser fatal por broncoconstricción severa e
hipotensión (shock)
• - de importancia para el personal médico es la
reacción a los guantes de látex plástico como
urticaria, asma e inclusive anafilaxis sistémica.
• Algunos mediadores importantes y sus
efectos en reacciones de hipersensibilidad
tipo I son:
- histamina - serotonina
- prostaglandinas - tromboxanos
- sustancia de lenta reacción de anafilaxis (SRS-A)
(diversos leucotrienos)
- factor quimotac de eosinóf. de anafilaxis (ECF-A)
En la vía aérea alérgica (asma):
• - IL-13 parece la causa de hiperactividad aérea.
• - células TH2 sintetizan IL-13 y se une a un
receptor que comparte una cadena con el
receptor IL-4.
• - IL-13 no incrementa la cantidad de IgE.
Reacciones anafilactoides:
• - difieren de las anafilacticas en que no son
mediadas por IgE
• - se parecen en las manifestaciones clínicas a
las anafilacticas.
• - los agentes disparadores (drogas o medios de
contraste yodados) inducen directamente a los
mastocitos y basófilos a liberar sus mediadores.
Mediadores de mastocitos
Mediadores Efecto
Almacenados y liberados
Histamina Contracción musculatura lisa; permeabilidad
vascular
Heparina Anticoagulante
Factor quimotáctico A (múltiples Quimotaxis
quimoquinas)
Nuevamente sintetizados a
partir del ácido araquidónico
Prostaglandina E2 (vía de la Incremento del dolor y permeabilidad vascular
ciclooxigenasa)
Prostaglandina D2 Incremento contracción musculatura lisa y
permeabilidad vascular
Leucotrienos C4, D4, E4 (vía de la Incremento contracción musculatura lisa y
lipooxigenasa) permeabilidad vascular
Leucotrieno B4 Quimotaxis para neutrófilos
Histamina
- causa vasodilatación, incrementa permeabilidad vascular
y contracción de músculo liso
- clínicamente puede ocasionar rinitis alérgica, urticaria y
angioedema
- en parte, es responsable de broncoespasmos
prominentes en anafilaxis aguda.
SRS-A (slow reacting substance anaphilaxis)
- consiste de diversos leucotrienos
- se producen durante las reacciones anafilácticas
- se forman a partir del ácido araquidónico
- incrementan la permeabilidad vascular y la contracción
de músculo liso
- son los principales mediadores en la broncoconstricción
del asma
ECF-A (eosinophil chemotactic factor
anaphilaxis)
- existe preformado en los gránulos de
mastocitos
- durante anafilaxis se liberan y atraen
eosinófilos que son prominentes en
reacciones alérgicas inmediatas
- es incierto el papel de eosinófilos, pero
liberan histaminasa y arilsulfatasa que
degradan histamina y SRS-A,
respectivamente.
- eosinófilos pueden por tanto reducir la
severidad de la respuesta tipo I
Serotonina (hidroxitriptamina)
- es preformada en mastocitos y plaquetas
sanguíneas
- causa dilatación capilar, incremento de la
permeabilidad vascular y contracción de
músculo liso.
- De poca importancia en la anafilaxis humana
Prostaglandinas y tromboxanos.
- se relacionan con los leucotrienos
- causan dilatación, incremento de la
permeabilidad de capilares y
broncoconstricción.
- los tromboxanos agregan plaquetas
• Los mediadores son activos por pocos
minutos después de ser liberados; se
inactivan enzimáticamente y se re-
sintetizan lentamente.
• Las manifestaciones de anafilaxis varían
entre especies debido a que los
mediadores se liberan a diferentes
velocidades en diferentes cantidades y por
la variación a la sensibilidad en los tejidos:
• Ejemplo, órgano principal de shock:
- en humanos es el tracto respiratorio
(broncoespasmo, edema laringeal)
- en los perros es el hígado (venas hepáticas)
Atopía
• Los desordenes atópicos como la fiebre del
heno, asma, eczema y urticaria son
reacciones de hipersensibilidad inmediata:
- que exhiben una fuerte predisposición familiar
- se asocian con niveles elevados de IgE
¿Qué procesos juegan un papel en la
atopía?
- falla de la regulación a nivel de célula T
(incremento en producción de IL-4 incrementa
síntesis de IgE).
- incremento en la toma y presentación de
antígenos ambientales.
- hiper-reactividad de tejidos blanco que a menudo
contienen números grandes de células TH2.
Cellular mechanisms of atopy. In the development of atopy (or systemic allergy), subpopulations of helper T-cells
CD4+ vary and alter the expression of cytokines. These cytokines in turn alter effector cells by influencing
proliferation and function of B-cells and eosinophils. When the precursory helper T-cells (TH0) mature, they will
become TH1 or TH2 subtypes, which suppress or augment effector cell function, respectively, by releasing differing
arrays of cytokines. The TH1 cell release interferon- (IFN), tumor necrosis factor- (TNF), and IL-2, which inhibit
(cyan arrow) TH2 differentiation and B-cell antibody formation. In contrast, TH2 cells release IL-4, IL-5, IL-9, IL-10,
and IL-13, which inhibit TH1 differentiation and augment eosinophil proliferation and B-cell antibody formation
(mainly through binding to the IL-4 receptor).
• Se estima que en USA hasta el 40% de
las personas han experimentado un
desorden atópico en algún momento de
sus vidas.
• La incidencia de enfermedades alérgicas
como el asma está aumentando
grandemente en países desarrollados de
Norte América y Europa. ¿Por qué?
• - hipótesis: carga de parásitos es baja
comparada con la de los países en desarrollo
por lo que habría IgE disponible para causar
enfermedades alérgicas.
• La exposición a alérgenos específicos
(polen, heces insectos, mariscos,
nueces) en individuos atópicos inducen
los síntomas de los desordenes atópicos.
• Personas sensibles hacen reacciones
inmediatas a test de piel (inyección,
parche, rasguño) que contienen el
antígeno ofensor.
• La hipersensibilidad atópica se transfiere
por suero (es mediada por anticuerpos).
Tests de radioalergenosorbentes (RAST)
- permiten la identificación de IgE
específicas contra alérgenos potencialmente
ofensivos si están disponibles antígenos
específicos para tests in vitro.
Se han identificado diversos genes asociados
con atopia:
• - cadena alfa del receptor IL-4
• - IL-4
• - receptor para la cadena pesada epsilon
• - diversos genes MHC clase II
Hipersensibilidad a Drogas
• Drogas antimicrobianas como la penicilina
son la causa más común de reacciones de
hipersensibilidad.
• Generalmente, un producto metabólico de
la droga actúa como hapteno y se une a la
proteína del cuerpo la que induce la
formación de anticuerpos.
• El anticuerpo resultante puede reaccionar
con el hapteno o la droga intacta y motivar
hipersensibilidad tipo I.
• Pueden ocurrir reacciones a cantidades
muy pequeñas de la droga, como el test
de piel con el hapteno.
• Un ejemplo de utilidad clínica es el test de
piel que utiliza peniciloil-polilisina para
revelar una alergia a la penicilina.
Desensibilización
• Las principales manifestaciones de
anafilaxis ocurren cuando súbitamente se
liberan grandes cantidades de mediadores
como resultado de una dosis masiva de
antígeno que abruptamente se combina
con IgE sobre mastocitos.
• La anafilaxis sistémica es potencialmente
fatal y la desensibilización la puede
prevenir.
Hay dos tipos de desensibilización: aguda y
sistémica.
La desensibilización aguda:
• - involucra la administración de cantidades muy
pequeñas del antígeno a intervalos de 15
minutos.
• - se forman complejos antígeno-IgE a pequeña
escala y no se liberan suficientes mediadores
que produzcan una reacción fuerte.
• - el estado de hipersensibilidad retorna debido a
que se continua sintetizando IgE.
Hay dos tipos de desensibilización.
La desensibilización crónica:
• - involucra la administración semanal a
largo plazo del antígeno al que la persona
es hipersensible.
• - estimula en el suero la producción de
anticuerpos bloqueadores IgG que pueden
prevenir que el antígeno haga contacto
con IgE sobre los mastocitos.
Tratamiento y Prevención
• El tratamiento consiste en administrar
drogas que contrarresten la acción de los
mediadores, y soporten la función
respiratoria y cardiaca.
• - se debe administrar epinefrina, antihistaminas,
corticoesteroides o cromolina de sodio individual
o en combinación.
• - la cromolina de sodio previene la liberación de
mediadores, como histamina, de los gránulos de
los mastocitos.
• La prevención se basa en la identificación
del alérgeno utilizando test de la piel y
evitando dicho alérgeno.
Hipersensibilidad Citotóxica tipo II
(mediada por anticuerpos).
• Ocurre cuando el anticuerpo dirigido contra
los antígenos de la membrana celular activan
el complemento, lo que genera MAC que
daña la membrana celular.
• El anticuerpo (IgG o IgM) se adhiere al
antígeno vía Fab y actúa como un puente
para el complemento vía la región Fc.
Hipersensibilidad Citotóxica tipo II
(mediada por anticuerpos).
• Esto resulta en lisis mediada por el
complemento como en las reacciones de
transfusión, las anemias hemolíticas o la
enfermedad hemolítica Rh.
• La activación del complemento además de
causar lisis, atrae fagocitos al sitio con la
consiguiente liberación de enzimas que
dañan la membrana celular.
Hipersensibilidad Citotóxica tipo II
(mediada por anticuerpos).
• Anticuerpos contra antígenos celulares o
de la matriz causan enfermedades que
son especificas a los tejidos donde los
antígenos están presentes y usualmente
no son sistémicas.
• En la mayoría de los casos, estos
anticuerpos son autoanticuerpos, pero
ellos se pueden producir contra un
antígeno foráneo que reacciona
cruzadamente con componentes propios
de los tejidos.
Hipersensibilidad Citotóxica tipo II
(mediada por anticuerpos).
Anticuerpos pueden causar daño tisular por
tres mecanismos principales:
• Opsonizar células o activar el sistema del
complemento.
• Reclutar neutrófilos y macrófagos que
causan daño tisular.
• Unirse a receptores celulares normales e
interferir con sus funciones.
Hipersensibilidades tipo II
Enfermedad Antígeno blanco Mecanismo de Manifestaciones
patogénesis clínicas
Anemia hemolítica Proteínas de la Opsonización, fagocitosis, Hemolisis, anemia
autoinmune membrana de destrucción de eritrocitos
mediada por el
eritrocitos
complemento
Purpura Proteínas de la Destrucción plaquetas Sangrado
trombocitopenica membrana de mediada por Ac vía
opsonización y activación
autoinmune plaquetas
del complemento
Goodpasture Proteínas no colagenosas Inflamación mediada Nefritis, hemorragia
en la base de la membrana por el complemento y
syndrome del glomérulo del riñón y pulmonar, depósitos
el receptor Fc lineales de Ac.
del alveolo pulmonar
Fiebre reumática Antígeno de la pared Inflamación, activación Miocarditis, artritis
celular streptococos; de macrófagos
aguda reacción cruzada de Ac con
antígeno del miocardio
Myasthenia gravis Receptor Inhibición de la unión Debilidad muscular,
acetilcolina por
acetilcolina anticuerpos, modulación parálisis
inhibida de receptores
Enfermedad de Receptor TSH Estimulación de receptores Hipertiroidismo seguido
TSH mediada por Ac de hipotiroidismo
Graves
Diabetes tipo II (no- Receptor de insulina Ac inhibe unión de la Hiperglicemia,
insulino dependiente) insulina cetoacidosis
Anemia perniciosa Factor intrínseco de células Neutralización del factor Eritropoyesis
parietales gástricas intrínseco, absorción
disminuida de vitamina B12 anormal, anemia
Mecanismo propuesto de la
patogenesis de la enfermedad
de Graves.
Myasthenia Gravis
Hipersensibilidad Citotóxica tipo II
(mediada por anticuerpos).
Drogas e hipersensibilidad citotóxica.
• La formación de anticuerpos la pueden
iniciar drogas (como penicilinas,
fenacetina, quinidina) que se pueden unir
a proteínas de superficie de eritrocitos.
• Los anticuerpos autoinmunes IgG luego
causan la hemolisis. El test directo
antiglobulina (Coombs) es típicamente
positivo (ver figura).
Drogas e hipersensibilidad citotóxica.
• Drogas como la quinina se puede adherir
a plaquetas e inducir autoanticuerpos que
lisan las plaquetas, produciendo
trombocitopenia y por tanto una tendencia
a sangrar.
• Drogas como la hidralacina puede
modificar el tejido del huésped e inducir la
producciónn de autoanticuerpos contra el
ADN celular y generar una enfermedad
con manifestaciones semejantes a la del
SLE.
• Ciertas infecciones como la ocasionada por
Mycoplasma pneumoniae, puede inducir
anticuerpos que reaccionan cruzadamente
con antígenos de eritrocitos generando
anemia hemolítica.
• En fiebre reumática, anticuerpos contra
estreptococos grupo A reaccionan
cruzadamente con tejido cardíaco.
• En el síndrome Goodpasture, se unen
anticuerpos contra la membrana basal de
riñones y pulmones activando el
complemento que atraen leucocitos que
liberan proteasas y causan un daño severo.
Hipersensibilidad de Inmuno-
complejos tipo III.
• Ocurre cuando complejos antígeno-
anticuerpo inducen una respuesta
inflamatoria en tejidos.
• Normalmente, los inmuno-complejos son
rápidamente eliminados por el sistema
reticuloendotelial, pero ocasionalmente
persisten y se depositan en los tejidos
ocasionando daños severos.
Hipersensibilidad de Inmuno-complejos
tipo III.
• En infecciones virales o microbianas
persistentes, inmuno-complejos se
pueden depositar en órganos, como por
ejemplo riñón y causar daño.
• En desordenes autoinmunes, antígenos
“propios” pueden generar anticuerpos que
se unen a antígenos de órganos o
depositarse en órganos como complejos,
especialmente en articulaciones (artritis),
riñones (nefritis) o vasos sanguineos
(vasculitis).
Hipersensibilidad de Inmuno-complejos
tipo III.
• Los inmuno complejos que causan
pueden involucrar anticuerpos unidos
tanto a antígenos propios como foráneos.
• Estos inmuno complejos se filtran por
fuera de la circulación en la pequeña
vasculatura, de tal modo que los sitios
finales de daño no reflejan los sitios de
origen.
• Estas enfermedades tienden a ser
sistémicas, con poca especificidad por
tejidos u órganos.
Ejemplos de hipersensibilidades tipo III
Enfermedad Antígeno involucrado Manifestaciones clínicas
Lupus eritematoso ADNds, otras Nefritis, artritis, vasculitis,
sistémico nucleoproteínas erupción facial tipo
mariposa
Artritis reumatoide IgM versus región Fc IgG Dolor articular, erosiones
Glomerulonefritis Antígenos pared celular Nefritis, depósitos “lumpy-
postestreptococos estreptococos bumpy”
Enfermedad del suero Diversas proteínas Artritis, vasculitis, nefritis
Reacción de Arthus Cualquier proteína Dolor local y edema
inyectada
Hipersensibilidades tipo IV
(mediadas por células T)
• Los linfocitos T pueden causar lesión
tisular disparando reacciones de
hipersensibilidad de tipo retardado (DTH)
o directamente destruyendo las células
blanco.
• Estas reacciones son producidas por
células TH1 o CD8, que secretan
citoquinas (IFN-γ) para activar macrófagos
e inducir inflamación (TNF).
Hipersensibilidades tipo IV (mediadas
por células T)
• Estas células T pueden ser
autoreactivas o especificas contra
antígenos proteicos foráneos unidos a
tejidos.
• El daño tisular mediado por células T es
común durante la respuesta inmune
protectora contra microbios
extracelulares persistentes.
Hipersensibilidades tipo IV (mediadas
por células T)
• Esta hipersensibilidad se transfiere por
células T sensibilizadas, no por el suero.
• La respuesta es retardada. Inicia horas (o
días) después del contacto con el
antígeno y con frecuencia dura días.
Alergia tipo IV es inducida por la penetracion en la piel de compuestos de bajo PM naturales
o sinteticos ( haptenos). Haptenos se vuelven inmunogenicos unicamente despues de union
covalente o no-covalente con proteinas de celulas epidermicas (o celulas transportadoras) y
digestion enzimatica en APCs de la piel (celulas de Langerhans)
Hipersensibilidad Retardada Tipo IV. Dermatitis Alergica por Contacto (ACD)
es una respuesta inmune especifica de linfocitos sensibilizados a aditivos
quimicos que se encuentran en productos de latex.
Ejemplos de Hipersensibilidades tipo IV
Enfermedad Especificidad de las Manifestaciones clínicas
células T patogénicas
Diabetes insulino- Antígenos de las células de los Polidipsia, poliuria,
islotes, insulina, acido
dependiente tipo I glutámico decarboxilasa, otros
polifagia, cetoacidosis
Esclerosis múltiple Proteína básica de la Desmielinización
mielina, proteína progresiva, visión borrosa,
proteolípida parálisis
Dermatitis por Lesiones vesiculares de piel,
contacto pruritos, erupción de piel
Neuritis periférica Proteína P2 de mielina Parálisis ascendente
de nervio periférico
Síndrome Guillain- Mielina de nervios Parálisis ascendente,
Barré perifericos o desmielinización de nervio
gangliosidos periférico
Tiroiditis Hashimoto Antígeno desconocido hipotiroidismo
en tiroides
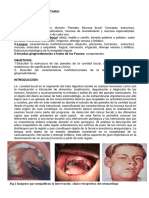
The tuberculin skin test is performed to evaluate whether a person has been exposed to tuberculosis.
If there has been a prior exposure, antibodies are formed and remain in the body. During the skin test,
the tuberculosis antigen is injected under the skin and if antibodies are present, the body will have an
immune response. There will be an area of inflammation at the site of the injection.
Tipo Anticuerpo Complemento Células Ejemplos
efectoras
I (inmediata) IgE No Mastocitos, Fiebre heno, dermatitis atópica,
basófilos sensibilidad veneno insectos,
anafilaxis a drogas, algunas
alergias a alimentos, alergias a
animales y productos
animales, asma
II IgG, IgM Si PMN, Anemia hemolítica autoinmune
(citotóxica) macrófagos o inducida por droga,
reacciones de transfusión,
Células NK
HDNB, reacciones hiperagudas
a trasplante, Goodpasture
disease, fiebre reumatica
II (no- IgG No Ninguna Myasthenia gravis, Graves
citotóxica) disease, diabetes mellitus tipo 2
III (inmuno IgG, IgM Si PMN, SLE, RA, poliarteritis nodosa,
complejos) macrófagos glomerulonefritis
posestreptococo, reacción de
Arthus, enfermedad del suero
IV Ninguno No CTL, TH1, Test tuberculina, tuberculosis,
(retardada) macrófagos lepra, tiroiditis Hashimoto,
rechazo agudo de trasplante,
GVDH, IDDM
HDNB, enfermedad hemolítica del recién nacido, GVHD, graft-versus-host disease, IDDM , insulin dependent diabetes
You might also like
- Evaluación Qumestral 3°bguDocument4 pagesEvaluación Qumestral 3°bguEduardoJonathanLuqueIntriagoNo ratings yet
- 02 Criterios de Itt Magdalena de Las SalinasDocument7 pages02 Criterios de Itt Magdalena de Las SalinasYax TorrNo ratings yet
- Analisis Clinicos 1. Leucopoyesis 2015 IDocument78 pagesAnalisis Clinicos 1. Leucopoyesis 2015 IVeronika Carhua100% (3)
- Aparato CardiovascularDocument35 pagesAparato CardiovascularCorona OrtizNo ratings yet
- Gasto Cardíaco, Retorno Venoso y Su RegulaciónDocument29 pagesGasto Cardíaco, Retorno Venoso y Su RegulaciónLeonardo Emanuel Aguirre Alegria100% (1)
- Exposición Hidrocefalia - Ronda NeurocirugíaDocument47 pagesExposición Hidrocefalia - Ronda NeurocirugíaBrahyan Osorio VelasquezNo ratings yet
- E3 - Embrion Bilaminar 2017Document10 pagesE3 - Embrion Bilaminar 2017Marcelino GaravitoNo ratings yet
- Contenido Semana 2Document26 pagesContenido Semana 2Susana Cabrera HidalgoNo ratings yet
- Act. 35-36 MC.5. Cavidad BucalDocument23 pagesAct. 35-36 MC.5. Cavidad BucalEsmil RocaNo ratings yet
- 4cm9e1 P7Document6 pages4cm9e1 P7Anel FrancoNo ratings yet
- Tratado Filosófico de Medicina PrácticDocument361 pagesTratado Filosófico de Medicina PrácticLeandroGabrielAntonielliNo ratings yet
- Como Se Mueven Los MusculosDocument5 pagesComo Se Mueven Los MusculosBrian López PérezNo ratings yet
- Neuro Pedia PracticaDocument14 pagesNeuro Pedia PracticaNathalie CchNo ratings yet
- Mecanismos de Evasión Inmunitaria de La LeishmaniasisDocument7 pagesMecanismos de Evasión Inmunitaria de La LeishmaniasisIsaNo ratings yet
- 14.fisiología GastrointestinalDocument70 pages14.fisiología Gastrointestinalisabella toroNo ratings yet
- Seminario ZooDocument13 pagesSeminario ZooChristian LoayzaNo ratings yet
- Aparato RespiratorioDocument5 pagesAparato RespiratorioGian Franco Palombaro SierraNo ratings yet
- Aparato CirculatorioDocument5 pagesAparato CirculatorioPedroNo ratings yet
- LA VEJEZ Mapa ConceptualDocument5 pagesLA VEJEZ Mapa ConceptualMariaNo ratings yet
- C.NATURALES 2°C M. Grandón 11 05 20Document7 pagesC.NATURALES 2°C M. Grandón 11 05 20Freddy RubinaNo ratings yet
- Guia 4 Unidad 3 El Corazon y Su Organizacion InternaDocument13 pagesGuia 4 Unidad 3 El Corazon y Su Organizacion InternaDaniela Valeria MorlaNo ratings yet
- 09 Mayo C y T - Funciones de La Reproducción - BenedictaDocument12 pages09 Mayo C y T - Funciones de La Reproducción - BenedictaAngelo Ontaneda YucraNo ratings yet
- BienvenidosDocument26 pagesBienvenidosElizabeth Garcia FloresNo ratings yet
- Cintura PelvicaDocument15 pagesCintura PelvicamariomedinaNo ratings yet
- Practica de Laboratorio 1Document22 pagesPractica de Laboratorio 1Laura BarrazaNo ratings yet
- Sistema Básico de PischingerDocument3 pagesSistema Básico de PischingerDr Ruiz100% (1)
- Modulo de Enfermeria IV 2013 CorregidoDocument139 pagesModulo de Enfermeria IV 2013 Corregidoruth100% (1)
- UntitledDocument63 pagesUntitledTATIANA tacca bellidoNo ratings yet
- Oclu IIDocument21 pagesOclu IIRangel Castillo Octavio ManuelNo ratings yet
- Apuntes de Analisis JOCHIDocument49 pagesApuntes de Analisis JOCHIRoman GianniniNo ratings yet