Professional Documents
Culture Documents
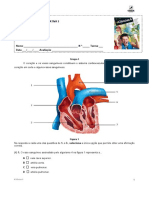
Cardiovascular
Uploaded by
jorge96905Copyright
Available Formats
Share this document
Did you find this document useful?
Is this content inappropriate?
Report this DocumentCopyright:
Available Formats
Cardiovascular
Uploaded by
jorge96905Copyright:
Available Formats
UNIDAD 6: FISIOLOGA CARDIOVASCULAR
Stefano Biancardi
CLASE 1: SISTEMA CARDIOVASCULAR
Los organismos pluricelulares estn realizando un constante intercambio de
sustancias con el medio que lo rodea, a travs de 4 epitelios generales:
Epitelio pulmonar (barrera alevolo-capilar)
Epitelio gastrointestinal.
Piel.
Riones.
Todas las clulas estn interactuando. Las clulas que forman tejidos estn
rodeadas de lquido intersticial y las clulas que estn dentro del aparato circulatorio
estn rodeadas por plasma. Incluso, las clulas epiteliales van a ser capaces de
intercambiar con el medio interno a travs de su membrana basolateral.
Lo que entra, desde el medio externo, a travs del epitelio llega al medio interno, el
cual est compuesto por dos compartimientos: uno en el plasma y otro extracelular (entre
las clulas), correspondiente al lquido intersticial. Cada clula va a intercambiar con el
medio interno, de manera que todos los componentes que esta utiliza son repuestos por el
medio interno y lo que ellas producen es enviado de vuelta a este o hacia otras clulas.
La importancia de tener un medio interno es que, a largo plazo, la composicin se
mantiene debido al recambio continuo, lo cual constituye la capacidad de mantenerse
constante, es decir, homeostasis. Un individuo conserva una serie de variables
relativamente constantes en el tiempo, a pesar de que est constantemente recambindose
(por ejemplo H2O, solutos, glucosa, etc). La homeostasis nos permite vivir en ambientes
muy variables, los cuales deben ser favorables para que el organismo subsista.
Intercambios
1) Nivel de barrera alvolo-capilar: Hay una difusin de O2 desde el alvolo hacia la
sangre.
Tenemos una solucin con O2 disuelto, donde se coloca un trozo de tejido nervioso que va
a tener un cierto radio. Supongamos un radio relativamente pequeo y un tejido que viene
sin O2, si este es sumergido, en un primer instante la PO2 en la solucin va a ser alta y,
dentro del tejido la PO2 va a ser 0, y luego
comenzar a subir hasta que las PO2 se igualen.
Sin embargo, el tiempo que demoran en
equipararse las presiones vara segn el tamao
del tejido, as un cilindro con 7m de radio se
demora 0,054 segundos en alcanzar el 90% de
la PO2 de la dilucin, es decir, en forma muy
rpida el O2 difunde al interior del tejido,
igualndose las presiones. Si aumentamos el
radio a 10 milmetros, a las 3 horas va a
alcanzar el 90% de la PO2 que hay en la
Stefano Biancardi
solucin, y en el caso de 170 cm se demorara 50 aos en alcanzarlo.
La difusin funciona dentro de distancias del orden del tamao de la clula.
Para movilizar el O2 de un lugar a otro (1 cm) se requerira algo que acelere este proceso, y
este es justamente el rol del aparato circulatorio, el de movilizar los distintos
componentes desde donde ingresan al organismo hacia donde estos sern usados.
2) Transporte de gases respiratorios: Hay un ingreso neto de O2 hacia la sangre y un
egreso neto de CO2 hacia el exterior. El viaje del O2, va hemoglobina, desde el pulmn
hasta la clula, demora menos de 1 minuto.
3) Transporte de agua: Cada vez que respiramos estamos eliminando H2O en forma de
vapor hacia el medio ambiente, al igual que a nivel de la piel y por la orina. A su vez, el
H2O ingresa al organismo va epitelio gastrointestinal.
La prdida de H2O va a depender de cunta hay en el plasma, la cual depende de la
cantidad de H2O evaporada, pero tambin se obtiene un pequeo porcentaje mediante
el propio metabolismo.
A diario tenemos un ingreso y/o produccin de H2O de 2 a 3 litros y, a pesar de que
estamos ingiriendo y produciendo esa cantidad de volumen de H2O, el volumen del
plasma se conserva, lo que significa que existe un equilibrio entre el volumen ingerido
y el volumen excretado. En teora, el H2O se renueva en un tiempo infinitamente largo.
4) Materia: Los alimentos que ingerimos contienen sales (principalmente NaCl) que
conservan su concentracin en el organismo, viajando por el torrente circulatorio y
siendo excretadas a nivel renal.
A nivel intestinal ingresan los hidratos de carbono, lpidos, protenas y vitaminas, que
se dirigirn a las clulas que requieran de la utilizacin de dichos solutos. Sin embargo, las
clulas tambin pueden producir materia, la cual ser utilizada o eliminada.
En el organismo no slo se produce H2O, sino que tambin calor. Este se pierde
a travs de la piel, pulmones y orina. Por lo tanto, el aparato circulatorio sirve para
desplazar este calor hacia las distintas vas de eliminacin.
A travs del torrente sanguneo tambin se transporta informacin (hormonas)
hacia las clulas blanco.
Funciones del sistema circulatorio
Transporte de materia: Se corrobora su funcin en medida que aporta a cada
tejido un flujo de sangre adecuado, es decir, un flujo que traiga todos los
componentes que las clulas requieren, de manera que la composicin del medio
interno de cada tejido se conserve para que este pueda llevar a cabo la funcin
que realiza.
Transporte de energa, principalmente calor.
Transporte de Informacin.
El flujo que sale del ventrculo izquierdo es del orden de 5L/min y se distribuye a
travs de los tejidos de manera heterognea. Los riones reciben ms del 25% del total,
continuando con el cerebro e hgado, con el 15%.
Stefano Biancardi
Distribucin del flujo sanguneo
El flujo est en pos de la actividad
metablica, es decir, dependiendo de la
funcin del tejido, este recibir mas o menos
flujo. Asimismo, segn la funcin, ciertos
tejidos consumirn mas O2 que otros.
Cuando el organismo comienza la
actividad fsica, el consumo de oxgeno
aumenta hacia los msculos, aumentando a
su vez el gasto cardaco.
El gasto cardaco puede aumentar 6 veces (si alguien sube 6 veces significa que
es una persona que est muy bien
entrenada).
En el cerebro, el flujo no cambia,
aumenta en el msculo y miocardio y
disminuye en el rin y abdomen. En el
caso de la piel, el flujo aumenta con el
nivel del ejercicio (liberacin de calor)
hasta un cierto punto, y en ejercicio
muy intenso el flujo disminuye (debido a
que hay una redistribucin del flujo,
favoreciendo a los msculos).
A mayor actividad, requiere ms
flujo y viceversa.
Modificacin del flujo
El flujo se produce por una diferencia entre la presin de las arterias y de las
venas, siendo directamente proporcional a esta diferencia e inversamente
proporcional a la resistencia que ponen las arterias y las venas.
Si se requiere un aumento del flujo, se podra aumentar la presin arterial, lo
que aumenta el flujo hacia todos los territorios, que no se da en forma pareja. Sin embargo,
en general, la presin en el aparato circulatorio tiende a mantenerse constante, por lo
que la diferencia de presin es la misma tanto en reposo como en ejercicio. Entonces
Cmo en algunos territorios aumenta el flujo y en otros disminuye?
Esto se realiza modificando la resistencia en los territorios donde queremos que
cambie el flujo. Por lo tanto, si se desea aumentar el flujo en un lugar, la resistencia
tiene que disminuir. Esta modificacin de la resistencia logra modificando el dimetro
de las arteriolas, lo que est determinado tanto por factores que tengan que ver con la
actividad local del tejido como por mecanismos ms generales (con el propsito de
mantener la presin arterial constante).
Stefano Biancardi
Corazn
Bomba capaz de generar una presin alta, de manera que la sangre salga del
corazn con gran fuerza para llegar a todo el lecho vascular. Se compone de tres capas
principales: el endocardio, el miocardio y el pericardio.
Miocardio
Constituido por clulas musculares y se subdivide en miocardio contrctil y
miocardio especfico (sistema excitoconductor).
Una propiedad que tienen todas las clulas miocrdicas, sean del miocardio
contrctil o del sistema excitoconductor, es que son clulas excitables, es decir, clulas
que son capaces de dar origen a potenciales de accin frente a un estmulo, en forma
de todo o nada, los cuales son diferentes dependiendo de la clula que se observe. Estos
potenciales de accin tienen una propiedad que es llamativa: los ms cortos (sincicio
auricular) duran alrededor 150 milisegundos, en cambio los ms largos (sincicio
ventricular) duran entre 250 a 350 milisegundos.
El ventrculo se va a contraer unas 70 veces/min en personas que estn en reposo.
Si una persona tiene una frecuencia de 60 lat/min, cada ciclo cardaco de esa persona
durar cerca de 1 segundo. De ese tiempo, 1/3 estar en potencial de accin y 2/3
estarn en potencial de reposo.
Otra propiedad de las clulas miocrdicas es su conductividad, es decir, que
pueden conducir el potencial de accin hacia la clula vecina a travs de vas de baja
resistencia. Estas vas de baja resistencia son los conexones, formados por 2
hemiconexones (6 subunidades cada uno), uno de cada clula, que permiten el flujo inico
de una clula a otra, por lo que si en la primera se produce un potencial de accin, se
generar un flujo de corriente que se transmitir a la clula vecina. Este tipo de sinapsis es
de tipo elctrica, por lo que se despolarizan en forma simultnea. Esto permite que, en
el caso del miocardio, estas clulas funcionen como un sincicio, es decir, como si fueran
una nica gran clula.
Por consiguiente, el conjunto de clulas del miocardio contrctil se organiza en 2:
Sincicio auricular.
Sincicio ventricular.
Por lo tanto, ambas aurculas y ambos
ventrculos se contraen simultneamente.
En el sistema excitoconductor o especfico, hay
una continuidad ente el ndulo sinusal (NS) y las
aurculas, una continuidad entre el nodo sinusal y el
nodo aurculoventricular (NAV), una continuidad
entre el nodo aurculoventricular y el haz de His, una
continuidad entre el haz de His y la red de Purkinje y,
finalmente, una continuidad entre el haz de his y el
sincicio ventricular.
Este sistema, a travs del ndulo sinusal,
compuesto por clulas automticas, es el marcapasos del corazn.
Stefano Biancardi
CLASE 2: ELECTROFISIOLOGA CARDIACA
En el miocardio, la morfologa de los potenciales de accin depende de la clula
donde se produce. Con esto podemos decir que existen 2 tipos de potenciales de accin:
Potencial de accin automtico: Se caracteriza por producirse de forma
espontnea. Est presente en el nodo sinusal y en el nodo aurculoventricular.
Potencial de accin no automtico: Se produce en respuesta a los potenciales de
accin automticos. Presente en el sincicio ventricular y en el sincicio auricular.
Potencial de accin de clulas no automticas
Las clulas no automticas son clulas que estn muy bien polarizadas y tienen un
potencial de reposo de -90 mV que es estable en el tiempo gracias a que, en reposo,
tienen mayor permeabilidad para el K+ respecto de los otros iones. Los potenciales de
accin de este tipo de clulas son muy prolongados en comparacin a un potencial de
accin normal, duran hasta entre 150 y 300 milisegundos.
En la imagen anterior se puede observar el potencial de accin de una clula no
automtica ventricular. En este, se pueden distinguir 5 fases:
1) Fase 0 o despolarizacin rpida: Es una caracterstica particular de estas clulas. Se
debe a la apertura de canales de Nav que permiten la entrada de Na+, lo que aumenta el
potencial elctrico y, por ende, despolariza a la clula, de manera que el potencial
elctrico se acerca al Veq del Na+. Esta despolarizacin rpida, hasta valores cercanos
a +50 mV, se produce debido a un feedback positivo que abre ms canales de Nav a
medida que el potencial elctrico aumenta. Luego de esta fase viene la repolarizacin, que
ocurre en las 3 fases siguientes.
2) Fase 1 o repolarizacin inicial: Ocurre una pequea repolarizacin hasta
aproximadamente los 0 mV. Para que se produzca esto ocurren 2 fenmenos: el primero es
la inactivacin de los canales de Nav y el segundo es la apertura transitoria de canales
de K+, denominados canales Kto, lo que provoca una corriente de salida de K+ que
Stefano Biancardi
favorece la repolarizacin. Debido a que la apertura de los canales de K+ es transitoria, el
potencial elctrico disminuye hasta cierto punto.
3) Fase 2 o meseta: Se caracteriza por un lento descenso del potencial elctrico. Esto
ocurre porque, frente a la despolarizacin rpida, se abren canales de Ca+2 tipo L
(dependientes de potencial), cuya cintica es tan lenta que no influyen en el proceso de
despolarizacin. Debido a la apertura de estos canales, se producir un ingreso de Ca+2 que
mantendr la despolarizacin y contrarrestar el flujo de salida de K+, lo que implica
que la clula se repolarizar muy lentamente.
En el inicio se produce un aumento de potencial relacionado con el ingreso de Ca+2 a la
clula. Luego, la meseta disminuye lentamente debido a que la corriente de entrada de Ca+2
es levemente menor que la corriente de salida de K+.
4) Fase 3 o repolarizacin final: Se inicia con la inactivacin de los canales de Ca+2 tipo
L. En ese caso, la corriente de entrada de Ca+2 desaparece, predominando la corriente
de salida de K+, por lo que la repolarizacin de la clula es ms rpida.
5) Fase 4 o potencial de reposo: estas clulas tienen un potencial de reposo estable,
alrededor de los -90 mV. Esto se explica por la presencia de canales de K+, denominados
canales K1, que llevan a la clula a potenciales de reposo cercanos al Veq del K+.
La caracterstica esencial de este potencial de accin es su gran duracin, entre
250 y 300 ms. Adems, mientras ocurre este potencial de accin, la capacidad de
responder a un nuevo estmulo depende de canales de Nav, los que luego de la fase 0 se
inactivan. Sin embargo, los canales de Nav salen de la inactivacin durante la segunda
mitad de la fase 3, por lo que la clula no automtica podr volver a responder, frente
a un estmulo, durante la fase 4. Por consiguiente, esta caracterstica de los canales de Nav
establecen 2 periodos bien definidos:
Periodo refractario absoluto, durante el cual no existe ninguna posibilidad de que
ocurra un nuevo potencial de accin. Esto ocurre desde la fase 0 hasta la primera
mitad de la fase 3.
Periodo refractario relativo, durante el cual se obtiene una respuesta de una menor
intensidad siempre y cuando se aplique un estmulo mayor que lo habitual. Esto se
observa en la segunda mitad de la fase 3 y toda la fase 4.
No se puede obtener una respuesta por parte de estas clulas mientras la respuesta
anterior no desaparezca. Desde el punto de vista mecnico significa que esta clula no se
va a contraer nuevamente mientras no se relaje. Esto tiene que ver con que el miocardio,
en general, no va a tener el proceso que se conoce como tetanizacin, por muchos
estmulos que se le aplique.
La mayor parte de las clulas tendrn potenciales de este tipo, en algunas clulas
durar ms, como en las del sincicio ventricular, y en otras durar menos, como en las
clulas del sincicio auricular, pero no van a despolarizarse automticamente.
Esto ocurrir solamente cuando reciban un estmulo suficiente de alguna clula
vecina con la que est conectada. En cambio, tenemos algunas clulas que son capaces de
Stefano Biancardi
dar origen a un potencial de forma espontnea sin mediar ningn estimulo exgeno, las
denominadas clulas automticas.
Potencial de accin de clulas automticas
Estas clulas se estn activando en forma permanente y automtica, y son las que
comandan o dan el estmulo para que las clulas no automticas se despolaricen. Estas
clulas no necesitan un estmulo de una clula vecina para despolarizarse, no hay una
influencia nerviosa en su excitacin.
Las clulas automticas ms importantes se encuentran en el nodo sinusal.
Adems, estas clulas tienen 2 caractersticas importantes:
El potencial de reposo es inestable. De hecho, el potencial de mayor polaridad
que se alcanza es de -60 mV y progresivamente ir perdiendo esta polaridad hasta
llegar a valores cercanos a -40 mV, donde se dispara el potencial de accin.
La velocidad de elevacin de la fase de ascenso es baja.
El potencial medido en estas clulas se caracteriza por tener 2 etapas:
A) Prepotencial
No es reposo propiamente tal debido a que no existe ningn momento en que la
clula conserve un potencial estable. El valor ms negativo que alcanza es -60 mV y es
conocido como potencial diastlico mximo (PDM), a partir del cual el potencial va
subiendo progresivamente. El potencial de reposo es inestable y este aumento progresivo
del potencial se conoce como prepotencial.
El potencial diastlico mximo alcanza valores de solo -60 mV porque, a
diferencia de las clulas no automticas, cuyo potencial de reposo est dado por una
corriente de K+, en las clulas automticas existen muy pocos canales de K+, por lo que
la permeabilidad a K+ es menor que en las clulas no automticas y el potencial no
llega a valores tan negativos.
Stefano Biancardi
Hay 3 canales responsables del prepotencial:
Canal de Kv: Responsable de la leve hiperpolarizacin al inicio del prepotencial,
es decir, del potencial diastlico mximo, debido a que la corriente de salida del
K+ es mayor a la corriente de entrada de Na+ que se produce a travs de los
canales tipo f.
Canal tipo f: Es inespecfico para cationes, tanto K+ como Na+. Como estos
canales se abren con potenciales negativos cercanos a -55 mV, cuando estos
canales estn abiertos la clula tiene potenciales an ms negativos, favorecindose
el ingreso de Na+ a la clula, a favor de su gradiente elctrico. As, cuando este
canal se abre, ingresa Na+ y sale K+, pero predominar la entrada de Na+ debido
a que el potencial de membrana se encuentra ms cercano al Veq del K+ que
del Na+, de manera que producirn una pequea despolarizacin cuando el flujo
de entrada de Na+ supere al flujo de salida de K+, lo que ocurre principalmente
por inactivacin de los canales de Kv alrededor de los -60 mV, es decir, en el
potencial diastlico mximo.
Canal de Ca+2 tipo T: Luego de la entrada de Na+ por los canales tipo f, se abren
estos canales que permiten el ingreso de Ca+2. Sin embargo, estos canales se
abren sucesivamente por periodos muy breves, de manera que el potencial de
membrana aumenta lentamente gracias a que el aumento progresivo del
potencial de membrana estimula mayor apertura de estos canales. Esto ocurre
hasta aproximadamente los -40 mV, potencial equivalente al umbral mecnico,
donde se abren canales de Ca+ tipo L para disparar el potencial de accin.
El prepotencial o despolarizacin automtica lenta es el marcapasos debido a
que de ella depende cunto se demore el potencial de membrana en llegar al umbral
mecnico.
B) Potencial de accin
Se puede subdividir en 2 etapas principales: la despolarizacin o fase de ascenso y
la repolarizacin o fase de descenso.
1) Despolarizacin o fase de ascenso: Cuando el potencial de membrana alcanza los -40
mV, se abren canales de Ca+2 tipo L (dependientes de potencial). Esto se traduce en un
ingreso de Ca+2 a la clula, despolarizndola hasta aproximadamente los +20 mV.
La despolarizacin de las clulas automticas tiene menor pendiente que la de las clulas
no automticas debido a que en estas clulas existen pocos canales de Nav y, como el
potencial diastlico mximo no es tan negativo, se encuentran inactivados.
2) Repolarizacin o fase de descenso: Al llegar a los +20 mV se abren canales de Kv, lo
que se traduce en un descenso del potencial de membrana en una pequea meseta,
hasta los +15 mV, momento en el cual se inactivan los canales de Ca+ tipo L y se
produce una repolarizacin ms rpida que llega hasta el potencial diastlico mximo.
Stefano Biancardi
10
Mecanismos de cambio de la frecuencia sinusal
Hay 3 mecanismos por los cuales las clulas cardiacas automticas aumentan su
frecuencia de potenciales de accin. La mayora son cambios a nivel del prepotencial:
Modificacin de la pendiente del prepotencial: Si aumenta la pendiente del
prepotencial, es decir, el ingreso neto de cargas positivas por unidad de tiempo es
mayor, aumenta la rapidez con que se despolariza la clula, por lo que la
despolarizacin ocurre antes y, por ende, aumenta la frecuencia.
Inversamente, podra ser que la pendiente disminuya, con lo que se demorara
bastante tiempo en llegar el umbral y, por lo tanto, la despolarizacin es ms
lenta, con lo que disminuye la frecuencia.
Para realizar esto, se puede modificar la corriente de los canales tipo f
cambiando el potencial de membrana al cual hay mayor probabilidad de
apertura de estos canales.
Modificacin del potencial diastlico mximo: Si se modifica el potencial
diastlico mximo se pueden lograr 2 efectos, es decir, que sea ms fcil o ms
difcil disparar el potencial de accin. Si el potencial diastlico mximo es ms
positivo, a una pendiente constante del prepotencial, ser ms fcil llegar al
umbral mecnico. En cambio, si el potencial diastlico mximo es ms negativo,
ser ms difcil disparar el potencial de accin.
Modificacin del potencial umbral: Si el umbral disminuyera, la estimulacin
sera alcanzada ms rpidamente y la frecuencia aumentara. Para esto habra
que modificar el potencial al cual se abren los canales de Ca+2 tipo L.
Stefano Biancardi
11
Mecanismos fisiolgicos para modificar la frecuencia
1) Mecanismo de accin de las catecolaminas
La epinefrina y norepinefrina pueden variar la frecuencia de los potenciales de
accin de las clulas automticas. Esto lo consiguen aumentando la pendiente del
prepotencial, de manera que aumentan la frecuencia cardiaca.
Para que la pendiente del prepotencial aumente, la corriente de ingreso de cargas
positivas, mediada por canales tipo f, debe ser superior a la corriente de salida de estas,
proceso mediado por los canales de Kv. Las catecolaminas logran esto aumentando la
corriente de los canales tipo f, debido a que se unen a receptores 1 acoplados a
protena Gs. Por lo tanto, aumentan los niveles de AMPc que, en este caso, se une
directamente a los canales tipo f, provocando que estos canales se activen a potenciales
menos negativos, aproximadamente -50 mV. Debido a esto, cuando se alcanza el
potencial diastlico mximo hay ms canales tipo f abiertos, de manera que predomina
mucho mas la corriente de entrada de Na+ sobre la corriente de salida de K+ y, por
ende, la pendiente del prepotencial es mayor, lo que provoca una despolarizacin
apresurada con respecto a situaciones normales.
Por otro lado, las catecolaminas reducen el umbral ya que el AMPc activa a la
protena quinasa A, la cual fosforila a los canales de Ca+2 tipo L provocando que
respondan mejor a potenciales menores. De esta forma, se produce el mismo efecto de
aumento de la frecuencia cardiaca.
2) Mecanismo de accin de la acetilcolina
El efecto de la acetilcolina es antagnico al de las catecolaminas. El nervio vago,
a travs de este neurotransmisor, produce una disminucin de la frecuencia cardiaca
mediante 2 mecanismos:
Protena Gi: Los receptores muscarnicos M2 se encuentran acoplados a este tipo
de protena G, la cual reduce los niveles de AMPc de tal manera que este no se
unir a los canales tipo f, por lo que se abrirn a potenciales ms negativos y
aumentar la pendiente del prepotencial.
Apertura de canales de K+: La acetilcolina activa directamente unos canales de
K+ que se mantendrn abiertos independiente del potencial elctrico de la
clula. Esto permitir la salida de K+, lo que llevar a una modificacin del
potencial diastlico mximo hacia valores ms negativos, de manera que le
costar ms llegar al umbral y desencadenar el potencial de accin.
Propagacin de potenciales de accin
Los potenciales de accin se inician a nivel del nodo sinusal, desde el cual se
dirigen hacia el sincicio auricular y al nodo aurculoventricular. Desde este ltimo, la
actividad elctrica se dirige por las ramas aurculoventriculares y haz de His para
terminar en la red de Purkinje, la cual se conectar elctricamente con el sincicio
ventricular.
12
Stefano Biancardi
Velocidad de conduccin
La magnitud de la velocidad de la corriente que pasa de una clula se puede
expresar a travs de la siguiente ecuacin:
I = V/R
1) Amplitud del potencial de accin o V
La amplitud del potencial de accin es la diferencia entre el potencial de
membrana en accin y el potencial de reposo, por lo tanto V = (Vaccin Vreposo).
De esta forma podemos calcular la amplitud del potencial de accin de las clulas
automticas y no automticas:
V Clulas automticas = +20-(-60) = 80 mV.
V Clulas no automticas = +50-(-90) = 140 mV.
Cuanto mayor sea la diferencia entre el potencial de reposo y el mximo
potencial despolarizado, mayor ser la velocidad de conduccin o propagacin. Es por
esto que las clulas ventriculares tienen mayor velocidad de conduccin, porque su V
es mayor que el del nodo sinusal.
2) Resistencia (R)
La resistencia depende del dimetro o tamao de la clula. A mayor tamao hay
menor resistencia y, por lo tanto, mayor velocidad de propagacin.
Aqu tambin importan las ramificaciones de la corriente. Si las clulas se
ramifican, la corriente va a tener que dividirse y se va a encontrar con clulas de menor
dimetro. Mientras menos ramificaciones la velocidad es mayor.
Las clulas de los nodos sinusal y aurculoventricular son mucho ms pequeas
que las clulas ventriculares y sufren muchas ramificaciones. Es por esto que se
produce un retardo de 0,08 segundos en el nodo aurculoventricular, lo que hace
posible que las aurculas se contraigan antes que los ventrculos.
Nodo sinusal: 5 cm/seg.
Sincicio auricular: 0,5-1 cm/seg.
Nodo aurculoventricular: <5 cm/seg.
Haz de His y Red de Purkinje: 3-4 m/seg.
Sincicio ventricular: 1 m/seg.
Stefano Biancardi
13
CLASE 3: ELECTROCARDIOGRAFA
Antes de explicar el electrocardiograma propiamente tal, hay que entender cmo se
producen los potenciales de accin las clulas del miocardio contrctil.
Tenemos un trozo de msculo cardaco en reposo y vamos a aplicarle un estmulo
en la zona A, de tal forma que se propague un potencial de accin hacia la zona B.
Los electrodos colocados en las zonas A y B miden las cargas del medio
extracelular Por lo tanto, si la clula est despolarizada el medio extracelular estar
negativo con respecto al interior, debido a que ingresa Na+ a la clula, y, por el contrario,
si la clula est en reposo, el medio extracelular estar positivo con respecto al
interior, debido a que la clula cardiaca no automtica tiene un potencial de reposo de
-90 mV.
En la medida que se inicia la despolarizacin, las primeras clulas que se van a
despolarizar son aquellas que estn ms cerca del estmulo elctrico para luego propagarse
de clula a clula a travs de los conexones. Secuencialmente en el tiempo se van a tener
ms y ms clulas en potencial de accin debido a que, en estas clulas, es muy
prolongado.
A partir de esto, es importante recalcar que cuando se aplica un estmulo en un
punto, se generar una diferencia de potencial (VB VA) entre el punto estimulado y
aquel que est ms alejado del estmulo. Por lo tanto, se generarn diferentes momentos
con distintas diferencias de potencial:
En la imagen se puede observar un voltmetro conectado a 2 puntos. El punto A
mide la mitad izquierda de las clulas musculares y el punto B hace lo mismo pero
desde la derecha.
1) Todas las clulas se encuentran en reposo, por lo que no hay diferencia de potencial
entre los puntos A y B.
Stefano Biancardi
14
2) Comienza la despolarizacin en el punto A, de manera que de las clulas est en
potencial de accin y est en reposo. En esta situacin el potencial externo de las
clulas despolarizadas es ms negativo que el de adentro debido a que ingresa Na+ y el
potencial externo de las clulas en reposo es ms positivo que el de adentro, por lo que
entre los electrodos A y B se genera una diferencia de potencial que es detectada por
el voltmetro. Por decirlo de alguna manera, el punto B ve todas las clulas con potencial
de reposo y el punto A ve la mitad de las clulas con potencial de reposo y la mitad de
las clulas con potencial de accin. Entonces, el electrodo A lee que no hay nada, ya
que hay tantas cargas positivas como negativas, mientras que el electrodo B ve todo
positivo; por lo tanto, si a todo positivo le restamos nada, nos quedamos con la
mitad del mximo, es decir, VB VA = [+]-[0] = +.
3) Cuando la propagacin ha alcanzado la mitad de la masa muscular, el electrodo B
ve todo positivo y el electrodo A ve todo negativo, por lo que la magnitud de la
diferencia de potencial entre A y B es mxima, es decir, VB VA = [+]-[-] = ++.
4) Luego, cuando la despolarizacin es casi completa, el electrodo A obtendr un
registro negativo y el electrodo B obtendr un registro poco positivo ya que quedan
pocas clulas en reposo. Por lo tanto, la diferencia de potencial entre los electrodos A y
B resultar positiva, pero muy cercana a 0.
5) Finalmente, cuando toda la masa muscular est despolarizada, el registro es 0. Pero
cuando comienza la repolarizacin desde la zona A, el electrodo A medir la mitad
positiva y la mitad negativa, y el electrodo B medir todo negativo, de manera que la
diferencia de potencial ser negativa y equivalente a la mitad del mnimo, lo que se
puede expresar como VB VA = [-]-[0] = -, de manera que la curva de lectura ser hacia
abajo durante la repolarizacin.
En base a lo anterior se hace la lectura del electrocardiograma (ECG), donde las
curvas positivas son despolarizaciones y las curvas negativas son repolarizaciones.
Magnitud de una onda del electrocardiograma (ECG)
La magnitud de una onda del ECG depende de varios factores, los cuales sern
explicados a continuacin:
Momento dipolar: Producto entre la masa muscular, que corresponde a la
cantidad de clulas que se despolarizan al mismo tiempo y nos da una idea del
nmero de cargas que se estn movilizando, y la separacin de cargas, tambin
denominada asimetra de cargas. Por lo tanto, el momento dipolar se refiere a
cunto se ha propagado la despolarizacin y, por ende, la magnitud ser mayor
mientras ms asimetra haya.
Distancia de los electrodos con la masa que se despolariza: Mientras ms cerca
estn los eletrodos de la fuente del potencial de accin, mayor ser la magnitud de la
diferencia de potencial de accin.
Coseno del ngulo formado por la direccin de propagacin con el eje de la
derivacin: Otra cosa importante es en qu direccin se produce la
Stefano Biancardi
15
despolarizacin en relacin con la lnea que une los electrodos. Si se tiene el
electrodo positivo en B y el electrodo negativo en A, la lnea que une los electrodos
es horizontal, por lo que la direccin en que se propaga es de izquierda a derecha y,
por ende, tambin es horizontal. Considerando esto, el ngulo que se forma entre
ambos ejes es cero. Es as que cuando la propagacin es paralela al eje de
derivacin, la diferencia es mxima, ya que el coseno de cero es 1.
Componentes del ECG
La despolarizacin empieza en el nodo sinusal, entonces la primera parte donde
va a haber potencial de accin es en la zona que rodea a este nodo. En algn momento
la mitad de la masa va a estar despolarizada y la otra mitad estar en reposo, y, en ese
momento, se registrar la mayor diferencia de potencial en la medida en que se est
propagando la despolarizacin por el sincicio auricular.
La despolarizacin de los sincicios auricular y ventricular se puede representar a
travs de vectores que van cambiando su magnitud (dependiendo de la masa muscular que
se despolarice) y su direccin (el vector final es la sumatoria neta de los vectores)
dependiendo del grado de despolarizacin del miocardio.
Los electrodos se colocan en distintas partes del cuerpo:
Derivacin bipolar 1: El electrodo negativo se ubica en el brazo derecho y el
electrodo positivo en el brazo izquierdo. Entonces, se va a ver un signo positivo
si el vector apunta hacia el brazo izquierdo y un signo negativo si lo hace hacia
el brazo derecho. Esta derivacin es la que utilizaremos principalmente para
explicar el ECG.
Derivacin bipolar 2: Un electrodo en el brazo derecho y el otro en la pierna
izquierda.
Derivacin bipolar 3: Un electrodo en el brazo izquierdo y el otro en la pierna
izquierda.
Despolarizacin auricular
Las clulas automticas del nodo sinusal son las primeras en despolarizarse y
transmiten esa despolarizacin a toda la aurcula en el sentido de derecha a izquierda,
de ceflico a caudal y de dorsal a ventral. Por otro lado, la propagacin no pasa a los
ventrculos debido a que estn aislados de la aurcula a travs del anillo fibroso.
La lnea diagonal roja de la
imagen representa el vector medio de
despolarizacin de la aurcula. En este
caso el brazo derecho (inicio flecha azul)
es como el electrodo A del ejemplo del
trozo de msculo y el brazo izquierdo
(fin fecha azul) correspondera al
electrodo B, de manera que cuando se
despolariza la aurcula se observar una
curva de convexidad superior que se
denominar onda P.
Stefano Biancardi
16
Antes de ver la onda de la despolarizacin del nodo
aurculoventricular hay un periodo en el cual todo el sincicio
auricular est despolarizado, mientras que todo el sincicio
ventricular an se encuentra en reposo. En este momento la
diferencia de potencial es 0 y se debe al retardo que se
produce en el nodo aurculoventricular por la gran resistencia
que presenta gracias a la ramificacin de sus clulas. Esto se
denomina segmento isoelctrico PQ.
Despolarizacin ventricular
Secuencialmente, la despolarizacin del ventrculo se produce mediante 3 vectores
diferentes.
1) Despolarizacin del tabique interventricular
Despus del retraso a nivel del nodo aurculoventricular, pasado un cierto tiempo, la
conduccin va ir rpido por el haz de His. La primera parte que se va a despolarizar en
el ventrculo es la regin del tabique interventricular, de izquierda a derecha, debido a
que la rama izquierda del haz de His es ms gruesa y opone menos resistencia, de ceflico a
caudal y de dorsal a ventral. De esta forma se da origen a un vector cuya direccin es
desde el brazo izquierdo al derecho, se obtiene una curva de convexidad inferior
denominada onda Q, como se observa en la imagen inferior.
Stefano Biancardi
2) Despolarizacin de la pared libre ventricular
Se sigue despolarizando el tabique completo y
la parte ms interna de ambas cavidades, lo que
correspondera a la despolarizacin de la pared
libre. Sin embargo, toda la regin que queda ms
cercana al pericardio queda con potencial de
reposo. Entonces vamos a tener un conjunto de
vectores que van de la cavidad al pericardio en
todas direcciones.
Por otro lado, si representamos todos los vectores anteriores en
uno solo, el vector resultante de la despolarizacin de la pared libre
del ventrculo es el que se observa en la figura y va de ceflico a
caudal, de derecha a izquierda y de ventral a dorsal. Adems,
como este vector tiene una direccin desde el brazo derecho al
izquierdo, en el ECG se observa esta despolarizacin como una gran
onda de convexidad superior denominada onda R.
3) Despolarizacin de la pared pstero-basal ventricular
Lo ltimo en despolarizarse es la zona de la
pared que se ubica hacia el pericardio y hacia el
surco aurculoventricular. En general, el conjunto
de vectores que componen esta despolarizacin
apuntan hacia arriba, hacia la derecha, hacia la
izquierda y hacia adelante.
Ahora, si todos estos vectores son reunidos en
uno solo, se obtiene un vector cuya direccin es casi
horizontal y de izquierda a derecha. Entonces,
como este vector tiene
una direccin desde el
brazo izquierdo al
derecho, en el ECG se
observar
una
importante onda de
convexidad
inferior
denominada onda S.
17
Stefano Biancardi
18
Repolarizacin
La repolarizacin no es un fenmeno tan ordenado ni sincrnico. La
despolarizacin ocurre rpidamente a lo largo del corazn porque tiene al sistema
excitoconductor que la lleva a toda la superficie endocrdica. En cambio, la repolarizacin
ocurre cuando cesa el potencial de accin de las clulas, lo que no es sincronizado ni
ordenado debido a que es un proceso individual de cada clula de los sincicios.
1) Repolarizacin auricular
La repolarizacin de las aurculas ocurre conjuntamente con la despolarizacin
de los ventrculos. Si analizamos solamente la repolarizacin de las aurculas,
observaramos una curvatura de convexidad inferior, pero en realidad, en el ECG, esta
curva se encuentra enmascarada por la despolarizacin ventricular, el complejo QRS.
Es por esto que en el ECG no se puede observar la repolarizacin auricular.
2) Repolarizacin ventricular
La repolarizacin ventricular si es registrada en el ECG y se denomina onda T.
Se puede suponer que, si la despolarizacin ventricular tuvo una curva con convexidad
superior, la repolarizacin debiera ser una curvatura con convexidad inferior. Sin embargo,
hay que recordar que la despolarizacin ventricular ocurre desde el endocardio hacia el
pericardio, de manera que la repolarizacin ocurre al revs. Esto ocurre porque en las
clulas ms externas de la pared ventricular el potencial de accin es ms breve que
en las internas, de manera que en esas clulas el potencial de accin empieza despus y
termina antes, dando como resultado un vector de repolarizacin equivalente al de
despolarizacin.
Entonces el vector, o el cambio de potencial, al que da origen esta repolarizacin
apunta hacia la izquierda, por lo tanto da una onda de convexidad superior. Sin
embargo, la onda T tiene una mayor duracin que las ondas del complejo QRS debido a
que la repolarizacin es ms lenta. Cuando la mitad de las clulas est en potencial de
reposo se observa el mximo de la onda T y cuando todas estn repolarizadas se llega
a cero.
Stefano Biancardi
19
Electrocardiograma propiamente tal
Onda P: Corresponde a la propagacin de la despolarizacin auricular.
Segmento isoelctrico PQ: Periodo en el cual no hay diferencia de potencial debido a
que los sincicios auriculares se encuentran completamente despolarizados y los
sincicios ventriculares estn completamente en reposo.
Complejo QRS: Conjunto de ondas que corresponden a la propagacin de la
despolarizacin ventricular. La onda Q corresponde a la despolarizacin del tabique
interventricular, la onda R corresponde a la despolarizacin de la pared libre
ventricular y la onda S corresponde a la despolarizacin de la pared pstero-basal
ventricular.
Segmento isoelctrico ST: Periodo comprendido entre la onda S y la onda T durante el
cual los sincicios ventriculares estn completamente despolarizados y los sincicios
auriculares se encuentran completamente en reposo. no se registran diferencias de
potencial. Este periodo es el denominado segmento isoelctrico ST.
Segmento isoelctrico TP: Corresponde al periodo en que todo el miocardio se
encuentra en reposo.
Eventos contrctiles asociados al ECG
El ECG es la representacin de la actividad elctrica del corazn y significar la
contraccin diferencial de las aurculas con respecto a los ventrculos.
Para que un sincicio comience a generar una contraccin ms de la mitad de
este debe estar despolarizado, lo que en las aurculas ocurre pasado el punto mximo
de la onda P y en los ventrculos sucede pasado el punto mximo de la onda R.
Sin embargo, esto no puede quedar eternamente contrado. Para la relajacin de
un sincicio ms de la mitad de este debe estar repolarizado, lo que en las aurculas
Stefano Biancardi
20
sucede pasado el punto mximo de la onda R y en los ventrculos ocurre pasado el
punto mximo de la onda T.
De esta forma podemos decir que la sstole auricular ocurre desde pasada la onda
P hasta pasada la onda R y la sstole ventricular comprende desde pasada la onda R
hasta pasada la onda T. Adems, podemos deducir que existe una coordinacin entre los
sincicios auriculares y ventriculares, ya que las aurculas se relajan cuando los
ventrculos se contraen.
21
Stefano Biancardi
CLASE 4: CICLO CARDIACO
El ciclo cardiaco se divide en dos grandes partes, la sstole y la distole, las que se
definen para cada sincicio. El ciclo cardiaco se puede definir como una serie de eventos
que se producen en el corazn entre 2 sstoles.
La contraccin por sstole auricular se produce como consecuencia de la
despolarizacin de las aurculas y la sstole ventricular lo hace como consecuencia de la
despolarizacin de los ventrculos. En cambio, las distoles auricular y ventricular se
producen como consecuencia de la repolarizacin de ambos sincicios, respectivamente.
Hay que tener presente que primero se produce la actividad elctrica y, como consecuencia
de ella, posteriormente se produce la actividad mecnica. Ambos procesos estn
sucediendo paralelamente en el lado izquierdo y derecho del miocardio.
En el miocardio, los sincicios auricular y ventricular estn separados
elctricamente por un anillo fibroso, lo que evita el acoplamiento elctrico innecesario
entre ambas zonas.
El ciclo cardaco dura alrededor de 0,8 segundos para una frecuencia cardiaca
de 75 latidos por minuto. Este tiempo se divide en forma inequitativa entre sstole y
distole, siendo esta ltima la de mayor duracin. En las aurculas la sstole dura 0,15
segundos y la distole dura 0,65 segundos. En cambio, en los ventrculos la sstole dura
0,3 segundos y la distole dura 0,5 segundos. Por lo tanto, en reposo, 2/3 del ciclo
cardiaco corresponden a distole y 1/3 corresponde a la sstole.
Adems, el ciclo cardiaco puede variar su duracin dependiendo si nos
encontramos en reposo o ejercitando. Cuando hacemos ejercicio nuestra frecuencia
cardiaca aumenta a expensas de la distole, es decir, la relajacin de los sincicios dura
menos tiempo.
De esta forma, de modo general, se generan 3 estados funcionales de los sincicios
durante el ciclo cardiaco:
La sstole auricular ocurre antes que la sstole ventricular, por lo tanto una
forma funcional en que podemos encontrar a ambos sincicios es aurculas en
sstole y ventrculos en distole.
Cuando se inicia la distole auricular paralelamente se inicia la sstole
ventricular, por lo tanto otra forma funcional en que se pueden encontrar a ambos
sincicios es aurculas en distole y ventrculos en sstole.
Cuando termina la sstole ventricular hay un periodo en que ambos sincicios se
encuentran en distole.
Estos 3 estados funcionales de los sincicios ventricular y auricular se repiten en
forma cclica en el tiempo, y a esto es lo que llamamos ciclo cardiaco.
A raz de lo anterior, podemos decir que nunca el sincicio auricular se contrae al
mismo tiempo que el sincicio ventricular. Siempre la sstole auricular precede a la
sstole ventricular debido a que primero se despolarizan las aurculas y posteriormente esta
despolarizacin se propaga a los ventrculos.
Stefano Biancardi
22
Etapas bsicas del ciclo cardiaco
El ciclo cardaco, dependiendo si las vlvulas cardiacas estn abiertas o cerradas, se
divide en 4 periodos bsicos que se definen segn la actividad del sincicio ventricular.
Principalmente nos referiremos al corazn izquierdo, encargado de expulsar la sangre
hacia la circulacin sistmica.
1) Llenado del ventrculo
En este periodo se observa la vlvula aurculoventricular abierta y la vlvula
sigmoidea cerrada.
En este periodo, inicialmente la presin intraventricular es muy baja debido a
que el ventrculo est en distole y el volumen dentro del ventrculo aumenta porque
este se est llenando de sangre. Para esto es necesario que la vlvula aurculoventricular
se encuentre abierta, lo que ocurre debido a que la presin en el ventrculo es menor que
la presin en la aurcula.
El ventrculo se llena principalmente en forma pasiva, es decir, sin que la
aurcula se est contrayendo ya que la sstole auricular ocurre en la parte final de la
distole ventricular y sirve para completar el llenado del ventrculo.
A medida que el ventrculo se llena de sangre la presin intraventricular sube
levemente y cuando alcanza su volumen mximo, o volumen diastlico final (VDF), el
ventrculo se comienza a contraer y, cuando la presin del ventrculo supera a la
presin de la aurcula, se cierra la vlvula aurculoventricular y se inicia el siguiente
periodo.
2) Contraccin isovolumtrica del ventrculo
En este periodo se observan las vlvulas aurculoventricular y sigmoidea
cerradas, que, al estar cerradas, el volumen del ventrculo no cambia y, como el
ventrculo se est contrayendo, la presin ventricular aumenta rpidamente. Por lo
tanto, en este periodo el ventrculo no expulsa la sangre que contiene. Por consiguiente,
cuando la presin del ventrculo supera a la presin de la aorta se abre la vlvula
sigmoidea, con lo cual comienza la siguiente fase.
3) Vaciamiento del ventrculo
En este periodo se observa la vlvula aurculoventricular cerrada y la vlvula
sigmoidea abierta. Debido a esta condicin, la nica va de escape de la sangre es hacia
la arteria aorta, por lo tanto, en este periodo el ventrculo expulsa la sangre a la
circulacin sistmica a travs de esta arteria.
Como el ventrculo expulsa sangre, su volumen disminuye. Sin embargo, durante
la primera parte de este periodo expulsivo la presin del ventrculo sigue aumentando
debido a que el ventrculo se est contrayendo con gran energa, en cambio, en la segunda
parte de este periodo la presin ventricular comienza a decaer, por lo que hay un
cambio bifsico de la presin ventricular.
Cuando la presin del ventrculo se hace inferior a la presin de la aorta se
cierra la vlvula sigmoidea, con lo cual empieza la siguiente etapa.
23
Stefano Biancardi
4) Relajacin isovolumtrica del ventrculo
En este periodo se observan las vlvulas aurculoventricular y sigmoidea
cerradas. Debido a esto, el volumen del ventrculo no cambia y, como el ventrculo se
est relajando, la presin ventricular disminuye.
Cuando la presin del ventrculo se hace menor a la presin de la aurcula se
abre la vlvula aurculoventricular, lo que reinicia el ciclo cardiaco con el llenado del
ventrculo.
Presin
artica
Presin
ventricular
Volumen
ventricular
Etapas y subetapas de la sstole y distole ventricular
La sstole y la distole ventricular se pueden subdividir en distintas etapas que
facilitan la comprensin de los fenmenos que ocurren en cada una de ellas. Para entender
esto de una forma integral, se mostrar lo que sucede con la presin artica, presin
auricular, presin ventricular y volumen ventricular en cada fase del ciclo cardiaco.
A) Sstole ventricular
1) Contraccin isovolumtrica
Se inicia con el cierre de la vlvula aurculoventricular, momento en el cual la
vlvula sigmoidea ya est cerrada. En esta etapa el ventrculo se est contrayendo, lo
que se traduce en un aumento brusco de la presin ventricular. Sin embargo, durante
este periodo, la presin ventricular no supera a la presin de la aorta, por lo tanto la
vlvula sigmoidea se mantiene cerrada todo el tiempo. Debido a lo anterior, el volumen
del ventrculo no cambia ya que la sangre no puede ser expulsada por ninguna va de
comunicacin ventricular.
Stefano Biancardi
24
Adems, la presin auricular aumenta bruscamente hasta llegar a su mximo al
final de esta fase, fenmeno que se explicar con detalles ms adelante.
En esta etapa, la presin artica desciende levemente y alcanza su punto ms
bajo justo antes de la apertura de la vlvula sigmoidea, lo que ocurre cuando la presin
ventricular supera a la presin artica, momento en el cual comienza el siguiente
periodo.
2) Vaciamiento ventricular
Esta fase se inicia con la apertura de la vlvula sigmoidea, de manera que se
caracteriza por la expulsin del contenido ventricular hacia la arteria aorta.
La capacidad mxima de almacenamiento de sangre dentro del ventrculo es de
aproximadamente 160 ml. Sin embargo, de este volumen, el ventrculo expulsa ms o
menos la mitad, quedando con un volumen de unos 80 ml. Durante el vaciamiento
asociado a la sstole ventricular, el ventrculo expulsa la gran mayora de estos
aproximados 80 ml, quedando un resto que ser expulsado durante la primera etapa de la
distole ventricular y que se denomina volumen residual o volumen sistlico final (VSF).
La expulsin que ocurre durante la sstole ventricular se puede dividir en 2 subfases:
Expulsin rpida: Se vaca la gran mayora del volumen expulsivo del ventrculo.
Debido a esto, la presin artica aumenta rpidamente desde su mnimo hasta
su mximo. Asimismo, la presin ventricular sigue aumentando debido a la
enrgica contraccin del ventrculo. Adems, la presin auricular disminuye
bruscamente (recordar que haba aumentado bruscamente durante la contraccin
isovolumtrica).
Expulsin lenta: Se vaca un volumen mucho menor que en la fase anterior. En esta
etapa la capacidad contrctil del ventrculo ha disminuido ya que, a medida que
el msculo se acorta, disminuye el nmero de puentes que se pueden formar
entre los filamentos de actina y miosina de tal forma que la velocidad de
acortamiento del msculo disminuye y, si esto sucede, la sangre es expulsada
lentamente y las presiones ventricular y artica disminuyen. Adems, durante
este periodo se observa que la presin auricular aumenta lenta y gradualmente
debido a que la aurcula se encuentra en distole y se est llenando.
B) Distole ventricular
1) Protodistole
Es un periodo muy breve y corresponde al inicio de la distole ventricular. En esta
etapa el ventrculo se empieza a relajar, con lo cual aumenta la velocidad con que la
presin ventricular disminuye. Sin embargo, por inercia el ventrculo sigue expulsando
sangre hacia la aorta debido a que la vlvula sigmoidea permanece abierta.
Por otro lado, la presin auricular contina aumentando lentamente debido a
que la sangre que sale del ventrculo da ms espacio para el llenado auricular.
Finalmente, la vlvula sigmoidea se cierra cuando la presin ventricular se hace
menor a la presin artica, fenmeno que marca el fin de esta etapa y el inicio de la
siguiente.
Stefano Biancardi
25
2) Relajacin isovolumtrica
Este periodo se inicia cuando se cierra la vlvula sigmoidea, de tal forma que ahora
las vlvulas aurculoventricular y sigmoidea se encuentran cerradas durante toda esta
etapa. Debido a esto, la relajacin del ventrculo se traduce en una rpida disminucin de
la presin ventricular porque el volumen ventricular no cambia debido a que este no
recibe ni expulsa sangre.
Por otro lado, la presin artica aumenta levemente debido a la devolucin de la
sangre a travs de esta arteria. Este aumento de la presin artica se conoce como la
incisura dicrota.
Adems, la aurcula contina llenndose y, por ende, la presin auricular sigue
aumentando. Ya cuando la presin ventricular llega a ser menor a la presin auricular,
alcanzando niveles subatmosfricos, se abre la vlvula aurculoventricular y comienza el
siguiente periodo.
3) Llenado rpido
Comienza cuando se abre la vlvula aurculoventricular, lo que permite el paso
rpido de sangre desde la aurcula al ventrculo que corresponde al 70% del volumen
diastlico final. Esto ocurre debido a la diferencia de presin existente entre ambos
compartimientos.
Mientras el ventrculo se llena rpidamente, las presiones auricular y ventricular
se mantienen constantes, siendo en todo momento la presin auricular mayor a la
presin ventricular. Adems, obviamente el volumen ventricular aumenta.
Por otro lado, la presin artica disminuye lenta y gradualmente debido a que el
flujo de sangre se encuentra interrumpido.
4) Distasis o llenado lento
Esta es la ltima etapa en que la distole ventricular coincide con la distole
auricular. Se caracteriza por un lento paso de sangre desde la aurcula al ventrculo que
corresponde al 5% del volumen diastlico final. Esto ocurre porque la gradiente de
presiones entre la aurcula y el ventrculo disminuye, aunque la presin auricular sigue
siendo mayor que la presin ventricular.
Una de las cosas ms importantes de esta etapa es que el corazn aumenta su
frecuencia a expensas de esta etapa, acortndola.
Para dejarlo explcito, obviamente el volumen ventricular aumenta en relacin a
la etapa anterior. Adems, la presin artica contina disminuyendo.
Finalmente, esta etapa culmina cuando ya no hay diferencia de presin entre la
aurcula y el ventrculo, momento que comienza la sstole auricular.
5) Sstole auricular
Es la ltima etapa del llenado del ventrculo. Como se dijo anteriormente, las
presiones auricular y ventricular son equivalentes, de manera que el ventrculo termina
su llenado hasta el volumen diastlico final gracias a la contraccin de la aurcula, que se
traduce en un aumento de la presin auricular y ventricular, pero esta ltima en menor
Stefano Biancardi
26
medida. Debido a esta gran diferencia de presin, este periodo es responsable del ingreso
del 25% del volumen diastlico final.
Lgicamente, como en las 2 etapas anteriores, la presin artica contina
disminuyendo por la ausencia de flujo desde el ventrculo hacia ella.
Finalmente, cuando comienza la distole auricular y la sstole ventricular, la
presin auricular se hace menor que la presin ventricular, lo que provoca el cierre de
la vlvula aurculoventricular y el inicio de un nuevo ciclo cardiaco.
Presin venosa
La presin venosa se registra a travs de la vena yugular y posee cambios
atribuibles a las variaciones de la presin auricular. La presin auricular y venosa se
puede observar mediante la generacin de diferentes ondas, denominadas a, c y v, y valles,
x e y. Hay que tener en cuenta que se produce un desfase entre la aparicin de las ondas y
valles en la vena yugular respecto a cuando aparecen en la aurcula, debido a que esta onda
tiene que viajar hacia atrs hasta llegar a la vena.
Los cambios en la presin auricular generan los mismos cambios en la presin
yugular debido a que no existen vlvulas entre la aurcula y las venas cavas, de manera
que hay una especie de continuidad.
1) Onda a: Se origina por el aumento de la presin auricular durante la sstole
auricular. En la aurcula y en la vena yugular esta onda se observar despus de la
despolarizacin de las aurculas, es decir, posterior a la onda P del ECG, aunque se
encontrar ms cercana a la onda P en la aurcula que en la vena yugular.
27
Stefano Biancardi
2) Onda c: Se origina por el abombamiento de la vlvula aurculoventricular hacia la
cavidad auricular durante el gran aumento de presin ventricular que se produce en la
contraccin isovolumtrica. Por lo tanto, en la aurcula esta onda coincidir con esta
etapa del ciclo cardiaco. Sin embargo, en la vena yugular esta onda se observar
cuando el corazn se encuentre en la etapa de expulsin rpida del vaciamiento
ventricular, porque, cuando el ventrculo expulsa sangre, late la arteria cartida y
comprime levemente a la vena yugular, aumentando la presin en ella.
3) Valle x: En ambos lugares, aurcula y vena yugular, el valle coincide con la expulsin
rpida ventricular. Esto se produce porque el ventrculo, al contraerse, acelera la sangre
y la expulsa hacia la arteria aorta, de manera que, por el fenmeno de accin y reaccin, el
ventrculo es traccionado en direccin opuesta y desciende, provocando que la
aurcula se agrande y disminuya su presin.
En la vena yugular este valle est interrumpido por la onda c, que ocurre ms tarde que
la onda c auricular, por lo que tanto x como x (imagen de abajo) corresponden al mismo
fenmeno.
4) Onda v: La presin auricular aumenta debido a que se est llenando. Esto da origen
a la onda v, cuyo punto mximo se observa durante la relajacin isovolumtrica, tanto en
la aurcula como en la vena yugular. Por lo tanto, esta onda se observa despus de la
onda T, aunque en la aurcula ocurrir antes que en la vena yugular.
5) Valle y: Viene inmediatamente despus de la onda v. Este valle coincide con el llenado
rpido del ventrculo ya que, cuando se abre la vlvula aurculoventricular, la presin
de la aurcula y de la vena yugular disminuye.
Presin vena
yugular
Fonocardiograma
ECG
Stefano Biancardi
28
Fonocardiograma y ruidos cardiacos
El fonocardiograma registra los ruidos cardiacos. Son dos los ruidos audibles por el
odo humano.
Primer ruido: Es un ruido complejo debido a que tiene varios componentes. Sin embargo,
el principal componente de este ruido es la vibracin producida por el cierre de la
vlvula aurculoventricular cuando finaliza la sstole auricular y comienza la sstole
ventricular, especficamente la contraccin isovolumtrica. Tambin intervienen en este
ruido la generacin de tensin en la pared del ventrculo y la distensin de las arterias aorta
y pulmonar.
Como se produce en la contraccin isovolumtrica, este ruido se ubica luego del punto
mximo de la onda R del ECG y nos indica que la aurcula comenz su distole y que
el ventrculo hizo lo propio con la sstole.
Este ruido se caracteriza por ser de baja tonalidad, es decir, de baja frecuencia, lo que
se debe a que las estructuras que vibran son grandes. Es un ruido ancho y prolongado que
dura 0,15 segundos y se ausculta con mayor intensidad en la punta del corazn.
Segundo ruido: Es un ruido ms simple, lo causa la vibracin producida por el cierre de
la vlvula sigmoidea artica cuando finaliza la sstole ventricular, especficamente en la
relajacin isovolumtrica. Se ubica despus de la despolarizacin ventricular, es decir,
luego del punto mximo de la onda T del ECG y nos indica el fin de la sstole
ventricular, independiente de que ocurra en la relajacin isovolumtrica.
Este ruido tiene tonalidad ms alta que el primero, por lo tanto su frecuencia es mayor
porque las estructuras que vibran son ms pequeas. Es ms breve, dura 0,12 segundos y
se ausculta con mayor intensidad hacia la base del corazn.
Tercer ruido: Se puede escuchar en jvenes, pero en adultos es patolgico. Se produce
entre el llenado rpido y el llenado lento, y se escucha en ventrculos poco distensibles
(corazn fuerte en jvenes y patolgico en adultos).
El tiempo que transcurre entre el primer y segundo ruido es menor que el que
pasa entre el segundo ruido de un ciclo y el primero del otro ya que la sstole
ventricular dura menos que la distole ventricular.
Por otro lado, si hay un aumento de la frecuencia cardiaca el primer ruido de un
ciclo cardiaco se acerca al segundo ruido del ciclo anterior porque la distole es ms corta
que en condiciones de reposo.
Stefano Biancardi
29
CLASE 5: HEMODINAMIA Y FUNCIN
VASCULAR
Introduccin
En el lecho vascular existen dos circulaciones claramente definidas, una que sale del
ventrculo izquierdo, la circulacin sistmica, y otra que sale del ventrculo derecho, la
circulacin pulmonar. La sangre que sale por la aorta va a retornar a la aurcula derecha,
luego pasar al ventrculo derecho y saldr por las arterias pulmonares. El flujo que sale por
la arteria pulmonar volver a la aurcula izquierda, luego al ventrculo izquierdo y saldr
por la aorta.
La pregunta es entonces el flujo es constante a lo largo del flujo vascular
sistmico? La respuesta es si, en cualquier regin del lecho vascular en que se haga una
seccin transversal habr el mismo flujo. Es decir, si se toma el conjunto de todos los vasos
de un mismo tipo, en cualquier punto de la circulacin se observar una mantencin del
flujo. Esto quiere decir que el flujo que sale por la aorta es igual al que hay en las
ramificaciones de la aorta y as sucesivamente en cada ramificacin desde arterias a
capilares y de capilares a venas, hasta que finalmente el flujo que llegue a travs de las
venas cavas a la aurcula derecha ser el mismo tambin. En otras palabras el gasto
cardiaco es igual al retorno venoso.
Flujo
El flujo es el volumen de sangre que pasa por una seccin transversal en una
unidad de tiempo, lo que se puede representar como Q = volumen/tiempo. El flujo se
puede analizar en funcin de la velocidad y rea de seccin transversal de los vasos y en
funcin de la diferencia presin.
1) Flujo en funcin de la velocidad y rea de seccin transversal de los vasos
En este esquema se observa un
volumen que se desplaza desde X a Y en
1 segundo. Si se consideran 2 frentes de
un flujo, el lquido en X y el lquido en Y,
ha transcurrido un tiempo entre que el
lquido pase de X a Y.
El flujo que se produjo al pasar
desde X a Y va a ser igual al volumen del cilindro que se ubica entre ambos puntos, el cual
es igual al producto entre la base del cilindro y la altura del cilindro. Si la velocidad es v
cm/s, la altura es v cm, y si entre X e Y hay 1 segundo de diferencia, entonces tenemos
que el rea multiplicada por v cm, en 1 segundo, es v cm3/s.
La velocidad es igual al largo por unidad de tiempo, es decir, v cm/s, y si la
multiplicamos por el rea, da el flujo, equivalente a cm3/tiempo.
Stefano Biancardi
30
Entonces,
Q = cm3/tiempo = volumen/tiempo
Q = (largo/tiempo) cm2
Q = velocidad rea
Esta es la ecuacin de continuidad de flujo, que dice que el flujo es igual al
producto entre rea de seccin transversal y la velocidad media de la sangre. Por lo tanto, el
flujo en un vaso depender del rea de seccin transversal y de la velocidad media de
la sangre en direccin al flujo.
- Ramificacin de los vasos
Si el rea de seccin transversal en un vaso es igual a 1 cm2 y el flujo corresponde a
5 cm3/s, la velocidad de la sangre en este vaso, que mantiene su rea de seccin transversal
constante, es de 5 cm/s. Esto significa que la distancia entre X e Y es de 5 cm y que por
esta distancia avanz un volumen de 5 cm3 en 1 segundo.
Si ahora distendemos este vaso a un rea de 5 cm2, el flujo se mantiene constante,
pero la velocidad va a ser de 1 cm/s, es decir, la velocidad de la sangre disminuy en el
vaso que aument su rea de seccin transversal para mantener el flujo constante.
Este es el caso de la ramificacin de los vasos, donde siempre el rea de seccin
transversal del vaso de origen ser menor que la suma de las reas de los vasos
resultantes, es decir, el rea de seccin transversal va a ir creciendo a medida que los
vasos se ramifican y, por ende, la velocidad disminuir y el flujo se mantendr
constante.
- Ensanchamiento de los vasos
Cuando los vasos aumentan de dimetro,
la velocidad del flujo disminuir al
pasar por la zona ensanchada y
aumentar cuando se acerque a la zona
de dimetro original. De esta forma, la
variacin de velocidad mantiene el flujo
en zonas de distinta rea de seccin transversal.
- rea y velocidad en la circulacin sistmica
La aorta, al ir dando ramas para irrigar todos los rganos, aumenta su seccin
transversal total hasta los capilares, para despus volver a reunirse en vasos ms
grandes que tienen una seccin transversal menor que en los capilares pero
ligeramente mayor a la aorta. Entonces qu debe ocurrir con la velocidad? En la aorta
la velocidad tiene un valor promedio de 30 cm/s y al llegar a los capilares tiene una
velocidad de un milsimo de la original, es decir, 0,5 mm/s. Sin embargo, cuando la
sangre llega a las venas cavas, la velocidad debe volver a subir hasta velocidades de 20
cm/s.
31
Stefano Biancardi
Para comparar el rea de los diferentes vasos debemos considerar que las arterias y
venas tienen un largo similar mientras los capilares son mas cortos, pero muchos se
encuentran en paralelo dentro de los rganos, por lo que su rea de seccin
transversal es mucho mayor. Para terminar la idea, en los vasos arteriales y venosos la
velocidad es muy alta mientras que en los vasos de la microcirculacin la velocidad es
muy baja.
2) Flujo en funcin de la diferencia de presin
Para que haya flujo hay que entregarle energa al vaso, por lo que el flujo ir desde
zonas con mayor energa hasta zonas con menor energa, por ende, el corazn, al ser
esencialmente una bomba, le entrega energa a la sangre en forma de presin. As, la
sangre sale por las arterias a alta presin y, en general, va disminuyendo cuando uno se
aleja del corazn, de manera que la sangre retorna a la aurcula con muy baja presin.
Por lo tanto, el flujo sanguneo ser directamente proporcional a la diferencia de
presiones arterial y venosa e inversamente proporcional a la resistencia de los vasos:
Q = (Pi Pf)/R = (Parterial Pvenosa)/R
Supongamos ahora una caera rgida donde provocamos
un flujo por diferencia de presin entre el inicio y el final de
esta. Se podr observar que el aumento del flujo es
directamente proporcional al aumento de la diferencia de
presin. Obviamente, no existe flujo si no hay diferencia de
presin debido a que no hay diferencia de energa. Adems,
mientras no vare la pendiente (grfico), la capacidad de que
el lquido fluya dentro del tubo (conductancia) ser la misma,
la cual equivale al recproco de la resistencia.
Esta relacin lineal entre flujo y resistencia slo se cumple dentro de cierto
rango de diferencia de presin, es decir, cuando la diferencia de presin alcanza cierto
valor, la pendiente comienza a disminuir. Cuando el flujo es proporcional a la
diferencia de presin, este se mueve silenciosa y ordenadamente dentro del vaso, por lo
que se denomina flujo laminar; en cambio, cuando se sobrepasa la relacin lineal entre
el flujo y la diferencia de presin, este se mueve ruidosa y desordenadamente, por lo
que se denomina flujo turbulento, y se caracteriza por formar torbellinos dentro del vaso y
Stefano Biancardi
32
gastar energa en dar vueltas sobre si mismo, siendo esta prdida de energa la causa de la
disminucin del flujo. Si comparamos ambos tipos de flujo, la ventaja del flujo laminar
sobre el turbulento es que el primero tiene una conversin de energa en calor mucho
menor que el segundo.
El nmero de Reynolds nos permite estimar hasta qu punto el flujo ser
laminar, multiplicando la velocidad promedio, la densidad y el dimetro del vaso, y
dividiendo por el coeficiente de viscosidad. Al realizar este clculo, las unidades se
cancelan por lo que se obtiene un numero adimensional. Adems, se observa que si el
nmero es menor que 1000 el flujo es laminar y si el nmero supera los 2000 el flujo se
vuelve turbulento.
Simplificando, la ecuacin queda:
Siendo Q el flujo y r el radio. As, el nmero de Reynolds variar cuando la
viscosidad y la densidad cambien (propiedades intrnsecas del fluido) y tambin
variar con el flujo y el radio del vaso. Analizando las variables, el flujo y el radio los
podemos controlar, por lo que tienen gran importancia biolgica. Por su parte, la
densidad depende de la masa por volumen y la viscosidad es inversa a la densidad (el
aceite es menos denso que el agua, pero mas viscoso).
Los factores que tienden aumentar el nmero de Reynolds y, por ende, que
tienden a causar turbulencia son el aumento de la velocidad (aumenta el flujo), el
aumento del radio de los vasos y la disminucin de la viscosidad de la sangre. En
general, este nmero aumenta cuando se trata de hacer pasar un flujo grande a travs de un
radio muy pequeo o cuando se hace circular un lquido muy poco viscoso.
- Factores que determinan el flujo laminar
El flujo laminar se rige por la Ley de Poiseuille. Descrita de la siguiente forma:
As, el flujo va a ser inversamente proporcional al largo del vaso y a la
viscosidad del fluido y ser directamente proporcional al radio del vaso. Luego, para
saber la resistencia se calcula el inverso de lo anterior ya que la conductancia es el inverso
de la resistencia al flujo, por lo tanto el flujo laminar es directamente proporcional a la
diferencia de presin e inversamente proporcional a la resistencia.
Lo ms caracterstico de esto es que el flujo vara enormemente con variaciones
mnimas del radio del vaso, o, dicho de otra manera, la resistencia es afectada por el
radio elevado a su cuarta potencia. Por lo tanto, el factor ms importante en la
modificacin del flujo es el radio del vaso, por dos motivos principales:
33
Stefano Biancardi
Est elevado a la cuarta potencia, lo que significa que mnimos cambios en el
radio producirn cambios muy importantes en la resistencia y, por ende, en el
flujo. Por ejemplo, si el radio disminuye a la mitad, la resistencia aumentar 16
veces, lo que se traducir en una disminucin del flujo 16 veces.
El radio es el nico factor que fisiolgicamente se puede modificar en los vasos.
El rol de las arteriolas es mantener una contraccin permanente por descarga
simptica. Esto trae como consecuencia que las arteriolas mantengan su tono o radio
y lo varen segn ordene el sistema simptico.
Finalmente, para aumentar el flujo laminar se puede aumentar la presin
arterial, aumentar el radio y disminuir la longitud del vaso (insignificante).
El flujo laminar se denomina as debido a que se mueve como un grupo de
lminas, de las cuales, las que estn hacia el eje del vaso avanzan mas rpido y las de la
periferia mas lento. La velocidad mxima se alcanza en el eje del vaso y la velocidad se
hace cero al contacto con las paredes; de esta manera, una lmina se desliza sobre la
otra aplicando una fuerza que se relaciona con la viscosidad (a mayor viscosidad,
mayor fuerza), con la superficie de contacto entre las dos lminas y con una gradiente
de velocidad en relacin al ancho del vaso.
Esto quiere decir que, al centro del vaso x = 0 y la velocidad es mxima, mientras
que en la periferia del vaso y x = r y la velocidad es cero. Esta fuerza que se aplica entre
lminas es la fuerza de roce.
Viscosidad de la sangre
La sangre no es un lquido homogneo, sino una suspensin de elementos
figurados en una solucin hidroelctrica (plasma). El plasma tiene una viscosidad de
alrededor de 1,6 veces la viscosidad del agua.
Los factores que determinan la viscosidad de la sangre son el hematocrito, que
aumenta la viscosidad de la sangre, la velocidad con que circula la sangre y el radio de
los vasos.
Normalmente la sangre tiene un hematocrito de aproximadamente 45%, teniendo
alrededor de 4 veces la viscosidad del agua. A medida que aumenta el hematocrito, la
viscosidad aumenta cada vez ms.
La viscosidad aparente de la sangre es de 2 a 100 veces la del agua (sangre con
hematocrito normal de 45%). Esto depende esencialmente del flujo que es capaz de
moverse por los vasos. Si existe un flujo pequeo (baja velocidad), la sangre tiende a ir
a valores de viscosidad de alrededor de 100 veces la del agua; en cambio, si el flujo es
Stefano Biancardi
34
mayor, se produce la acumulacin axial de elementos figurados, es decir, los elementos
figurados se ubicarn hacia el centro o eje del vaso, dejando ms espacio perifrico
para que sea ocupado por plasma y la viscosidad de la sangre es solo 2 veces la del
agua. Cuando este fenmeno ocurre, el hematocrito aumenta en el centro del vaso,
donde tambin aumenta la viscosidad y el roce. Sin embargo, en la periferia el
hematocrito es igual a 0 debido a que solamente hay plasma, por lo que en esta zona
del vaso la viscosidad disminuye, disminuyendo el roce. Por lo tanto, la consecuencia de
la acumulacin axial de los elementos figurados es que la viscosidad aumenta en el centro
del vaso y disminuye en la periferia, lo que genera que el roce promedio entre las
capas disminuya, derivando en que la sangre se comporte como si tuviese una menor
viscosidad.
Esta acumulacin axial de los elementos figurados se produce a velocidades
mayores a 1 mm/s, por lo tanto en los capilares no se producir este efecto ya que en
ellos la sangre circula a unos 0,5 mm/s.
A medida que los vasos se ramifican, como el plasma se ubica en la periferia, lo
primero que pasa a la nueva arteria es plasma, siendo mayor que la proporcin de
glbulos rojos que pasan. Por esto, en las sucesivas ramificaciones va a haber cada vez
un menor hematocrito. As, si se saca sangre de una arteria y de un capilar de un dedo, el
hematocrito es menor en el capilar.
Cuando el radio de los vasos es mayor a 1 mm, la viscosidad aparente de la
sangre es alta y constante, pero cuando el radio de los vasos es menor a 1 mm, la
viscosidad aparente de la sangre comienza a disminuir rpidamente. Esta disminucin
de la viscosidad aparente en vasos de radio pequeo se debe a que, en los capilares, los
elementos figurados no tienen la capacidad de desplazarse en sentido lateral, por lo
tanto no tienen la libertad de formar infinitas capas. Debido a esto, los elementos
figurados se disponen en un nmero de capas finitas y se forma un cilindro central de
glbulos rojos de espesor finito e infinitas capas de plasma en la periferia que se
deslizan unas sobre otras a distintas velocidades, lo que significa que en la zona
central del vaso prcticamente no hay roce y, por ende, la viscosidad aparente
disminuye mucho. Lo anterior es el denominado efecto sigma.
35
Stefano Biancardi
Presin arterial media (PAM)
La PAM se define como el promedio ponderado de presin sistlica (PS) y de
presin diastlica (PD), de acuerdo a la duracin del ciclo cardiaco. As, para una
frecuencia cardiaca normal se calcula como:
PAM = PS + 2PD / 3
Esto, debido a que la sstole dura 1/3 del ciclo cardiaco y la distole dura 2/3 del
ciclo cardiaco.
Como muestra la imagen anterior, la PAM vara a lo largo del lecho vascular, de
manera que en las arterias la presin disminuye levemente y a medida que el flujo se
acerca a las arterias terminales, la presin comienza a decaer ms rpidamente. Sin
embargo, la mayor cada de la PAM se produce en las arteriolas, aunque en los
capilares tambin se produce un descenso importante. Finalmente, a nivel de las venas
la PAM cae poco y lentamente.
Lo anterior se puede explicar porque las arterias y venas son vasos de gran
calibre y, por ende, ofrecen baja resistencia. En cambio, las arteriolas y capilares son
vasos de pequeo dimetro y, por lo tanto, ofrecen una alta resistencia.
Resistencia de una red vascular
El comportamiento de la presin se debe a que el radio es el factor ms
importante para determinar la resistencia que oponen los vasos al flujo. Esta relacin
se encuentra en la ecuacin de Poiseuille, previamente analizada.
Stefano Biancardi
36
La ecuacin de Poiseuille funciona muy bien para medir la resistencia en un vaso,
pero la situacin es ms compleja cuando se piensa en una red vascular, como en el
esquema anterior. La forma ms simple de medir la resistencia en esta red de vasos es
medir la presin al inicio y al final de la red y dividirla por el flujo, que corresponde al
gasto cardiaco. El problema es que se necesita conocer la resistencia combinada del
circuito:
Elementos en serie: La resistencia total de los elementos en serie es la suma de las
resistencias individuales.
Elementos en paralelo: La resistencia total de los elementos en paralelo es igual a
la suma del recproco de cada resistencia individual.
Por lo tanto, los vasos que estn en paralelo poseen una menor resistencia que
los vasos que estn en serie. Esto explica por qu el sistema arteriolar, a pesar de tener un
rea de seccin transversal menor que el sistema capilar, otorgue una mayor resistencia al
flujo de sangre, ya que por cada arteriola hay 9 capilares en paralelo y solo 1 en serie.
De esta forma, las arteriolas representan el 41% de la resistencia perifrica total (RPT)
y los capilares equivalen al 27%, por lo tanto si sumamos las resistencias obtenemos que
las arteriolas y capilares ofrecen el 68% de la resistencia perifrica total.
La disminucin de la presin ser mayor en zonas con mayor resistencia. Esta
es la razn por la que en las arterias y venas la cada de la presin es mnima, ya que poseen
un gran radio que opone una pequea resistencia al paso de la sangre y, por lo tanto, no
provoca una disminucin significativa de la presin.
Relacin entre el flujo de la sangre y la presin
Se dijo anteriormente que el flujo es
directamente proporcional a la diferencia de
presin, solo si el flujo es laminar.
Consideremos tubos de dimetro constante
durante todo el experimento. Entonces, si tenemos
plasma a una diferencia de presin de 2 cm H2O,
habr un flujo de casi 140 ml/s. Si despus se
agregan glbulos rojos, de tal forma de lograr un
hematocrito de 36% y 66%, la pendiente
disminuye inmediatamente, lo que quiere decir que
aumenta la resistencia o disminuye la
conductancia. As, la viscosidad (aumento de
hematocrito) ser la causa del aumento de la
resistencia. Cabe destacar que cuando la presin
baja mas all de los 2 cm H2O, la resistencia
aumenta debido a que, al disminuir tanto el flujo,
la viscosidad aparente aumenta considerablemente. En conclusin, mientras mayor es
el nmero de glbulos rojos, mayor es la fuerza que se debe aplicar (diferencia de
presin) para que deje de cambiar la pendiente.
Lo anterior ocurre en los vasos no distensibles o rgidos, en los cuales, a menor
presin, la sangre se mueve con poca velocidad, lo que hace que los elementos
Stefano Biancardi
37
figurados vayan ponindose de a poco en posicin axial y el flujo comience a aumentar
lentamente. Luego de que todos los elementos estn en posicin axial, el flujo
aumentar proporcionalmente a la presin.
Sin embargo, en los vasos distensibles el flujo depende del dimetro del vaso, el
cual generalmente es modificado por la actividad simptica. Por lo tanto, a una misma
presin, el flujo del vaso variar dependiendo de la distensibilidad de este.
Cuando existe un tono simptico alto (curva 4,
imagen derecha), el dimetro del vaso disminuye, por lo que
aumenta la resistencia del vaso, lo que se traduce en un
aumento lento del flujo a medida que aumenta la presin.
Cuando la presin aumenta en un vaso distensible, ste
aumenta su dimetro, disminuyendo la resistencia y
aumentando el flujo.
La sangre circula a travs de vasos distensibles, pero
adems tiene elementos figurados, es por esto que, dentro de
las arterias, hay una presin mnima bajo la cual no hay
flujo, lo que se conoce como presin crtica de cierre. La
presin crtica de cierre es a la cual el vaso est en una
distensin mnima que permite que los glbulos rojos
pasen a travs del vaso.
Fuerzas en un vaso
El radio de un vaso depende del equilibrio entre las fuerzas
que aumentan su radio y las fuerzas que disminuyen su radio. La
fuerza que tiende a aumentar el radio es la presin luminal (Pl) y
las fuerzas que tienden a disminuir el radio son la presin
externa (Pe) y la tensin (T). Por lo tanto, cuando estas fuerzas
estn en equilibrio, el vaso mantiene su radio.
El equilibrio entre estas fuerzas es descrito por la ecuacin
de Laplace, que dice que la tensin es igual al producto entre
presin luminal menos la presin externa y el radio del vaso:
La diferencia entre la presin luminal y la presin externa se denomina presin
transmural (PTM) y, como la presin externa casi siempre es 0, la presin transmural
generalmente es equivalente a la presin luminal. Por lo tanto, la tensin ser igual al
producto entre la PTM y el radio.
Para que se llegue a un equilibrio en las arterias, tiene que haber una gran
cantidad de fibras elsticas, pues el vaso no es distensible. Cuando el radio aumenta
en arterias, la tensin crece por la fuerza que ejercen las fibras elsticas. Si las arterias
no tuvieran fibras elsticas y aumentara la presin, reventaran debido a que no aumentara
la tensin en la pared, por lo que no habra una fuerza que disminuya el calibre; en cambio,
si hubiera una disminucin de presin, la arteria colapsara, porque no habra tensin
negativa que implique que la arteria vuelva a tener calibre.
38
Stefano Biancardi
Modificacin del calibre arterial
En las arterias elsticas, como no tienen fibras musculares lisas, el calibre es
modificado por la tensin de las fibras elsticas de la pared de estos vasos. As, cuando
existe una presin mxima de aproximadamente 120 mmHg, la presin transmural es
alta y supera a la tensin existente en la pared. Entonces se produce un desequilibrio, ya
que la fuerza que tiende a disminuir el radio se hace menor que la fuerza que tiende a
aumentarlo. Como gana la fuerza que tiende a aumentar el radio, el vaso se distiende,
es decir, aumenta su radio y las fibras de la pared se estiran, lo que provoca un
aumento de la tensin hasta que las fuerzas se igualen y se llegue a un nuevo equilibrio.
Por el contrario, si existe una presin mnima de aproximadamente 80 mmHg, la
presin transmural es baja y es superada por la tensin existente en la pared. Entonces
se produce un desequilibrio en que la fuerza que tiende a disminuir el radio es mayor
que la fuerza que tiende a aumentarlo, de manera que el vaso se achica, es decir,
disminuye su radio y las fibras de la pared se acortan, lo que provoca una diminucin
de la tensin hasta que las fuerzas se igualen y se llegue a un nuevo equilibrio.
Funcin de las arterias elsticas
Debido a la elasticidad arterial y a la resistencia arteriolar, cumplen la funcin
de amortiguar los cambios de presin en el lecho arterial. Con esto, amortiguan los
cambios de flujo, el cual pasa de ser intermitente o pulsante en las arterias a continuo
en las arteriolas. Finalmente, las arterias elsticas son excelentes conductores del flujo
sanguneo gracias a la baja resistencia que poseen, con lo que logran una velocidad de
flujo muy alta.
Funcin de las venas
La distensibilidad de las venas, a baja presin, es muchsimo mayor que la de
las arterias. Esto es porque las venas trabajan en un rango de presin en que no estn
llenas de sangre, sino que se encuentran semicolapsadas. Por lo tanto, su distensibilidad
es debido a que est cambiando el radio de la vena, pero no su permetro, es decir, la
longitud de sus fibras no est variando. Sin embargo, a muy altas presiones su forma pasa a
ser circular y pueden seguir aumentando su volumen estirando las fibras colgenas de la
pared, momento en que se vuelven poco distensibles. Gracias a esto, pueden conservar un
nivel de presin constante a pesar del cambio del flujo.
Adems, funcionan como un reservorio de sangre ya que son capaces de
acumular sangre sin que la presin suba mucho y de entregarla sin que la presin baje
39
Stefano Biancardi
mucho, lo que permite la amortiguacin de los cambios de la volemia. Asimismo, esto
permite que la distribucin de la sangre sea de forma heterognea, ya que, de los 5
litros de sangre que tiene una persona normal, la mitad est en las venas de la
circulacin sistmica.
Finalmente, al igual que las arterias elsticas, las venas son muy buenos
conductores del flujo sanguneo debido a que presentan una baja resistencia,
permitiendo un flujo a alta velocidad.
Modificacin del calibre arteriolar
Consideremos una arteriola en equilibrio, en la cual aumenta la tensin por
accin del sistema simptico en el msculo liso. Si la tensin es mayor a la presin por
el radio, el vaso disminuir su calibre, llegando a un nuevo equilibrio. La tensin en el
nuevo equilibrio ser menor que la que haba en el equilibrio inicial debido a que las
fibras estn menos tensas. Adems, la presin externa ser igual que la anterior,
mientras que la que est dentro del vaso ser menor, pues el radio disminuye y la
resistencia aumenta (para mantener el flujo, si la resistencia aumenta la presin
disminuye). Al ser el radio menor y la presin menor se explica la menor tensin.
Si, a la inversa, el msculo liso se relaja, todo ocurre al revs. La tensin es menor
que la presin transmural por el radio. Esto hace que la tensin final sea mayor que la
tensin antes de la relajacin muscular (por el estiramiento de las fibras elsticas). La
presin externa ser igual, mientras que la interna habr subido, por el aumento del
radio y la consecuente disminucin de la resistencia. Al ser el radio mayor y la presin
mayor se explica la mayor tensin.
Funcin de las arteriolas
Son vasos de alta resistencia, lo que permite disminuir la presin con que la
sangre llega a los capilares. Adems, modifican activamente su resistencia gracias a la
accin del sistema nervioso simptico. Estas caractersticas permiten que las arteriolas
40
Stefano Biancardi
distribuyan el flujo, la resistencia perifrica total y la presin arterial media, por lo
que son esenciales para regular de manera eficiente la circulacin sangunea. Por otro lado,
amortiguan los cambios de presin y de flujo gracias a esta modificacin activa de la
resistencia, de manera de asegurar que, en los capilares, la presin sangunea ser la ptima
para el intercambio de nutrientes con los tejidos. Tambin ayudan a transformar el flujo
pulstil en flujo continuo.
Movimiento de la sangre
La sangre se mueve a favor de una diferencia de presin. El flujo ser mayor
mientras menor sea la resistencia del circuito. La sangre est tambin influida por la
presin atmosfrica. La energa gravitacional tambin afecta al movimiento de la sangre.
La energa de presin atmosfrica y la energa gravitacional actan de forma opuesta.
Adems, en el movimiento de la sangre tambin participa la energa cintica.
Energa de presin = PV
Energa gravitacional = mgh
Energa cintica = mv2/2
ET = PV + mgh + mv2/2
ET/V = P + mgh/V + mv2/2/V
ET/V = P + gh + v2/2
En un individuo en reposo, en las arterias sistmicas, al haber presin alta, el
porcentaje de energa cintica que afecta a la sangre es menor al 0,5%. En cambio, en
las venas sistmicas, al haber presin tan baja, el porcentaje de energa cintica que
afectar a la sangre en estos vasos ser de alrededor de un 12%.
En un individuo que realiza ejercicio, aumentando su gasto cardaco al triple, la
velocidad con que saldr la sangre aumentar tres veces. Al aumentar la velocidad, la
energa cintica aumentar al cuadrado, aumentando la energa cintica de 0,4 a 3,8
en arterias sistmicas. Esto hace que un 2,6% de la energa total sea energa cintica.
Siempre en las arterias la energa cintica es la energa minoritaria de la total. Por su
parte, en las venas sistmicas la velocidad tambin aumenta tres veces, haciendo que la
energa cintica aumente en 9 veces. Aqu, un poco ms de la mitad de la energa total
es energa cintica. En las venas la energa cintica en reposo es alrededor del 10% y
en ejercicio puede llegar a ser ms de la mitad.
Stefano Biancardi
41
La energa cintica puede transformarse en otras formas de energa, y viceversa. La
energa total con la que sale la sangre del corazn se divide en un 99% de energa de
presin y alrededor de un 1% de energa cintica. La energa gravitacional es nula,
pues tiene que ver con la relacin que tiene la sangre con el corazn (la sangre est
saliendo del corazn, por lo que est al mismo nivel).
A medida que la sangre se mueve
se va transformando en calor. En una
arteria con calibre disminuido se
produce una resistencia al flujo, por lo
que la velocidad aumentar, lo que
determinar un aumento al cuadrado de
la energa cintica y el roce, que se
asocia a la resistencia, hace que una
parte de la energa se transforme en
calor. Volviendo al rea normal, la
energa cintica disminuye al aumentar el
rea y disminuir la velocidad. La energa
cintica volver a su valor inicial, pero la
presin ser menor por la prdida de calor.
Ya sabemos que podemos transformar una energa en otra. En un individuo
acostado, la presin gravitacional ser muy parecida en todo el cuerpo. En una
persona de pie, la energa gravitacional vara en todo el cuerpo. En el corazn se toma
la referencia para medir la energa gravitacional, siendo en este punto igual a cero. Al
subir la sangre, la energa gravitacional aumenta, es por esto que la presin en la
cabeza disminuye con respecto a la del corazn. Desde el corazn hacia el cerebro
equivale a 44 mmHg, en presin negativa. En cambio, cuando la sangre baja, la
energa gravitacional disminuye, aumentando la presin. Hay una diferencia de 88
mmHg positivos desde el corazn hacia los pies. Lo importante de esto, es que la enorme
diferencia de presin, existente entre los pies y la cabeza, ayuda a que la sangre
retorne al corazn.
Cuando una persona est acostada y se para, las venas se distienden y retorna menos
sangre al corazn. Al poder bombear menos sangre, llega menos sangre al cerebro y se
produce un mareo. Es por eso que hay que levantarse lentamente para que se produzca un
llenado venoso mientras nos levantamos.
42
Stefano Biancardi
Compartimiento arterial
El compartimiento arterial est definido como el conjunto de arterias que llevan
la sangre desde el ventrculo izquierdo al lecho arteriolar. Este compartimiento tiene un
flujo de entrada y un flujo de salida:
A) Flujo de entrada (Qe): Es el volumen de sangre que recibe la aorta por unidad de
tiempo. Corresponde al gasto cardiaco (GC) y es un flujo intermitente que se genera con
la expulsin de sangre durante la sstole ventricular, es decir, en cierto momento hay flujo y
en otro no lo hay.
El gasto cardiaco est determinado por 2 factores:
Volumen expulsivo (VE): Es el volumen que sale del ventrculo hacia la aorta y,
por ende, a mayor volumen expulsivo mayor ser el flujo de entrada.
Frecuencia cardiaca.
B) Flujo de salida (Qs): Es el flujo arteriolar, es decir, el volumen de sangre que pasa
desde las arterias terminales a las arteriolas por unidad de tiempo. Es un flujo
continuo, lo que significa que son vas siempre abiertas, es decir, que estn constantemente
recibiendo sangre. Obviamente, el Qs es la suma de todos los flujos que salen de las
arteriolas.
Qs = (Parterial Pcapilar)/Rarteriolar
La diferencia de presin entre arterias y capilares es constante porque es regulada.
Lo que determina el Qs es la resistencia arteriolar debido a que es variable porque se
modifica de manera activa a travs del sistema nervioso simptico.
Variacin de los flujos de entrada y de salida del compartimiento arterial
43
Stefano Biancardi
El flujo de entrada es 0 durante la mayor parte del tiempo porque durante 2/3
del ciclo cardiaco el ventrculo se encuentra en distole. Por su parte, el flujo de salida
es continuo. Esto se debe a que durante el periodo de expulsin rpida el flujo de
entrada es mayor que el flujo de salida. Lo que sucede es que la arteria aorta, al recibir
el volumen expulsivo, aumenta su presin y se distiende, de manera que puede
acumular un cierto volumen que ser necesario para entregar sangre de manera continua a
las arteriolas cuando el ventrculo se encuentre relajado. Este mecanismo es posible gracias
a la elasticidad de la aorta ya que, a medida que transcurre la distole ventricular, la
aorta va disminuyendo su volumen y se comienza a retraer para poder entregar el
flujo continuo a los capilares. Por consiguiente, los componentes elsticos permiten que
la aorta siempre entregue sangre, independiente de si est o no recibiendo.
Presin diferencial
La arteria aorta se maneja con presiones bastante altas por ser un vaso de paredes
ricas en fibras elsticas. Debido a su calibre, opone muy poca resistencia al flujo de la
sangre y puede, por lo tanto, distender sus paredes y despus recuperar su dimetro
original.
La aorta posee 2 presiones, una mxima o sistlica y una mnima o diastlica, y la
diferencia entre ambas se conoce como presin diferencial, que refleja como est
funcionando el ventrculo a travs del pulso que genera en la arteria. Es decir, la
presin diferencial depende directamente del volumen expulsivo durante el ciclo. Por
lo tanto, podemos decir que la presin diferencial es el aumento de presin que se
produce en una arteria debido a la expulsin de sangre del ventrculo hacia esta.
P = V/Distensibilidad
La presin diferencial depende de 3 factores:
Cambio de volumen debido a la expulsin: El V depende de cunto volumen es
expulsado por el ventrculo, de manera que ser mayor cuando el flujo de entrada
sea mayor que el flujo de salida. Este aumento del flujo de entrada por sobre el de
salida ocurre cuando aumenta la resistencia arteriolar, que disminuye el flujo de
salida, y cuando aumenta el flujo de entrada, lo que se traduce en un mayor
volumen expulsado que genera una mayor distensin de la aorta.
Rapidez con que se expulsa la sangre.
Distensibilidad de la aorta (D): Mientras mayor sea la distensibilidad, mayor ser
la capacidad de acumular mucho volumen sin variar mucho la presin.
Otra forma de entender la presin diferencial es a travs de la siguiente ecuacin
que relaciona las presiones sistlica y diastlica:
P = PS PD
Si despejamos presin sistlica son quedar que PS = PD + P = PD + (V/D), lo
que nos dice que la presin sistlica depende de cunto se distiende la aorta y de cunta
sangre se expulse.
Stefano Biancardi
44
Aneurisma
Un aneurisma es la dilatacin de la pared de una arteria por disminucin de los
componentes elsticos debido a una degeneracin de las fibras elsticas o a una maa
irrigacin de la pared de la arteria.
En condiciones normales, la tensin en las paredes de la arteria va a estar en
equilibrio con la presin transmural y el radio del vaso. En el caso del aneurisma, las
paredes de los vasos pierden elasticidad y fuerza debido al debilitamiento de los
componentes elsticos, lo que repercute en la tensin que es capaz de generar ante las
diferencias de presin entre el interior y el exterior del vaso. Si el vaso se ve sometido a un
aumento de la presin luminal, el equilibrio se pierde y se genera una presin
transitoria que es menor al producto entre la presin transmural y el radio del vaso,
lo que trae como consecuencia la expansin del radio del vaso para lograr un nuevo
equilibrio. De esta forma, al aumentar el radio del vaso, las pocas fibras se estiran
aumentando nuevamente la tensin de la pared de la arteria.
Ahora, debido a que en la zona dilatada hay poca resistencia, la presin es
mayor, lo que se traduce en que la nueva tensin ser menor que el producto entre la
nueva presin transmural y el nuevo radio, de manera que el vaso aumenta ms su
radio para formar un nuevo equilibrio, lo que trae consigo an menos resistencia y ms
presin, repitiendo el ciclo hasta que la tensin en el vaso es tan alta que la pared del
vaso se rompe.
Presin diastlica artica
La presin diastlica artica es la presin que se alcanza en la aorta justo antes
de iniciarse el periodo expulsivo. Esto ocurre al inicio de la sstole ventricular,
especficamente durante la contraccin isovolumtrica, porque en ese momento la aorta
ya entreg toda la sangre que poda entregar y, adems, no est recibiendo sangre
desde el ventrculo, de manera que el volumen que contiene es el mnimo. De esta forma,
podemos decir que la presin diastlica depende de 2 factores principales:
Distensibilidad de la aorta: Si la aorta aumenta su distensibilidad, puede acumular
un mayor volumen sin alterar tanto la presin.
Volumen artico al final de la contraccin isovolumtrica, que depende de otros
factores:
1. Frecuencia cardiaca: La frecuencia cardiaca aumenta a expensas de la
duracin de la distole ventricular, acortndola. Debido a esto, el tiempo
durante el cual la aorta entrega sangre es menor y, por ende, el volumen que
contiene al final de la contraccin isovolumtrica es mayor, lo que se
traduce en un aumento de la presin diastlica artica.
2. Resistencia perifrica total: Si disminuye la RPT, principalmente por
dilatacin de las arteriolas, fluir ms sangre hacia los capilares y, por
ende, el volumen que contiene la aorta al final de la contraccin
isovolumtrica es menor, lo que se traduce en una disminucin de la
presin diastlica artica.
45
Stefano Biancardi
Por su parte, la rapidez con que disminuye el volumen en las arterias durante la
distole depende del flujo de salida, ya que si es mayor que el de entrada, va a
disminuir ms rpido el volumen de las arterias y, por ende, la presin decaer.
Modificacin de la volemia
La volemia es el volumen total de sangre circulante. Sin embargo, cuando esta se
modifica puede traer una serie de consecuencias.
Las encargadas de amortiguar lo cambios en la volemia son las venas. Cuando la
volemia disminuye menos de un 10% (500 ml de sangre) la presin venosa no se
modifica. Esto es debido a que el retorno venoso no se ve afectado ya que las venas
tienen mecanismos para compensar estas variaciones de volumen. El hecho de ser
distensibles les permite entregar parte de su sangre sin modificar su presin, cosa que
realizan en condiciones normales. Por lo tanto, al haber variaciones del volumen sanguneo,
no tendrn problema en entregar parte de su sangre, de manera que no cambiar lo que
entregan normalmente.
Sin embargo, cuando la volemia disminuye ms de un 10% se observar una
disminucin de la presin venosa que se traducir en un descenso del retorno venoso, ya
que el retorno venoso vara proporcionalmente a la variacin de la presin venosa. La
disminucin del retorno venoso produce una disminucin del volumen diastlico final
(VDF), lo que va a producir una disminucin del volumen expulsivo (VE) y, por lo
tanto, del gasto cardiaco (GC), produciendo finalmente un descenso de la presin
arterial.
Retorno venoso
El retorno venoso (RV) es el flujo que vuelve al corazn en el tiempo y est
determinado por la diferencia de presin entre la aurcula derecha y las venas. En
condiciones normales, el retorno venoso es equivalente al gasto cardiaco debido a la
continuidad del flujo.
El retorno venoso se calcula como la diferencia de presin que hay entre la presin
venosa y la presin de la aurcula derecha, todo eso dividido por la resistencia venosa, que
es mnima, por lo que no influye mucho.
RV = GC = (Pvenosa Paurcula derecha)/Rvenosa
Para desglosar la ecuacin anterior, se puede analizar que el retorno venoso
depende de la gradiente de presin. A su vez, la gradiente de presin depende de 3
factores:
Presin venosa, que depende de:
1. Volemia: Si disminuye ms de un 10% va a haber una disminucin de la
presin venosa que disminuir el retorno venoso.
2. Distensibilidad de las venas: Es controlada por el sistema simptico, de
manera que si la distensibilidad cambia, la presin venosa y el retorno
venoso lo hacen inversamente, es decir, si la distensibilidad aumenta, la
presin venosa y el retorno venoso disminuirn.
Stefano Biancardi
46
3. Presin externa: La presin externa que reciben las venas aumenta
principalmente por el masaje muscular. Cuando hacemos ejercicio y
nuestra musculatura esqueltica se contrae, las venas se comprimen,
disminuyendo su distensibilidad y aumentando la presin venosa y el
retorno venoso.
Presin en la aurcula derecha: Esta presin es equivalente a la presin
intratorcica, que es subatmosfrica y vara en 2 situaciones:
1. Inspiracin: La presin en la aurcula derecha disminuye, de manera que
aumenta la gradiente de presin, con lo que aumenta el retorno venoso.
2. Espiracin: La presin en la aurcula derecha aumenta, por lo que la
gradiente de presin disminuye y el retorno venoso tambin.
Resistencia venosa: Es demasiado baja, por lo que no influye mayormente.
Stefano Biancardi
47
CLASE 6: MICROCIRCULACIN
La microcirculacin corresponde a aquella que pasa entre los vasos de menor
tamao, y puede ser en serie o en paralelo:
Arteriolas.
Metaarteriolas.
Capilares.
Vnulas
La arteriola se divide en metaarteriolas, las cuales poseen una capa discontinua
de msculo liso en su pared. Las metaarteriolas se comunican con las vnulas a travs de
los capilares arteriovenosos, a partir de los cuales nacen los capilares verdaderos, que
tienen una disposicin en paralelo. Adems, en el inicio de los capilares verdaderos
existen esfnteres precapilares que poseen 3 o 4 clulas musculares lisas que regulan el
flujo sanguneo.
El intercambio de sustancias se realiza fundamentalmente en los capilares
verdaderos y capilares arteriovenosos, ya que el intercambio es bueno slo donde
existe endotelio y membrana basal. Sin embargo, la superficie de intercambio es
depende del dimetro arteriolar y del nmero de esfnteres precapilares abiertos, lo
que es controlado por cambios metablicos locales.
1) Hay flujo en los capilares cuando se relajan las arteriolas y los esfnteres se abren,
lo que se produce cuando:
Disminuye la PO2.
Aumenta la PCO2.
Aumenta la concentracin de adenosina.
Aumenta la concentracin de K+ extracelular.
Aumenta la osmolaridad.
2) No hay flujo en los capilares cuando se contraen las arteriolas y los esfnteres se
cierran, lo que ocurre cuando:
Aumenta la PO2.
Disminuye la PCO2.
Disminuye la concentracin de adenosina.
Disminuye la concentracin de K+ extracelular.
Disminuye la osmolaridad.
De esta forma, dependiendo de las siguientes situaciones las arteriolas se relajan o
se contraen y, junto con ellas, los esfnteres se cierran o se abren, modificando el flujo en
los capilares. Esto nos dice que en los capilares verdaderos el flujo es intermitente, pero
el de toda la red es continuo.
Stefano Biancardi
48
La apertura y cierre rtmico se denomina vasomotricidad o vasomotilidad, que
depende de la actividad metablica. Por lo tanto, si la actividad metablica no cambia se
obtendr un ritmo de variacin, pero si aumenta se ver un aumento del ritmo. Estos
cambios metablicos locales modifican el dimetro arteriolar y el nmero de esfnteres
abiertos, por lo que ambos efectos producen un aumento o disminucin de la
resistencia, lo que se traduce en un cambio del flujo en esta unidad microcirculatoria.
Caractersticas de los diferentes vasos
1) Arteriolas
Posee un lumen pequeo en relacin al grosor de su pared, ya que tienen un lumen
de 30 m de dimetro y una pared de 50 m. Poseen musculatura lisa y fibras elsticas,
lo que significa que su radio es variable debido a que modifican su tensin en forma
activa, por relajacin o contraccin del msculo liso, lo que llevar a las fibras elsticas a
un equilibrio dentro del cual el dimetro del vaso cambiar junto con su resistencia.
Adems, an conservan la tnica adventicia de los vasos ms grandes.
2) Metaarteriolas
Poseen una pared de musculatura discontinua que forma anillos. Tienen escasas
fibras elsticas, de manera que habitualmente estn abiertas y gradan muy poco su
calibre. Esto significa que el lumen sea grande en relacin al grosor de su pared. Adems,
an conservan la adventicia de los vasos ms grandes.
3) Esfnteres precapilares
Poseen 3 a 4 clulas musculares lisas. Su lumen es parecido al grosor de su pared,
lo que los hace parecidos a las arteriolas. Poseen pocas fibras elsticas, lo que conlleva a
un cierre o apertura total del esfnter. Lo que ocurre es que cuando hay contraccin del
msculo liso se produce una reduccin del calibre que lleva a un aumento de la tensin
en la pared que no es capaz de ser reducido por las pocas fibras elsticas, por lo tanto
el esfnter se cerrar. Inversamente, cuando hay relajacin del msculo liso se produce
una apertura mxima del esfnter determinada por el tejido fibroso de la adventicia.
Por lo tanto, la diferencia entre la arteriola y el esfnter, es que en la arteriola
podemos graduar su dimetro, en cambio el esfnter se encuentra abierto o cerrado.
4) Capilares
No poseen tejido muscular, fibras elsticas y adventicia, de manera que la pared
est compuesta por endotelio y membrana basal. Debido a esto, el dimetro slo
depende de cambios en la PTM, de manera que las modificaciones del calibre de los
capilares se realiza de forma pasiva.
Tienen el calibre ms pequeo de todos los vasos del sistema circulatorio, lo que
significa una gran resistencia. Sin embargo, el rea de seccin transversal que abarcan
los capilares es muy grande y, adems, se ubican en paralelo, lo que se traduce en que la
resistencia capilar es menor a la resistencia arteriolar.
Stefano Biancardi
49
Por otro lado, la presin vara desde el inicio hasta el final del capilar,
observndose, en condiciones normales, una presin de 40 mmHg en el inicio y de 15
mmHg en el final. Entonces, en el inicio de los capilares existe una presin equivalente a
la mitad de la presin existente en la aorta, sin embargo esto no representa problemas
debido a que, como el radio del capilar es tan pequeo, la tensin que se genera en la
pared no es tan importante.
En ellos ocurre el mayor intercambio, que depender de cunta sangre pase
por los capilares y cuntos esfnteres precapilares estn abiertos.
5) Vnulas
En ellas reaparece la adventicia fibrosa que limita la capacidad de difusin o
intercambio entre la sangre y el tejido, lo que explica por qu en los capilares ocurre el
mayor intercambio.
Por otro lado, ya tienen dimetros mayores, pero en su pared casi no hay fibras
musculares ni elsticas, de manera que la pared es delgada.
Como se esboz anteriormente, estas caractersticas tienen una razn fundada. En
los capilares, la barrera que separa la sangre del tejido es muy delgada, por lo que se
convierte en la zona de intercambio, aunque algo de difusin puede haber tambin en
las vnulas. Por otro lado, no hay intercambio en arteriolas, metaarteriolas o vnulas
colectoras debido a que las caractersticas del intercambio tienen que ver con el cambio de
dimetro pasivo del vaso.
En cualquier caso, el paso de sangre a la mayor parte de los capilares est
controlado por los esfnteres precapilares. Cuando todos los esfnteres estn cerrados,
la sangre circula por los capilares arteriovenosos que unen a las metaarteriolas con las
vnulas, por lo tanto as se disminuye el rea de intercambio.
Los esfnteres precapilares estn costantemente abrindose y cerrndose,
alternadamente en el tiempo, lo que depende de la actividad metablica del tejido.
Asimismo, la propiedad de apertura y cierre de los esfnteres precapilares se conoce como
vasomotricidad o vasomotilidad, y permite derivar el flujo entre los distintos capilares
verdaderos en el tiempo. Una de las ventajas de la actividad de los esfnteres precapilares
es que la difusin de oxgeno y otras sustancias va alternando en el tiempo para
asegurarse de llegar a todas las clulas.
Regulacin del flujo
Si observamos una unidad microcirculatoria en su conjunto, nos daremos cuenta de
que, en la medida que este tejido aumenta su actividad metablica los esfnteres de
esta red tienden a estar ms tiempo abiertos, de manera que el flujo se distribuye en la
red capilar y la sangre pasa mas cerca de las clulas, difundiendo una menor
distancia.
Si la se observa una baja actividad metablica, la mayor parte del flujo que
viene pasa desde las metaarteriolas a los capilares arteriovenosos hasta las vnula,
haciendo un corto circuito entre las arteriolas y las vnulas casi sin pasar por los
capilares.
Stefano Biancardi
50
Intercambio transcapilar
El intercambio transcapilar depende de varios factores:
Fuerzas motrices: Corresponden a gradientes que favorecen el intercambio, es
decir, diferencias de concentracin, de presiones y de potenciales elctricos.
rea de intercambio: Depende de cuntos esfnteres estn abiertos. A mayor
superficie hay mejor intercambio.
Permeabilidad: Depende del tipo de capilar.
Tipos de capilares
A) Capilares continuos: Son capilares en los cuales el endotelio y la membrana basal
son continuos. Las clulas se encuentran separadas por uniones celulares, de manera que
entre ellas se produce una hendidura intercelular que permite la difusin de molculas
desde la sangre a los tejidos y viceversa. Por lo tanto, existe una va paracelular de
intercambio, a travs de la cual se produce un intercambio de sustancias hidrosolubles y
de agua por difusin pasiva a travs de la hendidura intercelular, y una va transcelular
de intercambio, a travs de la cual se produce un intercambio de molculas liposolubles
e hidrosolubles acopladas a transportadores de membrana atravesando la membrana
apical y luego la membrana basal de la clula endotelial.
Estos tipos de capilares poseen una permeabilidad relativa baja, lo que favorece el
intercambio de molculas liposolubles pos sobre las hidrosolubles.
Los capilares continuos se pueden encontrar en el msculo esqueltico, msculo cardiaco,
piel y barrera hematoenceflica. En esta ltima las hendiduras intercelulares se
encuentran ocluidas, de manera que las molculas liposolubles la atraviesan fcilmente, no
as las hidrosolubles, que requieren transportadores.
B) Capilares fenestrados: Poseen un endotelio discontinuo y una membrana basal
continua, de manera que son caracterizados como capilares intermedios. Debido a esto, los
capilares fenestrados son mucho ms permeables que los continuos y el intercambio se
realiza a travs de la membrana basal, permitiendo el paso de agua y de molculas
hidrosolubles.
Estos tipos de capilares se ubican en los tbulos renales e intestino delgado.
C) Capilares discontinuos: Se caracterizan por poseer tanto el endotelio como la
membrana basal discontinuos. Adems, tienen las uniones intercelulares abiertas, por
lo que son los capilares con mayor permeabilidad y el intercambio se realiza por
dichas discontinuidades, que permiten el paso de sustancias hidrosolubles,
macromolculas e incluso clulas.
Estos capilares estn preferentemente en el hgado, bazo y mdula sea roja.
En general, los tres tipos de capilares son bastante permeables para las
sustancias liposolubles, pero tienen permeabilidades muy distintas para las sustancias
hidrosolubles.
51
Stefano Biancardi
Mecanismos de intercambio de solutos
Difusin simple: Solutos liposolubles como gases respiratorios, cidos grasos y
vitaminas liposolubles.
Difusin facilitada: Gracias a transportadores ubicados en la membrana para
aumentar la permeabilidad para sustancias hidrosolubles como iones y glucosa.
Transporte activo: Se produce en contra de la gradiente de concentracin. Puede
ser primario cuando la energa proviene directamente de la hidrlisis de ATP o
secundario cuando la energa proviene del acoplamiento a otro proceso. En este
caso puede ser cotransporte o contratransporte.
Pinocitosis: Es un transporte activo a travs de vesculas. Las vesculas que han
absorbido algo viajan por el endotelio haciendo una endocitosis apical y una
exocitosis basolateral. Este es un mecanismo que permite el transporte de
macromolculas
Es importante destacar que el alcohol puede comportarse como una sustancia
hidrosoluble o como una sustancia liposoluble. Adems, en general, los solutos se
intercambian por diferencias de concentracin y los gases por diferencias de presin
parcial.
Mecanismos de intercambio de agua o solventes
El agua se intercambia por una fuerza que la mueve, como a todas las sustancias, y
que en este caso se denomina fuerza de Starling, basndose en 2 aspectos:
Gradiente de presiones.
Permeabilidad hidrulica del endotelio, es decir, cun permeable al agua es el
endotelio capilar.
Para que el agua pase de un lado a otro influyen distintas fuerzas, las cuales se
describen como la presin dentro del vaso y la presin que hay fuera del capilar. La presin
del capilar se llama presin hidrosttica luminal (Pl) y la presin que existe fuera del
tejido se denomina presin hidrosttoca tisular o externa (Pe). Por lo tanto, la diferencia
entre la presin luminal y la presin tisular se denomina presin transmural (PTM),
que tiende a favorecer la salida de agua desde el plasma hacia los tejidos. Por lo tanto,
si PTM aumenta, la filtracin de agua aumenta.
PTMcapilar = Pl - Pe
La otra fuerza capaz de mover el agua que fue descrita por Starling es la presin
coloidoosmtica u onctica, ejercida la concentracin de solutos que no atraviesan el
endotelio, tanto desde la sangre como desde los tejidos. Algunos iones como el Na+, Cl-,
bicarbonato y K+ no ejercen presin osmtica activa, sino que est dada principalmente
por las protenas debido a que son tan grandes que no pueden atravesar el endotelio. De
esta manera, si hay mayor concentracin de protenas tienden a atraer ms agua hacia
donde ellas se encuentren. Por otro lado, si la presin que atrae agua es ejercida por
52
Stefano Biancardi
macromolculas, se denomina presin coloidoosmtica, pero si lo hace una
micromolcula se denomina presin osmtica.
Como en el plasma las protenas tienen mayor concentracin, la presin
coloidoosmtica del plasma es de 26 mmHg y la del lquido intersticial es de 1 mmHg,
por lo que esta diferencia de presin coloidoosmtica tiende a mover agua hacia dentro
del capilar.
Por lo tanto, el agua se mueve a favor de la gradiente de dos tipos de presiones,
la presin hidrosttica y la coloidoosmtica u onctica. La diferencia entre la presin
hidrosttica y onctica es la fuerza de Starling.
Ahora, si se le asigna un signo positivo a aquellas fuerzas que hagan pasar agua
desde el capilar hacia el intersticio, lo que se denomina filtracin, y signo negativo a
aquellas que hagan pasar agua desde el intersticio al capilar, lo que se denomina
absorcin, obtendremos:
Presin hidrosttica luminal (+).
Presin hidrosttica tisular (-).
Presin onctica luminal (-).
Presin onctica tisular (+).
De esta forma podemos obtener la ecuacin de presin efectiva de filtracin
(PEF), que es la suma algebraica de todas estas fuerzas:
PEF = Pl Pe (Ponctica luminal Ponctica tisular)
Filtracin en el capilar
La sangre sale del corazn a la aorta con una presin promedio de 90 mmHg y, a
medida que se mueve, su presin va disminuyendo, llegando al final de las arteriolas con
una presin promedio de 40 mmHg, ya que la energa de presin se transforma en calor.
Luego, la energa de presin se sigue transformando en calor porque los capilares igual
presentan una alta resistencia (27% de la RPT).
A nivel arteriolar es donde se produce la mayor cada de presin, la que flucta
entre 75 y 80 mmHg al inicio del lecho arteriolar. Luego, la sangre ingresa al capilar con
una presin hidrosttica de 35 mmHg, la que disminuye a lo largo del capilar debido al
roce entre las capas del flujo laminar, llegando a 10 mmHg al final del capilar.
Por otro lado, en el tejido hay una presin hidrosttica baja, cercana a la presin
atmosfrica, que es constante a lo largo del capilar, pues no hay nada que se oponga a la
salida lateral de agua. Por ello, la presin transmural depende principalmente de la
presin hidrosttica luminal, que va cambiando desde arterias a vnulas; en cambio la
presin hidrosttica tisular es muy baja y no cambia.
Asimismo, las protenas, en general, no pueden salir del capilar, estando muy
concentradas dentro de este y muy diluidas afuera. Entonces, la presin onctica
luminal equivale a 26 mmHg y la presin onctica tisular equivale a 1 mmHg. Adems
la presin onctica luminal debera aumentar cuando sale agua desde el capilar y
debera disminuir cuando entra agua al capilar debido a que la concentracin de
protenas en el plasma debera variar. Sin embargo, en promedio, el agua que sale y entra
del capilar es una fraccin muy pequea en comparacin con el agua que pasa por el
Stefano Biancardi
53
capilar, de manera que no hay cambios apreciables de la concentracin de protenas. Por lo
tanto, la presin onctica luminal se conserva, aunque esto es vlido en capilares cuyo
endotelio mueve poca agua.
De este modo, podemos calcular la presin efectiva de filtracin al inicio del
capilar de la siguiente forma:
PEFinicio capilar = Pl Pe (Ponctica luminal Ponctica tisular) = (35 5) (26 1) = 5 mmHg
Ahora, sabemos que la presin hidrosttica luminal disminuye a lo largo del
capilar debido al roce entre las capas del flujo laminar, por lo que podemos calcular la
presin efectiva de filtracin al final del capilar:
PEFfinal capilar = Pl Pe (Ponctica luminal Ponctica tisular) = (15 5) (26 1) = - 15 mmHg
Con lo anterior podemos concluir que al inicio del capilar, por haber una PEF
positiva, se favorece la filtracin, y que al final del capilar, por haber una PEF
negativa, se favorece la reabsorcin.
La presin promedio, en condiciones normales, puede simplificarse porque tanto
la presin onctica tisular como la presin hidrosttica tisular pueden despreciarse,
por lo tanto la presin promedio depender de la presin hidrosttica luminal y de la
presin onctica luminal. As, la presin hidrosttica luminal disminuye a lo largo del
capilar, por lo que en algn punto las presiones hidrosttica y onctica luminales se
igualan, momento en el cual la presin efectiva de filtracin es igual a 0, lo que implica
que no hay filtracin ni reabsorcin neta. Desde este punto hacia el inicio del capilar la
presin efectiva de filtracin es positiva, de manera que habr filtracin, y desde ese punto
hacia el final del capilar la presin efectiva de filtracin es negativa, de manera que habr
reabsorcin.
54
Stefano Biancardi
El equilibrio, es decir, el momento en el cual la presin efectiva de filtracin es
igual a 0, se alcanza un mas all de la mitad entre el inicio y el final del capilar, por lo
que en condiciones promedio la filtracin, equivalente a 16 ml/minuto, es mayor que la
reabsorcin, equivalente a 14 o 15 ml/minuto, producindose una filtracin neta de 1 o 2
ml/minuto.
No solo importa la presin efectiva de filtracin para ver el flujo de agua
transmural, sino que tambin depender de la conductividad hidrulica del endotelio,
que corresponde al recproco de la resistencia. Entonces, el flujo de agua transmural
depender del producto entre la presin efectiva de filtracin y la conductividad
hidrulica del endotelio, lo que de manera simplificada queda as:
Q = PEF / R
Perfil de variacin de fuerzas de Starling en diferentes condiciones
Lo normal en los capilares de la circulacin sistmica, excluyendo al rin, es que
se filtra ms agua de lo que se reabsorbe, pero esto depender de cada tejido y cada lugar
en particular.
Con una resistencia arteriolar aumentada, es
decir, una o varias arteriolas se contraen, la sangre llega
al final de las arterias con la misma presin de
siempre, pero al llegar a las arteriolas la presin
disminuye ms, por lo que al inicio del capilar la
presin ser menor, de manera hay menor diferencia
entre la presin hidrosttica y la presin onctica, lo
que se traduce en que la presin efectiva de filtracin se
hace negativa antes y, por lo tanto, se favorece la
reabsorcin.
Algo similar ocurre si hay una presin arterial
disminuida junto con una resistencia arteriolar
conservada, ya que la sangre llegar con menor presin al inicio del capilar, produciendo
el mismo efecto que favorece la reabsorcin. Esto sirve como mecanismo de
compensacin de la presin arterial, ya que aumenta el retorno venoso generalizado.
Stefano Biancardi
55
Por otro lado, en una situacin donde existe una
resistencia arteriolar disminuida, se perder menos
energa de presin como calor, de manera que la sangre
llega con mayor presin al inicio del capilar
favorecindose la filtracin. Asimismo, si se encuentra
la presin arterial aumentada y se mantiene la
resistencia arteriolar constante, la energa de presin se
transformar en calor de manera similar porque la
resistencia arteriorlar no se ha modificado. Esto se traduce
en una mayor presin al inicio del capilar y, por ende,
se favorece la filtracin.
Sin embargo, las condiciones dentro del capilar no
slo son afectadas por factores que se modifican antes de
este, como la resistencia arteriolar o la presin arterial, sino
que tambin son condicionadas por factores que se
modifican luego de este, como la presin venosa y la
resistencia venular. Cuando la presin venosa o la
resistencia venular se encuentran aumentadas, se
observar que hay una mayor presin al final del capilar y
la salida de sangre hacia las vnulas se dificulta ms.
Debido a esto, se favorece la filtracin.
Por otro lado, las caractersticas del plasma tambin participan en estas variaciones.
Cuando existe una presin onctica aumentada, debido a un aumento de la concentracin
de protenas, la presin efectiva de filtracin se hace ms negativa y, por lo tanto, se
favorece la reabsorcin. Por el contrario, si disminuye la presin onctica, debido a una
disminucin de la concentracin de protenas, la presin efectiva de filtracin se hace
ms positiva y, por ende, se favorece la filtracin.
Stefano Biancardi
56
Sistema linftico
Los vasos linfticos cumplen la funcin de devolver hacia el plasma el exceso de
agua que pasa los tejidos. Los vasos conectores de mayor tamao tienen msculo liso que,
al contraerse, impulsa la linfa de vuelta al plasma, en la direccin que permitan las vlvulas
existentes en estos vasos.
Cuando disminuye la presin en los vasos linfticos, las vlvulas se cierran
impidiendo el flujo retrgrado de la linfa. Por lo tanto, la linfa viaja en solo una direccin,
hacia el sistema venoso, desembocando en la vena subclavia izquierda para reincorporar
este lquido al sistema circulatorio. Esto es til porque si no existiera el sistema linftico,
perderamos agua constantemente debido a que siempre se filtra ms de lo que se reabsorbe
en los capilares.
El aumento de la presin hidrosttica tisular hace que se abran las vlvulas,
permitiendo as el paso de lquido desde el tejido al vaso linftico. Al disminuir la presin
hidrosttica tisular, las vlvulas se cierran impidiendo el paso de lquido desde el tejido al
vaso y viceversa.
Flujo linftico en relacin a la presin hidrosttica tisular
La presin hidrosttica tisular es generalmente subatmosfrica. Si se filtra
mucha agua aumenta la presin hidrosttica tisular, lo que se traduce en un mayor
flujo linftico que crece hasta que la presin hidrosttica tisular llega a valores cercanos a
0 mmHg, momento en el cual el aumento de flujo se hace mnimo a medida que aumenta la
presin hidrosttica tisular. Esto indica que el flujo linftico puede aumentar hasta 20
veces.
57
Stefano Biancardi
CLASE 7: FUNCIN VENTRICULAR
La sangre fluye desde lugares con mayor energa hacia lugares con menor
energa. Dicha energa se va modificando en su trayecto, de modo que en las zonas de alta
resistencia se produce un rpido descenso de presin, la que disminuye an ms en las
venas, tendiendo a cero. La energa de presin se transforma en calor y es el corazn el
encargado de devolver la energa a la sangre para removilizarla.
La sangre sale con alta presin desde el ventrculo izquierdo, pero retorna a la
aurcula derecha con muy poca presin debido a que la energa de presin se fue
transformando en calor. Para que la sangre vuelva a circular, el ventrculo derecho le
entrega nuevamente energa, la cual va a generar presin para que la sangre llegue al
sistema pulmonar; luego, a travs de la aurcula izquierda, llegar al ventrculo izquierdo
para recibir la energa necesaria para circular por el lecho vascular sistmico.
La funcin de los ventrculos es entregar energa a la sangre, la misma cantidad
que se perdi a lo largo del recorrido que sigue desde el ventrculo izquierdo hasta la
aurcula derecha. Entonces, si a la energa con que sale la sangre del ventrculo
izquierdo le restamos la energa con que llega la sangre a la aurcula derecha,
obtendremos el trabajo realizado por el ventrculo izquierdo.
La sangre tiene 3 formas de energa:
Energa de presin (EP).
Energa cintica (EC).
Energa gravitacional (EG).
La energa gravitacional en las aurculas y en la aorta es la misma, por lo que
las diferencias de energa se deben solo a la energa de presin, ya que la energa
cintica tambin es muy similar debido a que la velocidad mxima se alcanza en las
arterias a la salida de los ventrculos, la cual disminuir con el aumento del rea de seccin
transversal para luego aumentar al pasar al sistema venoso. De este modo:
(EC + EP)aorta (EC + EP)vena pulmonar EPaorta
Cuantitativamente, la energa cintica en la aorta es comparable con la energa
cintica en la vena pulmonar, de tal manera que, en la prctica, el trabajo del corazn va
a depender de la energa de presin en la aorta menos la energa de presin en la vena
pulmonar. La energa de presin corresponde al producto entre la presin y el cambio
de volumen, y este ltimo corresponde a la cantidad de sangre que expulsa el corazn,
es decir, el volumen expulsivo (VE). De esta manera, el trabajo que realiza el ventrculo
izquierdo, en cada sstole, es:
EPaorta = Paorta VE Trabajo expulsivo
Stefano Biancardi
58
Trabajo expulsivo
Corresponde a la energa que el ventrculo izquierdo le entrega a la sangre, lo
que se puede observar en la siguiente imagen:
A) Muestra la relacin volumen/presin durante el periodo de llenado o distole
ventricular. El ventrculo no trabaja durante el llenado, por lo que el rea bajo la
curva corresponde a la energa con que retorna la sangre al corazn. En este periodo el
ventrculo duplica su volumen, pero es al final donde se produce un leve aumento de
presin que se corresponde con la sstole auricular y el fin del llenado ventricular.
B) En esta parte se observa lo que ocurre con la presin y el volumen del ventrculo durante
la contraccin isovolumtrica. El volumen se conserva y la presin aumenta
bruscamente hasta alcanzar la presin diastlica de la aorta.
C) Esta imagen se corresponde con el periodo de vaciamiento ventricular. Se puede
observar que la presin sigue aumentando, pero en forma ms paulatina, y el volumen
desciende. El rea bajo la curva corresponde a la energa de salida de la sangre desde
el ventrculo.
D) En esta imagen ya nos encontramos en la relajacin isovolumtrica, en la cual hay una
brusca cada de la presin sin variacin del volumen.
E) Finalmente este grfico corresponde a la diferencia entre las reas bajo las curvas de
C y A, vale decir, nos muestra el trabajo expulsivo.
El ventrculo obtiene la energa para realizar este trabajo a partir del metabolismo.
En reposo, 1/3 de la energa la obtiene del catabolismo de la glucosa, 1/3 la obtiene a
partir de los cidos grasos y 1/3 a partir de la creacin de cido lctico. En cambio,
durante el ejercicio cerca del 60% de la energa se obtiene a partir del cido lctico.
La cantidad de energa que el corazn ocupa o libera es mucho mayor que la energa
que le entrega a la sangre. El trabajo expulsivo que realiza el corazn representa entre
el 3 y 10% de la energa total que utiliza, es decir, el 90% de la energa que usa se
transforma en calor.
59
Stefano Biancardi
Generacin de presin
El ventrculo est formado por fibras contrctiles dispuestas circular y
diagonalmente. Al contraerse disminuyen el dimetro del corazn y la distancia desde
la punta a la base, de tal manera que generarn tensin y aumentarn la presin. Esta
tensin generada depender de 3 factores:
Postcarga: Tensin que el msculo cardiaco tiene que generar para expulsar la
sangre.
Precarga: Longitud que tienen los sarcmeros antes de contraerse.
Inotropismo: Concentracin de calcio libre en el citoplasma que da origen a la
contraccin. Es la fuerza contrctil.
El aumento de la precarga y el inotropismo aumentan la cantidad de puentes
formados, lo que aumenta el trabajo expulsivo.
1) Postcarga
La postcarga se considera como la tensin necesaria para expulsar la sangre del
ventrculo y depende de la presin artica y del volumen diastlico final (VDF).
La ecuacin de Laplace considera la relacin entre la presin transmural, la
tensin de las fibras de la pared y el inverso de los radios de un objeto con volumen,
siendo r1 la seccin transversal y r2 la seccin longitudinal:
PTM = T (1/r1 1/r2)
Ahora bien, si se considera que el ventrculo es esfrico, r1 ser igual a r2, de manera
que la ecuacin se simplifica a:
PTM = T 2/r
Lo anterior significa que la tensin que genera el ventrculo va a ser directamente
proporcional a su radio (considerando que es una esfera) y a su presin transmural:
T = (PTM r)/2
Comparndola con la ecuacin de Laplace para un cilindro (T = PTM r), la
diferencia se debe a que r2, en un vaso, posee una magnitud infinita, por lo que no est
determinado.
Durante el periodo de contraccin isovolumtrica las fibras elsticas se tensan,
generndose diferencia de presin entre la cavidad ventricular y el pericardio, lo que
corresponde a la presin transmural del ventrculo. Entonces, asociada al aumento de la
presin de la cavidad, aumenta la presin transmural.
Cuando la tensin es suficiente para que la presin de la cavidad ventricular
sea mayor que la presin artica, se abre la vlvula sigmoidea y la contraccin pasa de
isomtrica a isotnica, acortndose las fibras elsticas. Por lo tanto, la tensin necesaria
60
Stefano Biancardi
para producir la diferencia de presin que permita la expulsin del contenido del ventrculo
depende de:
Presin artica diastlica: Mientras mayor sea esta, mayor tensin se tendr que
generar debido a la mayor diferencia de presin.
Presin del pericardio: Generalmente es subatmosfrica. Si por alguna patologa
llegara a aumentar, se necesitara generar ms tensin para que la presin
ventricular sea mayor que la artica.
Volumen diastlico final (VDF): Esto hace referencia a cun lleno est el
ventrculo. Mientras ms dilatado est, su radio al fin de la distole (rDF) va a ser
mayor y, por ende, mayor tensin se tendr que generar.
Tnecesaria = (Paorta Ppericardio) rDF/2
Por lo tanto, para que comience la expulsin se necesita que la tensin sea mayor o
igual al producto entre la diferencia de presin y el radio al final de la distole, como se
expresa aqu:
Inicio de expulsin = T (Paorta Ppericardio) rDF/2
De esta forma, podemos decir que la tensin durante la expulsin es igual a la
postcarga del ventrculo, por lo tanto:
Inicio de expulsin = Postcarga (Paorta Ppericardio) rDF/2
Curso temporal de la postcarga
Durante la contraccin isovolumtrica la tensin en la pared va subiendo, lo
que se traduce en un aumento de la presin ventricular hasta que alcanza al valor de
presin que hay en la aorta. El radio tiende a conservarse porque el volumen contenido
no cambia.
Durante la expulsin ocurren dos fenmenos:
El radio disminuye porque el volumen ventricular est disminuyendo. De esta
forma se podra esperar una disminucin de la tensin, pero lo que realmente
ocurre es que la presin sube ms rpido que lo que disminuye el radio, de
manera que, en un principio, la tensin aumenta lentamente. Esto ocurre
principalmente durante la expulsin rpida.
Cuando la tensin alcanza un valor mximo, la presin comienza a disminuir y,
unida a la disminucin del radio, se genera un descenso de la tensin. Esto ocurre
durante la expulsin lenta.
Finalmente, durante la relajacin isovolumtrica la tensin contina
disminuyendo rpidamente debido a que sigue disminuyendo la presin, aunque el
radio se mantiene porque el volumen no vara.
Stefano Biancardi
61
Consumo de oxgeno
Esto es importante entender porque el consumo de oxgeno ventricular depender
de la tensin que el msculo genera. A partir del catabolismo asociado al oxgeno
consumido se obtendr la energa que el ventrculo le entregar a la sangre para expulsarla.
As, el consumo de oxgeno est relacionado con:
Postcarga, que depende de la presin artica diastlica y del volumen diastlico
final. El consumo de oxgeno aumentar si la presin artica diastlica es
mayor debido a que se necesita generar mayor tensin para romper la diferencia
de presin. Asimismo, el consumo de oxgeno se incrementar si el volumen
diastlico final es mayor debido a que se debe generar mayor tensin para mover
una carga ms grande. Por lo tanto, el consumo de oxgeno es directamente
proporcional a postcarga.
Tiempo sistlico, que se refiere a cunto tiempo se est contrayendo el ventrculo.
Por un lado importa cunta tensin genera y durante cunto tiempo se est
contrayendo y mantenindola. Al aumentar la frecuencia cardiaca el tiempo que
dura la distole es menor, de manera que el tiempo total que el ventrculo est en
sstole, a lo largo de 1 minuto, aumenta. Debido a lo anterior, el msculo se
contrae ms, genera ms tiempo de tensin, por lo que el requerimiento
metablico es mayor y, por ende, el consumo de oxgeno aumenta. Por lo tanto,
el tiempo sistlico depender de la duracin de la sstole y de la cantidad de
sstoles que hay por unidad de tiempo.
Volumen expulsivo
Llamamos postcarga a la tensin que debe generar el ventrculo para que su presin
supere a la presin arterial, y esa tensin ser mayor cuando el ventrculo se encuentre
ms lleno.
Los miocardiocitos se ponen tensos formando puentes de actina/miosina.
Mientras ms puentes puedan formarse, ms enrgica ser la contraccin del
ventrculo, lo que se traducir en un rpido aumento de la tensin y en una velocidad de
acortamiento menor. Sin embargo, la velocidad de contraccin es inversamente
proporcional a la carga que necesita mover, que es el volumen diastlico final.
Cuando la carga es mayor o igual a la carga mxima que el msculo puede
soportar, todos los puentes actina/miosina se forman al mismo tiempo y el msculo no
va a acortarse, ya que la fuerza producida es equivalente a la fuerza que se resiste al
movimiento. Por ende, la velocidad de acortamiento es nula y la contraccin es
isovolumtrica, de manera que no hay expulsin de sangre.
Por el contrario, si la tensin que el msculo tiene que generar es menor que la
que se obtiene con el mximo de los puentes formados, el msculo se acorta. Mientras
menor sea el nmero de puentes que se necesiten formar, ms rpido ocurrir el
acortamiento. De este modo, la tensin que se genera depende de cuntos puentes se
estn formando al mismo tiempo. Mientras menos puentes se estn formado, es decir,
la tensin requerida es menor, el acortamiento del sarcmero ocurre ms rpido. En
cambio, la generacin de mayor tensin requerir mayor formacin de puentes, lo que
llevar a un acortamiento ms lento.
Stefano Biancardi
62
Si el ventrculo tiene que trabajar
contra una presin arterial aumentada,
significa que tiene que ponerse ms tenso para
abrir la vlvula sigmoidea. Cuando la tensin
generada produce un aumento de la presin
ventricular por sobre la presin artica diastlica,
la vlvula sigmoidea se abre, pero, debido a
que la tensin es mayor, la velocidad de
acortamiento es menor y, por lo tanto, el
volumen expulsivo es menor. Entonces, existe
una relacin inversa entre el nivel de presin
que se debe alcanzar para abrir la vlvula
sigmoidea y el volumen expulsivo.
Por otro lado, si el ventrculo est muy dilatado es porque el volumen diastlico
final es mayor, de manera que el radio es mayor y, por ende, se debe generar mayor
tensin, lo que se traduce en una menor velocidad de acortamiento y la consecuente
disminucin del volumen expulsivo.
Trabajo expulsivo
Si tenemos una presin arterial aumentada significa que el ventrculo, al iniciar su
contraccin, se pone cada vez ms tenso para subir la presin ventricular. Sin embargo, la
vlvula se abrir cuando la presin de la cavidad alcance el nivel de presin que hay en la
aorta, pero como en este caso la presin artica diastlica es ms alta, la presin ventricular
necesaria para lograr abrir la vlvula ser mayor. De esta forma, la velocidad de
acortamiento de ventrculo ser menor y el volumen expulsivo tambin ser menor,
cerrndose la vlvula con un volumen ventricular
residual mayor.
El aumento de la presin arterial produce
un aumento de postcarga, sin embargo el trabajo
que realiza el ventrculo es el mismo (reas bajo la
curva son iguales). Esto es porque el trabajo
expulsivo es directamente proporcional a la
presin arterial y al volumen expulsivo, de manera
que:
Trabajo expulsivo = Paorta VE
A la inversa, la disminucin de la presin
arterial produce un descenso de la postcarga, de
manera que la vlvula se abre antes, la sangre se expulsa antes y el ventrculo queda con
un volumen residual menor, pero an as el trabajo expulsivo es el mismo
Por lo tanto, el trabajo expulsivo es directamente proporcional a la cantidad de
puentes actina/miosina que se forman. A su vez, la formacin de puentes depende de:
Precarga.
Inotropismo.
Stefano Biancardi
63
2) Precarga
La precarga corresponde a cun lleno de sangre se encuentra el ventrculo en el
instante en que inicia su ciclo.
Relacin entre la presin y el volumen ventricular
En la imagen, la curva inferior muestra
que a volmenes pequeos la presin
ventricular es relativamente baja. Sin embargo,
a volmenes mayores la presin ventricular
aumenta mucho ms rpido, por lo que el
ventrculo es muy distensible para volmenes
pequeos y muy poco distensible para grandes
volmenes. Es decir, el ventrculo puede contener
volmenes pequeos sin cambiar mucho su
presin, pero cuando el volumen se hace mayor,
la presin aumenta en forma brusca.
Por su parte, la curva superior se obtiene
al ligar la aorta, por lo que en el ventrculo solo se
produce contraccin isovolumtrica, sin
expulsin de sangre. La curva muestra la capacidad del ventrculo para generar tensin.
Si tenemos el ventrculo vaco, su capacidad de contraccin es pequea. Sin embargo, a
volmenes mayores la capacidad de generar tensin aumenta hasta un mximo, que se
corresponde con alrededor de 30 ml de volumen, y luego esta capacidad de generar
tensin decrece con volmenes an mayores. De este modo, la presin es un reflejo de la
tensin generada. El descenso de la presin se explica porque la cantidad de puentes
actina/miosina que se pueden formar es menor debido a que los sarcmeros se estiran
ms de lo ptimo, es decir, existe una longitud ptima de contraccin.
*Los valores del volumen en el grfico son menores porque corresponden a un corazn de
un perro.
Ley de Starling
La ley de Starling establece que el corazn posee
una capacidad intrnseca de adaptarse a volmenes
crecientes de flujo sanguneo, es decir, cuanto mas se
llene de sangre el ventrculo durante la distole, mayor
ser el volumen de sangre expulsado durante la
subsecuente sstole. Esto es equivalente a decir que el
trabajo que realiza el corazn es proporcional al
volumen diastlico final. Mientras mayor sea la precarga,
mayor ser el volumen expulsivo, pero esta linealidad se interrumpe luego de alcanzar la
longitud ptima del sarcmero.
Stefano Biancardi
64
Si analizamos la capacidad de formar puentes actina/miosina y, con ello, la
capacidad de generar tensin, nos daremos cuenta que aumenta a medida que el
ventrculo se llena, pero hasta cierto volumen ya que luego comienza a disminuir. Esto
quiere decir que hay una relacin bifsica entre el llenado ventricular y la capacidad de
generar tensin.
La capacidad de generar tensin se relaciona con cuantos puentes
actina/miosina se forman simultneamente para dar origen a la tensin en la cavidad.
Para un cierto llenado, el ventrculo puede formar una cierta cantidad de puentes
actina/miosina, pero si la presin a la cual tiene que llegar es ms alta (debido a un
aumento de la presin arterial), genera ms tensin, menor velocidad de acortamiento
y menor volumen expulsivo, pero el trabajo sigue igual. La nica manera de aumentar
el trabajo es que se formen ms puentes actina/miosina y una de las maneras de
hacerlo es modificando el llenado.
En los sarcmeros se pueden distinguir las lneas Z como lmite y, unidas a ellas
se encuentran los filamentos delgados de actina. Entre estos ltimos se encuentran los
filamentos gruesos con las cabezas de miosina. Mientras exista superposicin entre
filamentos delgados, de manera que un filamento delgado interfiera entre la cabeza de
miosina y el filamento delgado del otro lado, menos puentes actina/miosina se pueden
formar, de manera que a longitudes sarcomricas muy pequeas la capacidad de
formar puentes tiende a ser nula. A medida que el ventrculo se llena esta
interferencia entre filamentos delgados desaparece, lo que se traduce en mayor
capacidad de formar puentes y generar tensin en la pared.
Una de las formas de aumentar la capacidad de formar puentes es aumentando
la precarga, lo que puede mejorar la forma en que interactan los filamentos de actina y
miosina. Esto tiene algo de verdad para el miocardio ya que normalmente funciona
dentro de un rango en el cual el cambio de longitud del sarcmero provoca menos
cambio en la tensin que el ventrculo puede generar en comparacin con el msculo
esqueltico.
Stefano Biancardi
65
En la imagen anterior, la curva caf muestra la relacin entre la capacidad de
generar tensin y la longitud sarcomrica en el miocardio. Podemos observar que esta
relacin es bifsica, es decir, a medida que el sarcmero se estira, la tensin aumenta
hasta un mximo que se corresponde con una longitud sarcomrica de 2,4 m, pero al
sobrepasar esta longitud la tensin que el msculo genera desciende bruscamente. Por
otro lado, a longitudes sarcomricas menores a 1,9 m la capacidad de generar tensin
es nula en el miocardio.
Ahora, si observamos la curva celeste, que nos muestra la relacin entre la
capacidad de generar tensin y la longitud sarcomrica en el msculo esqueltico,
podemos apreciar que a longitudes sarcomricas de 1,4 m la tensin es nula. Sin
embargo, a longitudes sarcomricas de 1,9 m, donde en el miocardio la tensin es nula,
el msculo esqueltico genera casi el 100% de su tensin mxima, la cual obtiene al
llegar a una longitud sarcomrica de entre 2 y 2,2 m. Por otro lado, la tensin que es capaz
de generar el msculo esqueltico desciende cuando la longitud sarcmerica supera los 2,2
m.
Con lo anterior se entiende que en el miocardio la curva esta totalmente
desplazada. Entre 2 y 2,2 m la geometra no mejora porque la parte central del
filamento grueso no tiene cabeza, de manera que la actina se ubica en un lugar donde la
miosina no tiene cabeza. El msculo esqueltico, entre 2 y 2,2 m, prcticamente no
cambia su tensin, en cambio el miocardio experimenta un cambio de tensin del 40%
entre estas longitudes, aumentando su capacidad de generar tensin desde el 20% al
60% de la tensin mxima.
La gran diferencia entre ambos tipos de msculo es que en el miocardio el
sistema contrctil no se activa completamente, a diferencia del msculo esqueltico que
se activa completamente con cada potencial de accin. Por lo tanto, este desplazamiento
de la curva hacia longitudes mayores tiene que ver con que no solo importa la
geometra de los filamentos de actina y miosina, sino que tambin importa cunto se
activa el sistema contrctil. Esta activacin del sistema contrctil tiene que ver con la
unin de Ca+2 con la troponina C, que depende de la concentracin de Ca+2 en el
citoplasma. Obviamente, durante la despolarizacin la concentracin de Ca+2 aumenta,
pero en el msculo cardiaco lo hace en menor medida que en el msculo esqueltico. El
miocardio normalmente se activa muy poco para una longitud ptima para el msculo
esqueltico.
Lo mas importante del cambio en la precarga es que, a medida que el ventrculo se
llena se produce un aumento en la afinidad de la troponina C por el Ca+2, de manera
que, aunque no cambie la concentracin citoplasmtica de Ca+2, en los potenciales de
accin asociados con una longitud mayor se lograr un mayor nivel de activacin del
sistema contrctil y, por ende, se forman ms puentes actina/miosina.
Precarga y trabajo expulsivo
Un aumento de la precarga tiene dos vas por las cuales aumenta la formacin
de puentes:
Cambio geomtrico: A medida que el sarcmero se acerca a su longitud ptima, la
geometra entre los filamentos de actina y miosina es mejor, de manera que
aumenta la capacidad de formar puentes y, con esto, aumenta la tensin y el
Stefano Biancardi
66
trabajo generado por el miocardio. En el miocardio este cambio se nota a
longitudes mayores que el msculo esqueltico porque, a medida que cambiamos
la longitud, la afinidad de la troponina C por Ca+2 va a aumentar. Esto se nota
en el miocardio y no en el msculo esqueltico porque los niveles de Ca+2 en el
corazn son mucho ms bajos que los niveles de Ca+2 en el msculo esqueltico.
El momento ptimo para formar puentes y tensin se produce en una longitud
que, desde el punto de vista geomtrico, es mayor a la ptima. Podemos tener
mayor formacin de puentes y tensin para longitudes a las cuales ya hay
cabezas de miosina que no pueden formar puentes en la parte central del
filamento grueso, y eso es porque la activacin del miocardio depende mucho de
la longitud del sarcmero.
Cambio en la afinidad de troponina C por Ca+2: Si aumenta la longitud
sarcomrica se activa ms el sistema contrctil, con el consecuente aumento de la
formacin de puentes y de la generacin tensin o una mayor velocidad de
acortamiento. De esta manera aumenta el trabajo expulsivo.
De lo anterior se pueden obtener varias situaciones, dependiendo de la presin
arterial y del volumen diastlico final:
El aumento de la presin artica diastlica genera una diferencia de presin
mayor entre el ventrculo y la aorta, de manera que la postcarga aumenta. Esto
puede ocurrir por un aumento de la frecuencia cardiaca, lo que se traducir en un
mayor volumen sanguneo en la aorta al final de la distole y el consecuente
aumento de la presin artica diastlica. Debido a esto, la precarga no se
modifica porque el volumen diastlico final se mantiene, de manera que la
capacidad de generar tensin se mantiene. Entonces, como se necesita generar
tensin y el msculo no es capaz de generarla rpidamente, la velocidad de
contraccin disminuye provocando una disminucin del volumen expulsivo.
Stefano Biancardi
67
El aumento del volumen diastlico final genera una distensin del ventrculo, de
manera que aumenta la precarga. Debido a esto, el ventrculo adquiere una mayor
capacidad contrctil y de formacin de puentes. Adems, la postcarga aumenta
ya que se necesita generar ms tensin para poder expulsar la sangre, pero, como la
capacidad de generar tensin aumenta, la velocidad de acortamiento es mejor y
el volumen expulsivo aumenta.
3) Inotropismo
El inotropismo corresponde habitualmente, en condiciones fisiolgicas, a un
cambio de concentracin de Ca+2 citoplasmtico durante la sstole ventricular. Los
cambios del inotropismo implican cambios en el grado de activacin del sistema
contrctil.
El grado de activacin de la fibra muscular cardiaca depende de 2 factores
principales, estos son:
Concentracin de Ca+2 citoplasmtico.
Afinidad de la troponina C por Ca+2.
El inotropismo depende de cuntos puentes puedan formarse, lo que a su vez
depende de:
Precarga: Mientras ms se llene el ventrculo dentro del rango fisiolgico, ms
puentes se podrn formar, y, para la misma postcarga, habr un mayor volumen
expulsivo.
Grado de activacin del sistema contrctil: No solo depende de la afinidad de la
troponina C por Ca+2, sino que tambin depende de la concentracin de Ca+2 libre
en el citoplasma.
Regulacin de la concentracin citoplasmtica de Ca+2
La concentracin de Ca+2 que se alcanza generalmente en el citoplasma no
activa completamente al sistema contrctil, es decir, no alcanza para ocupar todas las
troponinas C y, por lo tanto, no se forman todos los puentes disponibles.
En reposo, la concentracin citoplasmtica de Ca+2 es de 10-7 M, lo cual es muy
bajo debido a la acumulacin de este in en el retculo sarcoplsmico gracias a la
actividad de la bomba del retculo sarcoplsmico, que bombea Ca+2 en contra de su
gradiente utilizando ATP. Tambin influye la salida de Ca+2 al medio extracelular
gracias a la accin del intercambiador Na+/Ca+2 y el ingreso de Ca+2 a la mitocondria.
Por lo tanto, generalmente el Ca+2 se puede encontrar en el retculo sarcoplsmico, en la
mitocondria y en el medio extracelular.
Durante el potencial de accin la concentracin citoplasmtica de Ca+2 aumenta
debido a la despolarizacin del sarcolema que produce la apertura de los receptores de
dihidropiridinas, que son canales de Ca+2 tipo L (dependientes de potencial). Esta
entrada de Ca+2 inducir la apertura de los receptores de ryanodina, ubicados en el
retculo sarcoplsmico, de manera que se produzca una salida de Ca+2 desde el retculo
sarcoplsmico, lo que se denomina liberacin de Ca+2 inducida por Ca+2. Sin embargo,
Stefano Biancardi
68
esta alza de Ca+2 durante el potencial de accin no alcanza para ocupar todas las
troponinas C, de manera que para lograr esto se utilizan mecanismos mediados por
catecolaminas.
Regulacin simptica del inotropismo
Se dice que las catecolaminas, sean epinefrina o norepinefrina, tienen un efecto
inotrpico. Esto lo logran unindose a receptores 1, que estn acoplados a protena Gs
y, por ende, producirn un aumento de la concentracin del AMPc, el cual activa a PKA
para fosforilar a 4 protenas:
Receptor de dihidropiridinas: Es un canal de Ca+2 dependiente de potencial
que se ubica en el sarcolema del tbulo T. Este canal, cuando es fosforilado,
responde mejor al potencial de membrana, permitiendo as un aumento de la
corriente de entrada de Ca+2 que, a su vez, activar ms a los receptores de
ryanodina.
Fosfolambano (PLB): Es una protena que inhibe a la bomba del retculo
sarcoplsmico. Sin embargo, cuando el fosfolambano est fosforilado se separa
de la bomba, lo que permite una mayor captacin de Ca+2 hacia el retculo
sarcoplsmico. Esto tiene el efecto de que aumenta la concentracin de Ca+2
dentro del retculo, de manera que el Ca+2 que se encuentra en el retculo
estimula ms al receptor de ryanodina, de manera que, cuando llegue un
potencial de membrana, se liberar ms Ca+2 hacia el citoplasma.
Troponina I: Es una protena inhibitoria del filamento delgado que, al estar
fosforilada, reduce la afinidad del sistema contrctil por Ca+2, lo que se
denomina efecto lusitrpico. Sin embargo, el aumento de la concentracin
citoplasmtica de Ca+2 es tan brusco que este efecto se anula. Por otro lado, este
cambio en la afinidad colabora con una disociacin ms rpida entre el Ca+2 y la
troponina C en la relajacin, de manera que la contraccin se hace ms breve.
Receptor de ryanodina: Su efecto no se tiene muy claro.
De las 4 fosforilaciones, las ms importantes son la del receptor de
dihidropiridinas y la del fosfolambano debido a que la capacidad que tiene el receptor
Stefano Biancardi
69
de ryanodina para liberar Ca+2 depende de el Ca+2 que ingrese a travs del receptor
de dihidropiridinas y de la acumulacin de Ca+2 dentro del retculo sarcoplsmico.
De esta forma las catecolaminas logran una mayor concentracin citoplasmtica de
Ca+2, con lo que aumenta la capacidad de formar puentes.
Trabajo expulsivo e inotropismo
Las catecolaminas, como se dijo anteriormente, incrementan la capacidad contrctil
del ventrculo. De esta forma, hay una mayor capacidad de formar puentes para una
misma postcarga, lo que se traduce en una mayor velocidad de acortamiento y, por
ende, en un mayor volumen expulsivo. Debido a que se forman ms puentes, el trabajo
expulsivo aumenta.
Ahora, lo que ocurre realmente es que,
como el ventrculo tiene su capacidad
contrctil aumentada, en cada sstole queda
un volumen residual o sistlico final menor,
de manera que en cada sstole el msculo
expulsa ms sangre que en condiciones
normales. No hay que confundirse con el
volumen diastlico final, ya que este se
mantiene, por lo que el aumento de volumen
expulsivo no se produce porque el
ventrculo se llene ms, sino que se produce
porque el ventrculo se vaca ms.
70
Stefano Biancardi
Gasto cardiaco
Para entender de manera completa cmo funciona el corazn no basta con saber
cunta sangre expulsa cada vez que se contrae, sino que tambin es necesario conocer
cuntas veces lo hace por unidad de tiempo, lo que en otras palabras es el gasto cardiaco
(GC).
Al inicio ya se analiz la siguiente imagen, pero ahora se ver con detalle los 4
puntos crticos:
A) Se tiene el volumen diastlico final y la
presin ventricular al fin de la distole, por lo
que el ventrculo an est relajado.
B) An se tiene el volumen diastlico final, pero
el ventrculo ha alcanzado la presin artica
diastlica, por lo que la vlvula sigmoidea est a
punto de abrirse. Esto sucede durante la
contraccin isovolumtrica.
C) Se produce el cierre de la vlvula sigmoidea
al final de la protodistole y se inicia la
relajacin isovolumtrica.
D) La presin ventricular descendi a su punto
mnimo y el volumen que queda dentro del
ventrculo es el volumen residual.
Como se explic al principio, el rea que encierran los puntos de este grfico
corresponde al trabajo expulsivo. Sin embargo, el trabajo expulsivo no es constante,
sino que puede variar en diferentes situaciones.
Aumento de la presin artica: Cuando esto ocurre, la postcarga aumenta debido
a que se necesita generar mayor tensin para alcanzar la presin artica, lo que
se traduce en una velocidad de expulsin menor.
Aumento del volumen diastlico final: Significa una mayor precarga, de manera
que, cuando comienza la contraccin isovolumtrica, la tensin que genera el
msculo ser mayor, por lo que la velocidad de expulsin es mayor. Adems,
como la presin es la misma, el trabajo expulsivo es mayor.
Aumento del inotropismo: Si disminuye el volumen residual, el trabajo
expulsivo aumenta a expensas del mayor volumen expulsado, ya que al haber
mayor formacin de puentes durante la sstole, la contraccin es mayor.
Con la informacin anterior se puede entender mejor lo que es el gasto cardiaco, que
corresponde al volumen de sangre expulsado en un minuto. Sin embargo, el gasto
cardiaco depende de 2 factores:
GC = FC VE
71
Stefano Biancardi
Volumen expulsivo: Si aumenta el volumen expulsivo quiere decir que la cantidad
de sangre expulsada en cada sstole es mayor, de manera que, a una misma
frecuencia cardiaca, el volumen expulsado en un minuto tambin es mayor.
Frecuencia cardiaca: El aumento de la frecuencia cardiaca podra significar la
ocurrencia de 3 situaciones diferentes:
1. Mantencin del gasto cardiaco por disminucin del volumen expulsivo.
2. Aumento del gasto cardiaco por conservacin del volumen expulsivo.
3. Disminucin del gasto cardiaco.
En condiciones en que aumenta la frecuencia cardiaca ocurre una mezcla de estas 3
opciones ya que el volumen expulsivo podra disminuir si se acorta mucho la distole,
sin embargo el periodo de llenado lento es el que ms se ve afectado en esta situacin y,
como solo aporta el 5% del llenado, el volumen expulsivo no se ve mayormente
afectado. Por otro lado, si llegara a disminuir el volumen expulsivo, la aurcula
quedara con ms sangre, de manera que, por la ley de Starling, a mayor sangre hay
mayor expulsin, por lo que la sstole auricular compensa la menor duracin de la
distole.
En el
situaciones:
grfico
adjunto
se
observan
1. Aumento de la frecuencia cardiaca y del
gasto cardiaco ya que el volumen expulsivo
es independiente.
2. Aumento de la frecuencia cardiaca y
disminucin del gasto cardiaco debido a
variaciones del volumen expulsivo. Lo que
ocurre primero es un aumento del gasto
cardiaco y luego una disminucin de este.
3. Esto es lo que ocurre en realidad. En un
principio hay un aumento proporcional entre el gasto cardiaco y la frecuencia
cardiaca. Luego, por accin del sistema simptico, aumenta el gasto cardiaco
con cambios menores de la frecuencia cardiaca. Finalmente, al llegar a cierta
frecuencia cardiaca, el gasto cardiaco disminuye porque el volumen expulsivo es
menor.
Entre 50 y 120 latidos por minuto el volumen expulsivo se conserva gracias a la
compensacin de la sstole auricular, de manera que el gasto cardiaco aumenta
proporcionalmente al aumento de la frecuencia cardiaca. Esto se produce generalmente
por disminucin del tono parasimptico.
Luego, el volumen expulsivo puede aumentar debido a que a 120 latidos por
minutos hay aumento del inotropismo por aumento del tono simptico, de este modo el
gasto cardiaco aumenta ms rpido.
Por ltimo, cuando se sobrepasan los 180 latidos por minuto, el volumen
expulsivo disminuye porque la distole se acorta demasiado y la disminucin del
volumen residual no es compensado ni por la sstole auricular ni por el inotropismo,
disminuyendo el gasto cardiaco.
72
Stefano Biancardi
CLASE 8: REGULACIN CARDIOVASCULAR
La funcin del sistema cardiovascular es aportar el flujo adecuado a los
distintos territorios. El flujo local depende de la diferencia entre la presin arterial y
la presin venosa, todo esto dividido por la resistencia de dicho circuito local. El flujo
es controlado en la resistencia local ya que la presin tiende a mantenerse constante,
por lo tanto lo que importar para que el flujo sea adecuado para cada territorio son
los cambios de esa resistencia, los que se producen a travs de factores generales, que
afectan a la mayor parte de las arteriolas, y cambios locales, que afectan slo al
territorio particular. Por lo tanto, estos factores actan modificando el radio de las
arteriolas.
Q = (Pi Pf) / R
GC = (Parterial Pvenosa) / RPT
Qlocal = (Parterial Pvenosa) / Rlocal
Regulacin del flujo local
Existen 3 territorios capaces de regular su presin arterial a partir de cambios en el
flujo, estos son el tejido cerebral, el tejido cardiaco y el tejido renal. En ellos se
modifica la resistencia para permitir que el flujo sea suficiente dependiendo de las
necesidades del momento.
Hay 3 tipos de factores locales que regulan la presin arterial, que se dividen en
factores metablicos, factores miognicos y factores endoteliales.
A) Control metablico del tono arteriolar
Son tres mecanismos diferentes que regulan el tono arteriolar a nivel local. Estos se
clasifican en hiperemia activa, hiperemia reactiva y autorregulacin del flujo.
- Hiperemia activa
Si hay aumento de la actividad del tejido se produce un aumento del flujo. Hay
distintos mecanismos que participan en este proceso y el que predomina es el de tipo
metablico. Para aumentar el flujo se debe disminuir la resistencia arteriolar para ese
tejido, lo que en este caso ocurre porque al aumentar la actividad del tejido se producen
cambios metablicos que finalizan en la formacin de ciertas sustancias que dilatan a
las arteriolas, de manera que, en este caso, se produce lo siguiente:
Disminucin de la PO2.
Aumento de la PCO2.
Disminucin del pH.
Disminucin de la osmolaridad.
Aumento de la concentracin de K+ extracelular.
Stefano Biancardi
73
En todos estos casos se observa una vasodilatacin arteriolar y, por ende, un
aumento del flujo local. En muchos casos existen mediadores entre el metabolismo y el
flujo, como la adenosina.
La adenosina es producto de la degradacin de ATP y se forma cuando la
cantidad de O2 que requiere el tejido es menor que la que recibe, es decir, se produce
cuando disminuye la PO2. Cuando aumenta la actividad metablica se utiliza ATP,
generndose ADP. Sin embargo, el ATP se regenera a partir de 2 ADP que dan origen
a un ATP y a un AMP, siendo este ltimo degradado por la enzima 5-nucleotidasa
para dar origen a la adenosina, que sale de la clula. La adenosina tiene receptores en las
arteriolas que provocan una importante vasodilatacin.
Por otro lado, la concentracin de adenosina variar de acuerdo a la cantidad
que se produce, por la cantidad que es arrastrada por el flujo sanguneo y por la
cantidad que es degradada por enzimas en las arteriolas. Por lo tanto, a medida que el
flujo se adapta al metabolismo la adenosina va a tender a disminuir porque ser trasladada
por el flujo y comenzar a ser degradada. Ya cuando la adenosina disminuye y el flujo trae
el O2 requerido, se llega nuevamente a un grado de vasocontriccin arteriolar recuperando
el estado de equilibrio donde el aporte de oxgeno es igual a lo que se est utilizando.
- Hiperemia reactiva
Cuando se produce una oclusin del flujo en algn territorio durante un cierto
tiempo, al momento de restablecerse el flujo hay una vasodilatacin que producir un
flujo aumentado hacia ese tejido.
Durante el tiempo en el cual se suspendi el flujo, el metabolismo del tejido
permaneci funcionando, de manera que se gast oxgeno y probablemente se acumul
algn mediador qumico capaz de producir vasodilatacin arteriolar. Luego, el flujo
decrece mientras las concentraciones locales del mediador qumico tambin lo hacen,
hasta que, transcurrido cierto tiempo, el flujo vuelve a ser el que haba antes de la
oclusin.
Stefano Biancardi
74
En este caso la actividad del tejido no cambi, sino que slo se impidi el flujo de
sangre hacia ese tejido.
El rea bajo la lnea horizontal es el tiempo que no hubo flujo hacia el tejido y el
rea por sobre la horizontal y por debajo de la curva es la fase en que hay un gran aumento
transitorio del flujo. Entonces, se puede observar que el pago de la deuda es mayor que la
misma deuda de oxgeno.
Por su parte, si el flujo se suspende por un tiempo ms prolongado la deuda ser
mayor. Debido a esto, se produce un aumento del flujo de magnitud similar al
anterior, pero de mayor duracin, lo que se explica porque hay un mximo de dilatacin
que las arteriolas pueden alcanzar, de manera que para restablecer la deuda de oxgeno se
debe tener un flujo aumentado por mayor tiempo.
- Autorregulacin del flujo
En la clase de hemodinamia se estudi que si se tienen tubos rgidos y se hace
circular un lquido homogneo se obtiene una recta cuya pendiente, correspondiente a la
conductancia, es igual en todos los puntos, pero en la medida que se tienen glbulos rojos
esta curva ya no es una recta sino que tiene una parte inicial curva donde la pendiente
primero es muy pequea y luego va creciendo, lo que tiene que ver con la acumulacin
axial de elementos figurados. Adems, se analiz que en los vasos distensibles se observan
curvas donde a mayor presin se obtiene un flujo mayor, pero slo a partir de un cierto
valor mnimo que corresponde a la presin crtica de cierre.
Cuando aumenta la presin arterial media debera aumentar el flujo ya que la
diferencia de presin entre arterias y venas aumenta. Inicialmente el flujo aumenta
debido a que la resistencia no ha cambiado, lo que corresponde un cambio agudo, pero
luego se produce una disminucin del flujo porque hay una respuesta al cambio de flujo,
lo que denota un cambio retrasado. Lo que realmente ocurre es que el flujo disminuye
porque la resistencia perifrica aumenta debido a que,
como no cambia la actividad metablica de los tejidos,
los mediadores qumicos vasodilatadores se diluyen, lo
que se traduce un una disminucin del grado de
vasodilatacin y, por ende, en un aumento de la
resistencia. Esto se observa generalmente cuando la
presin arterial alcanza valores entre 50 y 180 mmHg.
Stefano Biancardi
75
B) Control miognico del tono arteriolar
Es un mecanismo propio de la pared de los vasos, no es nervioso ni hormonal.
Cuando se produce un aumento de la presin arterial tambin aumenta la presin
transmural, lo que desencadena un estiramiento de las fibras de la pared. Inicialmente,
aumenta el dimetro de las arteriolas de forma pasiva, pero luego el dimetro
disminuye llegando a un radio menor que al comienzo, lo que se traduce en un aumento
de la resistencia. Esto ocurre porque existe una relacin directa donde a mayor presin
hay un aumento en el potencial de membrana del msculo liso arteriolar. Por ejemplo,
a una presin arterial de 10 mmHg se observa un potencial de membrana de -65 mV en la
clula muscular lisa y, a medida que la presin sube el potencial de membrana aumenta de
forma prcticamente lineal. Esto ocurre porque el aumento de presin promueve la
apertura de canales despolarizantes, principalmente de Na+, y el cierre de canales
hiperpolarizantes, principalmente de K+.
Esta despolarizacin, causada por el aumento de la presin arterial, provoca la
apertura de canales de Ca+2 tipo L en la clula muscular, los cuales permiten el ingreso
de Ca+2 a la clula y, por ende, promueven la contraccin muscular, lo que tiende a
reducir el dimetro arteriolar. Por lo tanto, ante un alza de presin el msculo liso
reacciona contrayndose ms, mientras a una baja de presin el msculo liso responde
contrayndose menos.
C) Factores endoteliales que modifican el tono arteriolar
El endotelio es capaz de sintetizar sustancias que provocan vasodilatacin o
vasoconstriccin para mantener el flujo constante:
- Prostaglandinas
A partir de la degradacin de fosfolpidos de membrana se produce cido
araquidnico, el cual ser expuesto a una serie de enzimas segn los distintos tipos de
prostaglandinas a los que dar origen. Principalmente las prostaglandinas son
vasodilatadoras, como la prostacilina, aunque tambin hay algunas prostaglandinas
vasoconstrictoras.
Stefano Biancardi
76
- xido ntrico (NO)
El endotelio es capaz de producir oxido ntrico a partir de arginina, gracias a la
accin de la xido ntrico sintasa, la cual se activa por aumento de la concentracin
intracelular de Ca+2 y por cambios en el flujo dentro de la arteriola.
El xido ntrico activa a la guanidil ciclasa y, por ende, produce un aumento de
los niveles de GMPc, el que corresponde al mensajero que media la vasodilatacin
arteriolar.
- Endotelina
La endotelina es un poderoso vasoconstrictor. Su actividad est asociada a la
activacin de 2 receptores:
Receptor A: Se puede encontrar acoplado a protena Gq y Gs. Cuando se activa el
receptor acoplado a protena Gq, se estimula una cascada de mensajeros que
culminan en el aumento de la concentracin intracelular de Ca+2, produciendo
vasoconstriccin. En cambio, cuando se activa el receptor acoplado a protena
Gs, se estimula una cascada de mensajeros que producen un aumento del
inotropismo, estimulacin del crecimiento celular y aumento de la retencin de
fluidos.
Receptor B: Se puede encontrar acoplado a protenas Gq y Gi. Cuando se activa el
receptor acoplado a protena Gq se produce vasoconstriccin. Por su parte,
cuando se activa el receptor acoplado a protena Gi se produce una inhibicin de
la apoptosis, disminucin del inotropismo y vasodilatacin por estimulacin de
xido ntrico y prostaglandinas.
Regulacin del flujo general
Se refiere a cmo se regula, de forma general, el flujo que hay en la circulacin
sistmica. Esta regulacin tambin se realiza modificando el tono arteriolar de manera
generalizada, lo que puede ocurrir por actividad de 2 factores controladores, el sistema
simptico y el sistema endocrino.
A) Control simptico del tono arteriolar
El sistema simptico, mediante sus ramas colinrgicas y adrenrgicas, regula el
tono arteriolar de la siguiente forma:
Sistema simptico colinrgico: Inerva al 10% de las arteriolas, especialmente
aquellas asociadas a msculo esqueltico. Se activa esencialmente cuando se va a
realizar ejercicio, produciendo vasodilatacin debido a que estimula la sntesis
xido ntrico.
Sistema simptico adrenrgico: Inerva a las arteriolas restantes. Es el ms
importante en cuanto a la regulacin del tono arteriolar general. Acta mediante la
liberacin de norepinefrina, que ejercer su accin, a nivel del msculo liso
arteriolar, sobre receptores 1, que producen vasoconstriccin, y 2, que producen
Stefano Biancardi
77
vasodilatacin. Adems, la norepinefrina tiene mayor afinidad por los
receptores 1, de manera que el principal efecto es de vasoconstriccin. As, la
norepinefrina redistribuye el flujo sanguneo y cambia la resistencia
dependiendo del tipo y cantidad del receptor presente en el territorio.
B) Control endocrino del tono arteriolar
El tono arteriolar tambin puede variar por accin de hormonas o factores
hormonales que circulan por el organismo, que son 5 bsicamente.
- Prostaglandinas.
- Catecolaminas suprarrenales: La principal catecolamina liberada por las glndulas
suprarrenales es la epinefrina, que acta de forma bifsica. A bajas concentraciones de
epinefrina hay un efecto vasodilatador mediado por receptores 2, pero a altas
concentraciones hay un efecto vasoconstrictor mediado por receptores 1. Este efecto se
produce diferencialmente en distintos tejidos dependiendo del tipo de receptor
predominante en los vasos de ese sector. Por otro lado, como se muestra en la imagen
inferior, la epinefrina tiene mayor afinidad por los receptores 1, de manera que si se
aplica una gran cantidad de epinefrina en un vaso donde predominan los receptores
2, igualmente se producir el efecto vasoconstrictor.
- Angiotensina II: La angiotensina II se produce por una cadena de reacciones que
comienzan con la conversin del angiotensingeno en angiotensina I, gracias a la
estimulacin que ejerce la renina liberada a nivel renal. Esta angiotensina I, al pasar por los
pulmones, es convertida en angiotensina II por la enzima convertasa. La angiotensina II
tiene 2 efectos importantes: el primero es que produce vasoconstriccin y el segundo es
que estimula la liberacin de vasopresina (ADH), la cual actuar sobre receptores V1a
para producir vasoconstriccin.
- Atriopeptinas: Pptidos producidos por los cardiomiocitos que son liberados a la sangre.
Son conocidos tambin como hormonas natriurticas. Desde el punto de vista del tono
arteriolar son vasodilatadoras, pero desde el punto de vista de la regulacin de la
78
Stefano Biancardi
volemia son antialdosteronas a nivel renal porque provocan una aumento del flujo
sanguneo debido a que inhiben a la renina y, por ende, al eje renina-angiotensinaaldosterona. El estmulo para que cada cardiomiocito secrete atriopeptinas es la
dilatacin auricular, lo que ocurre cuando aumenta el retorno venoso.
- Cininas: Derivan del ciningeno. El gen del ciningeno codifica para protenas, una de
gran peso molecular, la bradicinina, y otra de bajo peso molecular, la calidina, ambas
vasodilatadoras. Estas tienen 2 receptores, el 1, que es mediador de la inflamacin, y el
2, que es mediador de la vasodilatacin utilizando xido ntrico, prostaglandinas o
AMPc.
Relacin entre flujo y presin arterial media
Si se suman todos los flujos locales obtendremos el retorno venoso, que es
equivalente al gasto cardiaco y se puede expresar de la siguiente forma:
GC = (PAM Paurcula derecha) / RPT
De esta forma, si despejamos la presin arterial media podemos obtener los
factores que influyen en ella:
PAM = (GC RPT) + Paurcula derecha
1) Gasto cardiaco
GC = VE FC
Como se muestra en la ecuacin anterior, el gasto cardiaco depende del volumen
expulsivo y de la frecuencia cardiaca.
El volumen expulsivo depende de varios factores regulados por cambios en otras
variables:
Postcarga: Es inversamente proporcional al volumen expulsivo. Depende de la
presin arterial y de la precarga.
Precarga: Es directamente proporcional al volumen expulsivo. Depende del
volumen diastlico final, que est influido por el retorno venoso. A su vez, el
retorno venoso depende de la presin venosa, la cual se relaciona con la volemia.
Inotropismo: Es directamente proporcional al volumen expulsivo. Depende del
tono simptico. Adems, el tono simptico produce un efecto inverso sobre la
distensibilidad venosa, de manera que si aumenta el tono simptico disminuye la
distensibilidad venosa, lo que se traduce en un aumento de la presin venosa y,
por ende, del retorno venoso, produciendo finalmente un aumento de la precarga.
Por su parte, la frecuencia cardiaca depende de los tonos simptico y
parasimptico. El aumento del tono simptico produce un aumento de la frecuencia
cardiaca y, por ende, del gasto cardiaco. Al revs, el aumento del tono parasimptico
genera una disminucin de la frecuencia cardiaca y, con ella, del gasto cardiaco.
79
Stefano Biancardi
A raz de lo anterior, podemos modificar nuestra ecuacin inicial incluyndole
algunas de estas nuevas variables:
PAM = (VE FC RPT) + Paurcula derecha
2) Variables reguladas
Existen variables reguladas, que son aquellas que el organismo intenta mantener
constantes durante el tiempo. Estas corresponden a la presin arterial media y la volemia,
que se mantienen reguladas debido a que el organismo modifica otras variables,
denominadas variables manipuladas. Esta variables manipuladas son:
Inotropismo: Como se dijo anteriormente, depende del tono simptico. Si aumenta
el tono simptico, aumenta el inotropismo, lo que se traduce en un incremento
del volumen expulsivo. Esto significa que el gasto cardiaco aumentar y, por
ende, tambin lo har la presin arterial media.
Frecuencia cardiaca: Explicada anteriormente, depende de los tonos simptico y
parasimptico. Si la frecuencia cardiaca aumenta, por mayor tono simptico, se
producir un aumento del gasto cardiaco, lo que significa una mayor presin
arterial media.
Distensibilidad venosa: Depende exclusivamente del tono simptico, que la
regula inversamente. Si el tono simptico aumenta, la distensibilidad venosa
disminuye, lo que significa un aumento de la presin venosa y del retorno
venoso. Esto producir un aumento del volumen diastlico final y, por lo tanto,
habr mayor precarga, lo que significa un mayor volumen expulsivo y, por ende,
mayor gasto cardiaco y presin arterial media.
Para realizar estos efectos se debe actuar a travs de efectores, entre los cuales se
encuentran el miocardio contrctil y especfico, y la musculatura lisa venosa.
3) Resistencia perifrica total
En ella actan todos los mecanismos locales y generales explicados anteriormente,
con participacin del tono simptico, del sistema endocrino y de mediadores locales
vasoconstrictores y vasodilatadores.
4) Mecanismos de regulacin
Los sistemas de regulacin contemplan sensores
que detectan cambios en las variables, enviando una
seal a un centro integrador que elabora una
respuesta hacia un rgano efector, en el cual se
modifica algo para volver la variable regulada a su nivel
original. Los mecanismos de regulacin que modifican
la presin arterial media son nerviosos, fsicos y
neuroendocrinos.
Stefano Biancardi
80
- Mecanismos nerviosos: Existen varios mecanismos nerviosos, entre los que se
encuentran los barorreceptores, quimiorreceptores y reflejo de isquemia cerebral. Las
variables manipuladas que se pueden cambiar son la frecuencia cardiaca, el inotropismo,
la distensibilidad venosa, y el tono arteriolar.
- Mecanismos fsicos: Ocurren a nivel del intercambio transcapilar. Cuando cambia la
presin arterial media, la presin hidrosttica capilar es diferente, de manera que se
favorece la filtracin en el lado arteriolar del capilar o se favorece la reabsorcin en el
lado venular del capilar. Esto contribuye en la mantencin de la volemia y, por ende,
del retorno venoso.
- Mecanismos neuroendocrinos: Se basan en la regulacin de la volemia por cambios en
la resistencia y/o en la regulacin de la reabsorcin de Na+ y de agua. Hay receptores
auriculares en las venas pulmonares, de manera que si aumenta la volemia, la frecuencia
de descarga aumenta, y viceversa. Por ejemplo, si la volemia disminuye en ms de un
10%, se libera ADH, que es vasoconstrictora y promueve la reabsorcin de agua.
Entonces, por un lado aumenta la resistencia perifrica total y por otro aumenta la
volemia, lo que se traduce en un aumento de la presin arterial media.
Por otro lado, si aumenta la volemia se activan otro tipo de receptores que estimulan la
secrecin de natriurticos, los cuales son vasodilatadores y promueven la excrecin
renal de Na+ y agua, de manera que disminuyen la volemia.
Resumen
* Flechas azules: Relacin inversa.
* Flechas rojas: Relacin directa.
Stefano Biancardi
81
CLASE 9: REGULACIN DE LA PRESIN
ARTERIAL
La hipertensin arterial (HTA) es la enfermedad ms comn en Chile, tenemos
aproximadamente cinco millones de hipertensos en nuestro pas. As que cualquier mdico
debe ser un experto en presin arterial ya que es seguro que ver pacientes hipertensos.
En el contexto de la presin arterial, existen dos grandes sistemas que se encargan
de regularla:
Sistema nervioso: Regulacin rpida y a corto plazo. Permite adaptacin al estrs,
al ejercicio, cambios posturales, cambios de temperatura, etc.
Sistema endocrino: Ofrece una regulacin ms lenta y a largo plazo. Acta
principalmente a nivel renal y secundariamente en los vasos sanguneos y corazn.
En condiciones de ejercicio, la presin arterial de todo el organismo sufrir un
alza debido a que habrn tejidos que necesitarn una mayor irrigacin, como los
msculos y la piel, otros tejidos a los cuales no puede variar el flujo, como el corazn y el
cerebro, y algunos tejidos que pueden recibir un menor flujo ya que su actividad en estas
condiciones es basal, como las vsceras. Toda esta regulacin es posible gracias a la
modificacin de la presin arterial.
En esta clase se analizarn los mecanismos nerviosos que regulan la presin arterial.
Estos lo hacen principalmente a travs de reflejos nerviosos que se activan y actan de
diferente manera. Se necesita un nervio que sensa una variable (variable sensada), la
informacin viaja por la va aferente a un centro integrador, se produce una respuesta
que se dirige por la va eferente para producir una accin en el tejido efector, el cual
acta sobre la variable (variable regulada). En un ejemplo burdo, podramos pensar en la
presin arterial como una variable sensada por los nervios y la frecuencia cardiaca
como la variable regulada que aumentara la presin arterial finalmente.
Los mecanismos que componen la regulacin nerviosa comprenden los
barorreceptores, quimiorreceptores y el reflejo de isquemia cerebral.
1) Barorreceptores
Los barorreceptores estn ubicados principalmente a nivel de las grandes
arterias, especialmente aquellas que se dirigen hacia la cabeza. As, hay barorreceptores a
nivel del seno carotdeo, arco artico, cartidas primitivas, arteria subclavia, etc;
siendo los dos primeros los ms importantes.
Los barorreceptores articos son inervados por el nervio vago, en cambio los
barorreceptores del seno carotdeo estn inervados por el nervio glosofarngeo. De
esta forma, estas vas nerviosas constituyen las vas aferentes que viajarn a los centros
reguladores.
Para entender la estructura de los barorreceptores nos centraremos en aquellos
ubicados en el seno carotdeo. El seno carotdeo es una dilatacin de la pared arterial
82
Stefano Biancardi
que se caracteriza por estar constituida exclusivamente por fibras elsticas en su porcin
ms proximal. Es en esta zona donde su ubican los barorreceptores, que son estructuras
encapsuladas rodeadas por lminas concntricas en torno a esta, teniendo una estructura
similar a los corpsculos de Paccini.
Estas terminaciones nerviosas son capaces de
cambiar su potencial de membrana en respuesta a
cambios en la tensin del vaso donde se encuentran.
Debido a que la tensin depende de la presin
transmural, y a que la presin externa no vara, los
barorreceptores son capaces de identificar alzas o
disminuciones de la presin arterial dependiendo de
cmo vara la tensin. Entonces, si aumenta la presin
arterial se generar mayor tensin en la pared, lo que
se traduce en una deformacin de los barorreceptores
que gatillar una despolarizacin que significar un
cambio en la frecuencia de potencial de accin en el
nervio o fibra que nace de esa terminacin nerviosa.
Para entender mejor cmo estos barorreceptores miden la presin arterial hay que
recordar la ecuacin de Laplace:
T = (Pi Pe) r = PTM r
Como en la ubicacin de los barorreceptores no hay musculatura lisa, la tensin que
ejerce la pared del vaso estar determinada solo por la presin transmural de la arteria
cartida o aorta. Adems, como se mencion anteriormente, la presin externa de los
vasos es atmosfrica, de tal manera que la presin transmural ser equivalente a la
presin interna. De esta forma, la presin arterial ser la responsable de los cambios de
tensin registrados por los barorreceptores y, por lo tanto, si aumenta la presin
arterial, aumentar la presin transmural y, con esto, habr mayor tensin e,
inversamente, si disminuye la presin arterial, disminuir la presin transmural y, por
ende, habr menor tensin.
Transduccin y codificacin de los barorreceptores
Los barorreceptores funcionan con canales
de Na y Ca+2 que se abren y despolarizan la clula
ante cambios en la tensin. Esto se puede ver en un
animal de experimentacin donde se han hecho dos
cambios de presin, desde una presin normal de 95
o 100 mmHg se baja a 75 mmHg o se sube a 125
mmHg. Cuando aumenta la tensin asociada a la
presin, la frecuencia de disparo y la amplitud del
cambio de potencial de membrana de los
barorreceptores aumenta. Al revs, cuando la
presin baja, la frecuencia de descarga y la
amplitud del cambio del potencial de membrana
disminuye.
+
Stefano Biancardi
83
Finalmente, los barorreceptores se hiperpolarizan por el cierre de los canales de
Na+ y Ca+2, predominando canales de K+ abiertos.
Por otro lado, los barorreceptores tambin detectan la velocidad de cambio de la
presin, hecho que explica que al inicio se observe una tasa alta de descarga que luego se
normaliza.
Respuesta de los barorreceptores articos
En la siguiente imagen se observa la descarga de barorreceptores articos a
diferentes presiones. Se puede notar que la descarga es pulstil y sigue a los pulsos de
presin, es decir, los barorreceptores miden cuando la presin cambia de diastlica a
sistlica. Adems, se advierte que la frecuencia de descarga en cada pulso es mayor cuando
la presin es ms alta y es menor cuando la presin es ms baja.
Frecuencia de potenciales de accin de los barorreceptores carotdeos
En la imagen inferior se puede observar la funcin de los barorreceptores del seno
carotdeo. Se realizan dos experimentos en los cuales se observa el aumento de la
frecuencia de descarga de los barorreceptores frente a un aumento de presin pulstil
o esttico. Lo que se hace es inflar un globo de manera pulstil o de forma progresiva para
aumentar la tensin en el seno carotdeo.
Lo que se concluye es que al haber un aumento
pulstil de la presin los barorreceptores aumentan su
frecuencia de descarga en forma prcticamente lineal,
en cambio cuando se realiza un aumento esttico de la
presin los barorreceptores aumentan su frecuencia
de descarga notablemente en cierto rango de presin.
Esto nos muestra que los barorreceptores estn
diseados para funcionar de forma pulstil, que es
como realmente ocurre de manera fisiolgica.
Adems, se puede observar que los barorreceptores modifican su frecuencia de
descarga proporcionalmente a la presin en un cierto rango que corresponde a
presiones de entre 60 mmHg y 160 mmHg, ya que bajo 60 mmHg la frecuencia de
descarga es baja y estable y sobre 160 mmHg la frecuencia de descarga es alta y tiende
a estabilizarse. Por lo tanto, fuera de este rango de presiones los barorreceptores informan
que la frecuencia est alta o baja, pero no informan cun alta o baja est. En cambio, dentro
de este rango de presiones los barorreceptores informan exactamente el cambio de presin
arterial.
Stefano Biancardi
84
Centros integradores cardiovasculares del tronco enceflico
Los centros integradores cardiovasculares reciben informacin proveniente desde
barorreceptores y quimiorreceptores, que viaja a travs de los nervios glosofarngeo y
vago. Estos son el centro vasomotor (CVM) y el centro cardioinhibidor (CCI), que se
ubican en la formacin reticular del bulbo y del puente.
- Centro vasomotor (CVM): Se ubica en posicin rostral y lateral. Este centro se
encarga de modificar la actividad simptica que se transmite a los vasos y al corazn,
ya que la va eferente de este centro es la cadena simptica.
El cambio en el tono simptico influye a nivel de
4 efectores: el miocardio especfico, miocardio
contrctil, msculo liso arteriolar y msculo
liso venoso. De esta forma, ejerce los cambios
ms importantes en el sistema cardiovascular,
teniendo como principal funcin aumentar la
presin.
- Centro cardioinhibidor (CCI): Se ubica hacia
caudal y medial del CVM. Este centro modifica
solamente la actividad parasimptica que
recibe el corazn, ya que su va eferente es el
nervio vago.
Para ejercer su accin, el CCI acta sobre solo un efector, el miocardio especfico. De esta
forma, ejerce cambios menos relevantes que el CVM que se relacionan con la
disminucin de la frecuencia cardiaca, lo que adems se traduce en una disminucin de
la presin arterial.
Algo importante de estos centros es que tambin reciben informacin de otras
modalidades:
Corteza motora: Reciben su informacin para integrar la funcin cardiovascular a
la actividad motora que se est realizando.
Amgdala: Con ciertas emociones la presin arterial cambia.
Dolor: El dolor visceral aumenta el tono parasimptico y disminuye la presin, en
cambio el dolor superficial aumenta el tono simptico y aumenta la presin.
Hipotlamo: Esto sirve para relacionar la temperatura con la presin arterial y, por
otro lado, para regular variaciones de la presin segn ritmos circadianos. Por
ejemplo, la presin arterial es mayor en la maana pero disminuye en la noche.
Reflejo barorreceptor
El reflejo barorreceptor comprende la estimulacin de los barorreceptores con la
consecuente formacin de una respuesta que produce una modificacin de la presin
arterial.
Si se produce un aumento de la presin arterial, aumenta la frecuencia de
descarga de los barorreceptores, lo que a nivel del bulbo y puente se traduce en una
85
Stefano Biancardi
estimulacin del CCI y en una inhibicin del CVM. Debido a esto, aumenta el tono
parasimptico y disminuye el tono simptico.
El aumento del tono parasimptico ejerce su accin sobre el miocardio
especfico, de manera que produce una disminucin de la frecuencia cardiaca y, por
ende, una disminucin de la presin diastlica y del gasto cardiaco.
Ahora, la disminucin del tono simptico tiene 4 efectos. Primero, la disminucin
del tono simptico produce un descenso de la frecuencia cardiaca ya que el sistema
simptico produce el efecto de aumentar la frecuencia cardiaca haciendo que la pendiente
del prepotencial de las clulas del miocardio especfico sea mayor. Segundo, se produce
una disminucin del inotropismo a nivel del miocardio contrctil, lo que se traduce en
un menor volumen expulsivo y, por ende, en un descenso del gasto cardiaco y de la
presin sistlica. Tercero, se desencadena un aumento de la distensibilidad venosa ya
que el sistema simptico produce venoconstriccin, de manera que si disminuye el tono
simptico obtendremos venodilatacin por accin en el msculo liso venoso. Esto se
traduce en una disminucin de la presin venosa y, con esto, en un descenso del retorno
venoso, producindose un menor volumen diastlico final, lo que significa que la
precarga disminuye y, por ende, hay un menor volumen expulsivo que genera una cada
del gasto cardiaco y de la presin sistlica. Cuarto, hay una disminucin del tono
arteriolar debido a que disminuye el efecto vasoconstrictor del simptico sobre el
msculo liso arteriolar, lo que conlleva una menor resistencia perifrica total y
disminucin de la presin diastlica.
Por lo tanto, si unimos todos los efectos producidos por el aumento del tono
parasimptico y la disminucin del tono simptico obtendremos que disminuye la
frecuencia cardiaca y el volumen expulsivo, lo que se traduce en una menor presin
diastlica y un menor gasto cardiaco y presin sistlica; desciende el retorno venoso,
por lo que hay menor presin en la aurcula derecha; y ocurre un descenso de la
resistencia perifrica total, lo que genera una cada de la presin diastlica. Por lo tanto,
se produce un descenso de la presin arterial media, que se puede entender mejor
revisando las siguientes ecuaciones y el esquema adjunto:
PAM = GC RPT + Paurcula derecha
PAM = (Psistlica + 2Pdiastlica) / 3
86
Stefano Biancardi
Hay dos formas en las que se monitoriza la presin en los pacientes. Una es por la
presin arterial media y la otra es por la presin diferencial. Por lo general, si todo lo
dems sigue igual, cuando la frecuencia cardiaca disminuye, la presin diferencial
tiende a aumentar porque baja la presin diastlica. Sin embargo, en la condicin
anterior, si bien baja la frecuencia cardiaca, tambin baja, y mucho ms, la presin
sistlica debido a que el volumen expulsivo est disminuido, de manera que el reflejo
barorreceptor frente a un aumento de la presin arterial desencadena una disminucin de la
presin diferencial.
Ahora, si se produce una disminucin de la presin arterial media se observarn
los efectos contrarios a los antes descritos, con la diferencia de que este sistema tiene
mucha menor posibilidad de modificar una baja de presin que un alza, ya que el
rango de accin es menor.
Los barorreceptores descargan potenciales de accin a menor frecuencia, lo que
produce una inhibicin del CCI y una estimulacin del CVM, de manera que se produce
una disminucin del tono parasimptico y un aumento del tono simptico.
La disminucin del tono parasimptico tiene el efecto inverso al anterior, es decir,
genera un aumento de la frecuencia cardiaca, lo que se traduce en una aumento de la
presin diastlica y del gasto cardiaco.
Por su parte, el aumento del tono simptico genera los 4 efectos anteriores, pero a
la inversa. Primero, se produce un aumento de la frecuencia cardiaca por su accin sobre
receptores 1 en el miocardio especfico, lo que significa una aumento de la presin
diastlica y del gasto cardiaco. Segundo, se desencadena un aumento del inotropismo a
nivel del miocardio contrctil, lo que significa un mayor volumen expulsivo y, por lo
tanto, un aumento del gasto cardiaco y de la presin sistlica. Tercero, se genera una
disminucin de la distensibilidad venosa por su accin sobre receptores 1 en el
msculo liso venoso, lo que se traduce en un aumento de la presin venosa, que provoca
un mayor retorno venoso y, por ende, un incremento del volumen diastlico final, por lo
que hay mayor precarga y volumen expulsivo, producindose un alza del gasto cardiaco
y de la presin sistlica. Cuarto, aumenta el tono arteriolar por su accin con mayor
afinidad sobre los receptores 1 que por los receptores 2, de manera que aumenta la
resistencia perifrica total y, por lo tanto, se genera un aumento de la presin diastlica.
Finalmente, si unimos todos los efectos producidos por la disminucin del tono
parasimptico y el aumento del tono simptico obtendremos un aumento de la
frecuencia cardiaca y del volumen expulsivo, lo que se traduce en una mayor presin
diastlica y en un mayor gasto cardiaco y presin sistlica; aumenta el retorno venoso,
por lo que hay una mayor presin en la aurcula derecha; y ocurre un aumento de la
resistencia perifrica total, por lo que hay un aumento de la presin diastlica. Por lo
tanto, se produce un aumento de la presin arterial media que se puede entender mejor
revisando las siguientes ecuaciones y el esquema de la siguiente pgina:
PAM = GC RPT + Paurcula derecha
PAM = (Psistlica + 2Pdiastlica) / 3
Stefano Biancardi
87
Ahora bien, se aclarar de mejor forma lo que ocurre con la presin sistlica en la
regulacin de la presin arterial media en ambas situaciones:
Aumento de la presin arterial media: Se produce un aumento del tono
parasimptico y una disminucin del tono simptico. El aumento del tono
parasimptico produce una disminucin de la frecuencia cardiaca, lo que
concluye en una disminucin de la presin diastlica y, por ende, en una menor
postcarga, lo que en un caso normal tendera a aumentar el volumen expulsivo y,
por consiguiente, a elevar la presin sistlica. Sin embargo, la disminucin del
tono simptico genera una disminucin del inotropismo que desencadena una
cada del volumen expulsivo. Por otro lado, la disminucin del tono simptico
tambin produce una disminucin del volumen diastlico final y, por ende, una
menor precarga, lo que tambin se traduce en un menor volumen expulsivo. Por
lo tanto, como disminuye el inotropismo, la precarga y levemente la postcarga,
se produce un efecto neto de disminucin del volumen expulsivo, de manera que
hay un gran descenso de la presin sistlica. Finalmente, esto conlleva a una
disminucin de la presin arterial media y de la presin diferencial.
Disminucin de la presin arterial media: Se produce una disminucin del tono
parasimptico y un aumento del tono simptico. La disminucin del tono
parasimptico produce un aumento de la frecuencia cardiaca, lo que concluye en
un aumento de la presin diastlica y, por ende, en una mayor postcarga, lo que
en un caso normal tendera a disminuir el volumen expulsivo y, por consiguiente,
a bajar la presin sistlica. Sin embargo, el aumento del tono simptico genera
un aumento del inotropismo que desencadena un mayor volumen expulsivo. Por
otro lado, el aumento del tono simptico tambin produce un aumento del volumen
diastlico final y, por ende, una mayor precarga, lo que tambin se traduce en un
aumento del volumen expulsivo. Por lo tanto, como aumenta el inotropismo, la
precarga y levemente la postcarga, se produce un efecto neto de aumento del
volumen expulsivo, de manera que hay un gran aumento de la presin sistlica.
Finalmente, esto conlleva a un aumento de la presin arterial media y de la
presin diferencial.
Stefano Biancardi
88
2) Quimiorreceptores
Los quimiorreceptores son los otros tipos de receptores que participan en la
regulacin de la presin arterial. Se ubican en un lugar distinto pero muy cercano a los
barorreceptores; en la aorta se ubican a nivel del cuerpos articos y en las cartidas se
ubican a nivel del cuerpo carotdeo.
Los cuerpos carotdeo y articos son estructuras extravasculares que se ubican
en la parte ms proximal de la pared de los vasos. Son los rganos ms vascularizados
del organismo debido a que se encargan de sensar los componentes de la sangre.
Como se dijo anteriormente, las vas aferentes de los quimiorreceptores son las
mismas que las de los barorreceptores, es decir, los nervios glosofarngeo y vago.
La funcin de los quimiorreceptores es responder frente a cambios qumicos en la
composicin de la sangre de las arterias, de manera que responden frente a cambios de:
PO2.
pH, que vara dependiendo de la PCO2. Esta relacin entre pH y PCO2 es
inversa, es decir, cuando aumenta la PCO2 disminuye el pH.
Los quimiorreceptores articos responden solo a variaciones de la PO2, en
cambio los quimiorreceptores carotdeos responden a variaciones de la PO2 y del pH.
De esta forma podemos decir que el estmulo ms eficaz para activar el reflejo
quimiorreceptor es el cambio de la PO2.
En el grfico de abajo se puede apreciar que a medida que disminuye la PO2
aumenta la descarga de los quimiorreceptores, pero tambin se observa que la
frecuencia de descarga es mxima cuando la PO2 cae entre 50 y 60 mmHg. Por otro
lado, se puede notar que la frecuencia de descarga de los quimiorreceptores carotdeos
es mayor mientras ms disminuido est el pH en la sangre arterial, lo que es
consecuencia de un aumento de la PCO2. Entonces, frente a una misma PO2, mientras
ms bajo est el pH los quimiorreceptores carotdeos presentan una mayor frecuencia de
descarga y viceversa.
Por otro lado, los quimiorreceptores responden a cambios en el flujo sanguneo,
por lo que la frecuencia de descarga aumenta a medida que disminuye el flujo.
Stefano Biancardi
89
Reflejo quimiorreceptor
Cuando existe una situacin en que la presin arterial media est disminuida, los
quimiorreceptores reciben un flujo menor debido a que el flujo es directamente
proporcional a la diferencia entre las presiones arterial y venosa. Esta disminucin del
flujo es detectada como un descenso de la PO2 y del pH porque efectivamente est
recibiendo menos O2 de lo normal, por lo que se producir un aumento de la frecuencia
de descarga de los quimiorreceptores. Por lo tanto, los quimiorreceptores, a diferencia
de los barorreceptores, solamente responden frente a bajas de la presin arterial, en un
rango de presin arterial media de entre 40 mmHg y 100 mmHg. De esta forma, la
mxima frecuencia de descarga se alcanza a los 40 mmHg y la mnima se alcanza a los
100 mmHg o ms, momento en que la frecuencia es baja y estable.
Entonces, el aumento de frecuencia de descarga gatillado por la disminucin de la
presin arterial se traduce en una estimulacin del CVM y del centro respiratorio (CR).
La estimulacin del CR produce un aumento de la ventilacin alveolar gracias a que
promueve el aumento de la frecuencia y amplitud respiratoria, es decir, la ventilacin
alveolar aumenta porque se inspira ms aire y ms rpido. Adems, el aumento de la
ventilacin alveolar inhibe al CCI.
Ahora, la estimulacin del CVM produce un aumento del tono simptico que se
traduce en un aumento generalizado de la resistencia perifrica total, excepto en vasos
cerebrales, pulmonares y coronarios, que produce un alza de la presin diastlica; y en
un mayor retorno venoso e inotropismo, lo que significa un mayor volumen expulsivo y
gasto cardiaco, de manera que aumenta la presin sistlica. Debido a esto, el reflejo
quimiorreceptor produce un aumento de la presin arterial media.
3) Reflejo de isquemia cerebral
El reflejo de isquemia cerebral es mediado por quimiorreceptores ubicados a nivel
del sistema nervioso central.
Recordemos que la presin arterial media en la cabeza es un poco menor, de
alrededor de 70 mmHg. Por lo tanto, al igual que el reflejo quimiorreceptor, el reflejo de
isquemia cerebral solo responde frente a bajas de la presin arterial media. Adems,
este reflejo se activa con cualquier cosa que haga que el cerebro reciba menos flujo del
necesario:
Cada de la presin arterial media a un rango entre 15 mmHg y 50 mmHg, lo
que produce una disminucin del flujo a nivel cerebral que es interpretado por los
quimiorreceptores como una menor PO2, lo que desencadena un aumento de la
frecuencia de descarga.
Aumento de la presin intracraneana, que comprimir a los vasos cerebrales.
Debido a esto, habr una cada del flujo a nivel cerebral y por lo tanto se detecta
como un descenso de la PO2, de manera que los quimiorreceptores aumentan su
frecuencia de descarga.
De esta forma, como habamos visto anteriormente, el aumento de la frecuencia de
descarga de los quimiorreceptores lleva a la activacin del CVM e inhibicin del CCI, lo
que significa una disminucin del tono parasimptico y un aumento del tono simptico,
Stefano Biancardi
90
con el principal efecto de aumento de la resistencia perifrica total, excepto en los vasos
cerebrales y coronarios debido a que los territorios de irrigacin de esos vasos requieren un
alto flujo.
4) Regulacin de la volemia
La volemia puede ser regulada por diversos factores:
- Receptores auriculares
Son receptores que se ubican en la aurcula derecha. Se activan cuando aumenta la
distensin de la pared, es decir, son tensorreceptores. A medida que aumenta la
tensin de la pared auricular, principalmente debido a un aumento del retorno venoso o
de la volemia, tambin aumenta la frecuencia de descarga de estos receptores.
Estos tensorreceptores se comunican con el hipotlamo e hipfisis a travs del
nervio vago, de manera que el vago informa en los centros superiores lo que est
ocurriendo con la volemia. Si disminuye la volemia habr un cambio conductual que nos
estimular a beber agua, pero adems los tensorreceptores tendrn menor frecuencia
de descarga, lo que se traduce en un estmulo en el hipotlamo e hipfisis para aumentar
la secrecin de ADH y con esto disminuir la excrecin renal de agua. De esta forma, la
volemia aumenta y con ella tambin hay un alza de la presin arterial.
Por otro lado, el aumento de la distensin auricular inhibe al sistema simptico,
de manera que al haber una disminucin de la volemia se estimula la actividad
simptica renal, lo que tiene como consecuencia el aumento de la actividad del sistema
renina-angiotensina-aldosterona. De esta forma, hay mayor secrecin de aldosterona y,
por ende, mayor retencin de sodio y agua, lo que claramente significa un aumento de la
volemia y de la presin arterial.
- Atriopeptinas u hormonas natriurticas
Se secretan en la aurcula cuando hay un mayor retorno venoso y, por ende,
cuando aumenta la distensin auricular. Tienen varios efectos a nivel renal, donde
inhiben a la renina y, por ende, disminuyen la secrecin de aldosterona, lo que se
traduce en una disminucin de la volemia y del retorno venoso. A nivel de arteriolas
producen vasodilatacin, con lo que disminuye la resistencia perifrica total y la
presin arterial. A nivel de la corteza suprarrenal inhiben la secrecin de aldosterona.
Stefano Biancardi
91
Finalmente, a nivel del encfalo producen disminucin de la secrecin de ACTH y de la
ingesta de agua y sal.
Intercambio transcapilar
Otra forma de regular la volemia es regulando el intercambio transcapilar. Cuando
hay un alza de la presin arterial media o una disminucin de la resistencia perifrica
total, se produce un aumento de la presin hidrosttica en los capilares, lo que
promueve la filtracin por sobre la reabsorcin y, por ende, se genera una disminucin
de la volemia. Inversamente, cuando disminuye la presin arterial media o amenta la
resistencia perifrica total se produce una menor presin hidrosttica en los capilares,
lo que favorece la reabsorcin por sobre la filtracin, de manera que aumenta la
volemia.
De esta forma, en el siguiente esquema podemos agrupar los diversos factores que
influyen en la regulacin de la presin arterial:
Centros nerviosos superiores
Como se ha esbozado anteriormente, a los centros
reguladores cardiovasculares llegan aferencias desde el
hipotlamo, tlamo, centros respiratorios y otros
centros superiores. La comunicacin con los centros
respiratorios no es rara ya que la actividad de regulacin
de la presin arterial est relacionada con la ventilacin y
ejercicio, as que no es extrao que se comuniquen.
Incluso con el aumento de la caja torcica ya estamos
modificando el volumen del ventrculo.
92
Stefano Biancardi
CLASE 10: REGULACIN DE LA
CIRCULACIN REGIONAL
Para hacer un pequeo resumen de la clase anterior, el control del tono vascular se
da de dos formas:
Control local: Se adapta a los requerimientos de los tejidos.
Control general: Acta sobre la musculatura lisa vascular, principalmente por
medio del tono simptico adrenrgico.
En algn momento estos dos factores entran en conflicto, generando lo que se ha
visto en regulacin cardiovascular y de la presin arterial.
Esta clase trata de la circulacin cerebral y coronaria, de las cuales anteriormente
solo se ha mencionado que ante alzas y bajas de la presin arterial media es necesario
mantener estos dos tejidos con un flujo constante.
El flujo de un rgano depende de varios factores expresados en la siguiente
ecuacin:
Q = (PAM Paurcula derecha) / Rrgano
Como se explic en clases anteriores,
la resistencia arteriolar se manipula a travs
de mecanismos locales, relacionados con el
metabolismo del tejido, y mecanismos
generales, que contribuyen a la regulacin
global de la presin arterial media.
La regulacin de la presin arterial
en distintos territorios, mediante los cambios
de resistencia perifrica, usa estos
mecanismos con distinta intensidad. En el
caso de la circulacin renal y de la piel, la
mayor parte de la resistencia es controlada
por el sistema nervioso simptico y
minoritariamente controlada por los
mecanismos locales. Por el contrario, el
cerebro y corazn tienen poco efecto
simptico y predomina el control local. Por
su parte, el resto de las vsceras y msculo
esqueltico tiene compartido el control
simptico y local.
Stefano Biancardi
93
1) Circulacin cerebral
El tejido cerebral tiene un alto metabolismo y obtiene energa mediante la
oxidacin de la glucosa, sin embargo, no tiene reservas ni de oxgeno ni de glucosa, por
lo que requiere un flujo continuo que supla estas necesidades, dado que:
Tiene un alto consumo de O2, de 3,3 ml/min cada 100g de tejido.
La concentracin de O2 en las arterias es de 20 ml cada 100 ml de sangre, y la
mayor parte est unido a hemoglobina.
La concentracin de O2 en las venas es de 13,8 ml cada 100 ml de sangre.
La diferencia de concentracin arteriovenosa es de 6,2 ml por cada 100 ml de
sangre.
Gracias a los datos anteriores podemos obtener el flujo que necesita el cerebro para
funcionar:
Qcerebral = Consumo O2 / ([O2]arterial [O2]venosa)
Qcerebral = 3,3 ml/100g/min / 6,2 ml/100ml = 3,3 / 0,062 = 54 ml/min/100g
Por lo tanto, el cerebro necesita un flujo muy alto, correspondiente a 1/5 del gasto
cardiaco. Debido a esto, el cerebro debe tener un flujo constante para mantener su
ptimo funcionamiento.
El consumo de O2 por el cerebro es estable en el tiempo, pero a nivel local, es
decir, en cada zona del cerebro el consumo vara dependiendo de la actividad que el
individuo est realizando. Por lo tanto, el flujo se distribuye transitoriamente para
satisfacer estos cambios locales.
Por otro lado, en ciertas condiciones el consumo global de O2 cambia, como en la
anestesia general, que disminuye a la mitad, o en episodios convulsivos, donde se
duplica.
94
Stefano Biancardi
Flujo en la red vascular cerebral
Como se dijo anteriormente, el cerebro requiere un flujo global constante, de
manera que se obtiene porque, en general, la diferencia de presin arteriovenosa es
constante debido a que la presin arterial media y la presin de la aurcula derecha tambin
lo son, y porque no se requiere modificar la resistencia local. Por lo tanto:
Qcerebral[cte] = P[cte] / Rcerebral[cte]
El cerebro se protege ante las variaciones de presin gracias a que es capaz de
independizarse en un rango amplio, mediante mecanismos metablicos y de
regulacin miognica del tono arteriolar. Cada vez que se eleva la presin arterial
media el flujo cerebral no se modifica, lo que trae efectos en la circulacin general. Un
individuo hipertenso tiene un flujo cerebral constante aumentando su resistencia
arteriolar (contraccin), entonces el cerebro se defiende a expensas de contribuir a un
aumento mayor de la resistencia perifrica, afectando al corazn y el resto de los vasos
de la circulacin.
Autorregulacin del flujo cerebral
El cerebro presenta 2 tipos de autorregulacin del flujo local, mediante mecanismos
metablicos y mecanismo miognicos.
A) Autorregulacin metablica
En el cerebro es muy importante la presin parcial de CO2 (PCO2) para
modificar el flujo sanguneo. La PCO2 arterial es de 40 mmHg y eso implica tener un
flujo del orden 50-60 ml/min/100g tejido.
Si aumenta la PCO2, se obtiene un
flujo cada vez mayor que, en teora, puede
duplicarse. A la inversa, si la sangre tiene una
PCO2 baja, el flujo disminuye. Por otro lado,
la PO2 tiene una relacin inversa con el
flujo.
Si se comparan los cambios
producidos por las variaciones de presin
parcial, los cambios en la PO2, en un rango
bastante amplio, provocan cambios no tan
importantes en la resistencia y, por ende, en
el flujo. Sin embargo, en funcin del PCO2
hay una modificacin importante de la
resistencia y, por lo tanto, del flujo.
Stefano Biancardi
95
Los efectos sobre el msculo liso vascular de
la PCO2 y PO2 son indirectos y ocurren mediante
cambios de pH. En la medida que aumenta la
actividad metablica, sube la PCO2 y, por lo tanto,
disminuye el pH. La disminucin del pH significa
que aument la concentracin extracelular de
protones, los cuales estimulan canales de K+ en el
msculo liso, de manera que se produce una
polarizacin de la clula muscular lisa. Esta
disminucin del potencial de membrana genera una
inhibicin de los canales de Ca+2, lo que se traduce
una menor concentracin intracelular de Ca+2 y, por
ende, en una vasodilatacin que disminuye la resistencia y aumenta el flujo.
Por otro lado, dentro del tejido cerebral se
produce xido ntrico (NO), tambin frente a una
disminucin del pH extracelular, es decir, frente a
un aumento de la PCO2. Esto podra estar mediado
por clulas de la gla o por neuronas, aunque no est
del todo claro. Entonces, el xido ntrico, por medio
de GMPc, activa canales de K+, generando el mismo
efecto anterior, es decir, una vasodilatacin con la
consecuente cada de la resistencia y el aumento del
flujo. Esto ocurre en los animales adultos.
En animales recin nacidos los protones
activan a la ciclooxigenasa endotelial y se
producen prostaglandinas, las que, a travs de
AMPc, activan los canales de K+.
Finalmente, si disminuye la PO2 se produce
adenosina localmente como producto de la
degradacin de ATP. Como se explic en la clase de regulacin cardiovascular, la
adenosina produce una vasodilatacin y, por ende, un aumento del flujo. En un tejido
donde la PO2 est disminuida, la energa se obtiene de la gluclisis, aumenta la
concentracin de protones lo que acarrea las consecuencias anteriormente mencionadas.
Adems las clulas del parnquima producen NO.
De esta forma se puede entender que, cuando ocurre un aumento sostenido de la
presin arterial media, se producir una disminucin de la PCO2 en el tejido cerebral
debido a que inicialmente habr un aumento del flujo que retirar el CO2. Para
compensar, el cerebro sensa una menor PCO2 debido a que hay un aumento del pH, lo
que se traducir en una inhibicin de los canales de K+ porque se produce menos xido
ntrico y prostaglandinas, de manera que la clula se despolariza, activa canales de Ca+2
y produce una vasoconstriccin que aumenta la resistencia y disminuye el flujo. De esta
forma se logra mantener el flujo constante.
Esto es til porque un aumento de la presin arterial media es necesario realizarlo
por distintas razones. Por lo tanto, la compensacin que realiza la autorregulacin
metablica cerebral contribuye al aumento de la resistencia perifrica total haciendo
que no fluya ms sangre de la necesaria hacia el cerebro.
Stefano Biancardi
96
B) Autorregulacin miognica
Si sube la presin luminal, aumenta el radio y cae la resistencia, lo que provoca
un aumento del flujo. Posteriormente acta el control miognico, en el cual se produce
una vasoconstriccin para contrarrestar la cada de la resistencia e, incluso, la
aumenta. Entonces, la funcin de la autorregulacin miognica es mantener el flujo
constante frente a cambios transitorios de la presin arterial media.
Lo que ocurre en este caso es lo mismo que se estudi sobre el control miognico en
la clase de regulacin vascular. El aumento de la presin promueve la apertura de
canales despolarizantes, principalmente de Na+, y el cierre de canales
hiperpolarizantes, principalmente de K+. Esto genera una despolarizacin que estimula
la apertura de canales de Ca+2 tipo L en la clula muscular, los cuales permiten el
ingreso de Ca+2 a la clula y, por ende, promueven la contraccin muscular, lo que
tiende a reducir el dimetro arteriolar. Por lo tanto, ante un alza de presin el msculo
liso reacciona contrayndose ms, mientras a una baja de presin el msculo liso
responde contrayndose menos.
En el siguiente grfico se puede observar que sobre 60 mmHg de presin arterial
media, el flujo se mantiene constante por aumento progresivo del tono arteriolar. Sin
embargo, cuando la presin desciende bajo los 60 mmHg se produce una disminucin
del flujo ya que a los 60 mmHg la musculatura lisa est 100% relajada, por lo que a
valores menores de presin arterial media no puede disminuir ms la resistencia de las
arteriolas cerebrales.
Para entender mejor los efectos producidos por las autorregulaciones metablica y
miognica se puede analizar el siguiente esquema:
Stefano Biancardi
97
Control neural de la resistencia de la circulacin cerebral
El xido ntrico acta como neurotransmisor liberado desde neuronas hacia las
celulas musculares lisas vasculares, donde produce vasodilatacin.
Las sinapsis serotoninrgicas tambin influye, pero secundariamente, ejerciendo
un efecto vasoconstrictor.
La norepinefrina acta como neurotransmisor y ejerce efectos locales en los
receptores 2, de manera que produce vasodilatacin.
El sistema simptico, como factor general, es capaz de aumentar en menor
medida la resistencia de la circulacin cerebral debido a que slo regula a los
vasos ms superficiales y grandes de la piamadre, mientras que los vasos ms
internos no estn sometidos a estos efectos.
Factores mecnicos que modifican el flujo de la circulacin cerebral
El cerebro est dentro de la duramadre, y de una caja craneana inextensible que le
proporciona proteccin mecnica. Por lo tanto, como el volumen total no puede cambiar, si
algn compartimiento aumenta de volumen eso implica que otro deba ceder el espacio.
Dentro del cerebro, lo ms compresible es el sistema venoso; por lo tanto, si
aumenta la presin endocraneana por un edema o un tumor, se producir una
compresin venosa que provocar un aumento de la presin capilar, lo que favorecer
la filtracin. Esto significa que los tejidos acumularn ms agua, lo que produce un
mayor aumento de la presin endocraneana, lo que finalmente disminuye el retorno
venoso y, por ende, reduce el flujo cerebral
2) Circulacin coronaria
La circulacin coronaria obtiene la mayor parte de su energa del metabolismo
aerbico. Sin embargo, su eficiencia es de un 3% a un 12%, por lo que un 88% a 97%
de la energa que produce se transforma en calor. Por su parte, el requerimiento de O2
es variable y depender de cunta tensin desarrolle el miocardio y del tiempo sistlico,
por lo tanto, el requerimiento energtico cambia de acuerdo a la actividad que realice
el corazn. En reposo, 1/3 de la energa la obtiene de los cidos grasos, 1/3 del lactato y
1/3 de la glucosa. Sin embargo, en ejercicio ms del 50% de la energa la obtiene a
partir del lactato.
En el corazn, tal como se explic en la circulacin cerebral, existen los mismos
elementos:
Tiene un alto consumo de O2, de 30 ml/min.
La concentracin de O2 en las arterias es de 20 ml cada 100 ml de sangre.
La concentracin de O2 en las venas es de 5 ml cada 100 ml de sangre.
La diferencia de concentracin arteriovenosa es de 15 ml por cada 100 ml de
sangre.
De esta forma, podemos decir que el flujo coronario es altsimo, de unos 200
ml/min, correspondientes a casi el 50% del gasto cardiaco.
98
Stefano Biancardi
La variable que ms modifica el aporte de O2 al corazn, a diferencia del
cerebro, es el flujo. El flujo coronario se puede expresar de la siguiente forma:
Qcoronario = (Parterial Pvenosa) / Rcoronaria
De los 3 factores que influencian el flujo coronario, el nico que se puede modificar
para regular el flujo es la resistencia.
Regulacin de la resistencia coronaria
La resistencia coronaria est influenciada por 3 factores: metablicos, simpticos y
parasimpticos.
A) Regulacin metablica de la resistencia coronaria
El aporte de O2 debe ser equivalente a lo que consume. Si esto no ocurre y la PO2
local cambia, se modifica el gasto de ATP, con la mayor o menor produccin de
adenosina. Por ejemplo, si disminuye la PO2 se producir un aumento de la produccin
de adenosina, lo que conlleva a una vasodilatacin que aumentar el flujo para
promover mayor llegada de O2 al corazn.
B) Regulacin simptica de la resistencia coronaria
En el grfico adjunto se puede
observar que la norepinefrina disminuye el
flujo coronario medio. Sin embargo, la
presin es constante, lo que significa que la
noradrenalina produce vasoconstriccin y,
por lo tanto, aumenta la resistencia
coronaria y disminuye el flujo. Asimismo,
esta reduccin del flujo trae como
consecuencia la disminucin de la PO2, de
manera que se producir ms adenosina, lo
que provoca una vasodilatacin que eleva el
flujo incluso ms all de su valor anterior.
Entonces, por un lado la norepinefrina acta
directamente contrayendo el msculo liso y, por otro, aumenta el metabolismo, la
frecuencia cardaca y el inotropismo del msculo cardaco, finalmente el flujo crece,
llegando a un valor superior al inicial.
El efecto de la adenosina dependiente del metabolismo, en las arterias coronarias,
es ms enrgico que el efecto vasoconstrictor de la norepinefrina en el msculo liso
arteriolar principalmente porque la densidad de receptores y de inervacin adrenrgica
es menor que en otros vasos de la circulacin sistmica.
Por su parte, la epinefrina produce vasoconstriccin y un aumento de la
frecuencia cardiaca, pero cuando se encuentra en baja concentracin, por medio de
receptores 1, produce vasodilatacin. Como aumenta el consumo de O2, favorece
indirectamente la relajacin de las arteriolas.
Stefano Biancardi
99
Regulacin parasimptica de la resistencia coronaria
El parasimptico libera acetilcolina, y esta acta sobre el endotelio induciendolo
a producir xido ntrico, el cual tiene un efecto vasodilatador. Sin embargo, el
parasimptico inerva pobremente a los vasos de la circulacin coronaria. Su principal
efecto es disminuir la frecuencia cardiaca, de manera que hay un menor consumo de O2
en el corazn. Esto, por menor produccin de adenosina produce una vasoconstriccin
que reduce el flujo coronario.
Por todo lo anterior podemos decir que el efecto metablico predomina mucho ms
que los otros efectos alternativos.
Factores mecnicos que modifican la resistencia coronaria
Tambin podemos encontrar factores mecnicos que modificarn la presin externa
de las arteriolas, de manera que indirectamente regulan la resistencia coronaria.
Durante la contraccin isovolumtrica, el flujo coronario desciende a cero por la
compresin de los vasos en el miocardio. Se produce una contraccin sin flujo porque la
presin externa es mayor, de manera que hay una compresin intrnseca de los vasos
que impide el flujo. Luego, cuando el ventrculo expulsa la sangre, la presin interna en
las coronarias aumenta, por lo que se recupera el flujo. Al final de la sstole ventricular
el flujo tiende a disminuir porque comienza a bajar la
presin artica y la presin externa se mantiene
aumentada.
Ahora, al comienzo de la relajacin
isovolumtrica, hay un aumento brusco del flujo
porque durante la contraccin recibi menos flujo que
el que necesitaba para el trabajo que estaba realizando.
Entonces, ocurre una hiperemia reactiva porque
disminuy la PO2 y aument la adenosina, lo que se
traduce en una vasodilatacin que genera un mayor
flujo que el normal. Luego, el flujo disminuye durante
Stefano Biancardi
100
la distole, porque los mediadores locales se diluyen debido a que se recuper el O2 que
se necesitaba y porque la presin en la aorta disminuye, de manera que la diferencia de
presiones es menor.
Es importante mencionar que la perfusin (llegada de oxgeno y nutrientes a travs
de la sangre) del ventrculo izquierdo ocurre slo durante la distole, en cambio en el
ventrculo derecho la perfusin ocurre en ambos periodos porque las presiones a las
cuales llega la sangre en la cavidad son 1/6 menor. Esto es importante para darnos cuenta
que el flujo coronario no es estable, sino que es muy variable.
Los vasos que irrigan el miocardio vienen desde el pericardio hacia el interior,
por lo que se comprimen durante la sstole y permiten un mayor flujo durante la
distole. Las zonas donde las presiones externas son mayores son las que estn ms
hacia el interior, por lo tanto la zona que menos flujo recibe durante la sstole es la
parte que est hacia la cavidad. Por otro lado, durante la distole hay una gran
vasodilatacin en la parte interna.
Entonces, los vasos internos tienen un flujo intermitente y los vasos externos
reciben flujo durante la sstole y la distole.
You might also like
- Sindrome de InmovilizacionDocument16 pagesSindrome de Inmovilizacionjorge96905No ratings yet
- Fisiopatolog A de La Insuficiencia Cardiaca R. DomenechDocument39 pagesFisiopatolog A de La Insuficiencia Cardiaca R. Domenechjorge96905No ratings yet
- TMT InfantilDocument64 pagesTMT Infantiljorge96905No ratings yet
- Kanji Al Completo PDFDocument298 pagesKanji Al Completo PDFKaty GabrielNo ratings yet
- Fichas Anatomia Ii-3Document5 pagesFichas Anatomia Ii-3Laia Claret FitóNo ratings yet
- El CorazonDocument8 pagesEl CorazonEVELYN LÓPEZ BRAVONo ratings yet
- TipeoDocument32 pagesTipeoMartin QuezadaNo ratings yet
- Resumen Sistema CardiovascularDocument42 pagesResumen Sistema CardiovascularCamila DazaNo ratings yet
- Examen Fisico Aparato CardiovascularDocument4 pagesExamen Fisico Aparato CardiovascularAmanda silvaNo ratings yet
- Para BB PPT Cardio Casos Enam Práctica 1 2023-I para Alumnos XiDocument29 pagesPara BB PPT Cardio Casos Enam Práctica 1 2023-I para Alumnos XiAtenas LibaoNo ratings yet
- 3° Año - Biología - Cuadernillo 2024Document74 pages3° Año - Biología - Cuadernillo 2024Papeles Río ColoradoNo ratings yet
- Teste3 Ciencias6Document6 pagesTeste3 Ciencias6Claudia MartinsNo ratings yet
- Estructura y Funcion Del CorazonDocument3 pagesEstructura y Funcion Del Corazongustron2771% (7)
- Monografia - ANATOMIADocument39 pagesMonografia - ANATOMIAHylari Zisary Segura BalbinNo ratings yet
- Semiologia Del AncianoDocument23 pagesSemiologia Del AncianoMarco Quispe Del CastilloNo ratings yet
- PULSODocument17 pagesPULSOBryan Solorzano Jurado100% (1)
- Válvulas y Tonos Cardíacos Cardiopatías Valvulares y CongénitasDocument24 pagesVálvulas y Tonos Cardíacos Cardiopatías Valvulares y CongénitasCamila Pumacayo Paredes100% (1)
- Actividad cardiaca-RESUMENDocument12 pagesActividad cardiaca-RESUMENRuth BucknallNo ratings yet
- Sistema Circulatorio HumanoDocument12 pagesSistema Circulatorio HumanoMaria Eugenia TorresNo ratings yet
- Ciclo CardíacoDocument19 pagesCiclo CardíacoAna KarenNo ratings yet
- PDF EnfermeriaDocument27 pagesPDF Enfermerialeslie hernandez80% (5)
- ElectrocardiogramaDocument13 pagesElectrocardiogramaBruno BarcenasNo ratings yet
- Cambios Fisiológicos Del EnvejecimientoDocument48 pagesCambios Fisiológicos Del Envejecimientomalebranche18No ratings yet
- Preguntas de Fisiologia Pulmonar, Cardiovascular y NeuromuscularDocument28 pagesPreguntas de Fisiologia Pulmonar, Cardiovascular y NeuromuscularGerald Meza santiagoNo ratings yet
- Proyecto BiofisicaDocument76 pagesProyecto BiofisicaGenesis Rivas100% (1)
- ElectrocardiogramaDocument20 pagesElectrocardiogramaanriodonNo ratings yet
- Semiología CardiovascularDocument22 pagesSemiología Cardiovascularevelyn pumaoviedoNo ratings yet
- Solo FinalesDocument12 pagesSolo FinalesJuan Pablo IngrassiaNo ratings yet
- Clase 7 Pan en Enfermedad Cv1Document31 pagesClase 7 Pan en Enfermedad Cv1Cris LiftsNo ratings yet
- Mecanica Cardiaca PDFDocument59 pagesMecanica Cardiaca PDFmeli murNo ratings yet
- Manejo Hemodinámico Del Shock Séptico en El Área de CríticosDocument15 pagesManejo Hemodinámico Del Shock Séptico en El Área de CríticosAndresPimentelAlvarezNo ratings yet
- Examen Cardiovascular + DibujosaaDocument17 pagesExamen Cardiovascular + DibujosaaALEJANDRO COUTIÑO VALDOVINOSNo ratings yet
- Tema 13Document21 pagesTema 13jesusNo ratings yet
- Temperatura y Respiración - Signos VitalesDocument14 pagesTemperatura y Respiración - Signos VitalesJORGE LUIS FERNANDEZ CUBASNo ratings yet