Professional Documents
Culture Documents
Osteoporosis causas síntomas tratamiento
Uploaded by
Angelica BautistaOriginal Title
Copyright
Available Formats
Share this document
Did you find this document useful?
Is this content inappropriate?
Report this DocumentCopyright:
Available Formats
Osteoporosis causas síntomas tratamiento
Uploaded by
Angelica BautistaCopyright:
Available Formats
Osteoporosis: Es una enfermedad en la que el hueso se vuelve ms poroso aumentando el nmero
de las cavidades o celdillas que existen en su interior. De esta manera los huesos del esqueleto se hacen ms
frgiles, resisten peor los golpes y se rompen (fracturan) con mayor facilidad.
LO QUE DEBES SABER...
Consiste en la prdida de masa sea por parte del hueso y afecta ms a las mujeres,
sobre todo a partir de los 60 aos.
Suele ser asintomtica hasta que se produce la fractura (la de cadera o de Colles son las
ms frecuentes).
Evitar el sedentarismo, llevar una dieta equilibrada con un buen aporte de calcio, limitar el
tabaco y el alcohol, y evitar las cadas son factores preventivos bsicos.
Qu es? La osteoporosis es una enfermedad definida por la prdida de masa sea por
parte del hueso en relacin a los valores normales para una determinada edad, sexo y
raza.
Se relaciona con un aumento de sufrir fracturas seas y aplastamientos vertebrales con mnimos
traumatismos o con movimientos fsicos habituales.
La prevalencia de osteoporosis en Espaa entre la poblacin femenina es del 24% en la mujeres
entre 60 y 69 aos y del 40% en mujeres entre los 70-80 aos.
La OMS la clasifica para mujeres posmenopusicas en base a los valores obtenidos en
la Densitometra sea (DEXA):
Osteoporosis: T-score 2,5 DE
Osteopenia: T-score 1 a 2,5 DE
Normalidad: T-score superiores a 1 DE
Se clasifica en dos grandes grupos:
Osteoporosis primaria: es la forma ms comn, existen:
Osteoporosis postmenopusica: mujeres entre 50-70 aos con aplastamientos vertebrales o fracturas
Colles (mueca)
Osteoporosis senil: en ambos sexos, aunque algo mayor en varones a partir de los 70 aos. Aumento
del riesgo de fracturas de cadera y vertebras
Idioptica: en hombres y mujeres jvenes
Osteoporosis secundaria: Sndrome de Cushing (incluido el tratamiento crnico con glucocorticoides),
hipertiroidismo, hiperparatiroidismo, hipogonadismo, inmovilizacin, administracin crnica de
heparina, anemia, linfomas, hepatopatas, mieloma mltiple y alcoholismo.
Cmo se produce: La osteoporosis se considera una enfermedad en la que se produce una prdida
de masa sea a una velocidad ms elevada en relacin a la normal del envejecimiento. La estructura
del hueso se vuelve en consecuencia ms esponjosa y ms frgil.
En el interior del hueso se desarrollan mltiples procesos que alternan la formacin y la destruccin
en los que intervienen diferentes aspectos: niveles hormonales, ejercicio fsico, dieta y hbitos
txicos. En la osteoporosis predomina la destruccin sea sobre la formacin haciendo a este hueso
"portico", susceptible de fracturas.
Una persona adulta alcanza su pico de masa sea hacia los 35 aos. Es a partir de aqu que empieza
una disminucin lenta de la masa sea que dura toda la vida. Esto implica que un aporte bajo en
calcio en la infancia y la adolescencia ocasione una disminucin de la masa sea y sea factor de
riesgo para desarrollar osteoporosis en la vejez. Las dosis ptimas diaria de calcio varan en funcin
de la edad, as un beb recin nacido hasta los 6 meses de vida, requerir un aporte de calcio de 400
mg /da , un nio de 6-10 aos, entre 800-1200mg, los adolescentes/adultos jvenes, entre 1200-
1500mg, los adultos varones y mujeres entre 25-65 aos, 1000 mg, a partir de los 65 aos, 1500mg y
las embarazadas y durante la lactancia, entre 1200-1500 mg/da.
La osteoporosis posmenopusica se produce por un dficit de estrgenos (hormonas sexuales
femeninas) por parte del ovario. Hasta la menopausia, los estrgenos actan como factor protector
del hueso.
En la osteoporosis senil, existe una alteracin del metabolismo de la Vitamina D y las consecuencias
del propio envejecimiento.
Sintomatologa
Suele ser asintomtica hasta que se produce la fractura. La fractura vertebral se presenta como un
dolor agudo, dorsal o lumbar con incapacidad fsica importante que disminuye progresivamente a las
4 semanas.
Estas fracturas, as como la fractura de cadera o la fractura de Colles (las ms frecuentes) se
presentan ante mnimos traumatismos o en algn caso, como hallazgo radiolgico.
Diagnstico: La sospecha de osteoporosis se hace en diferentes casos: ante una fractura tras un
mnimo traumatismo, por un hallazgo radiolgico o en individuos con alto riesgo de sufrir
osteoporosis.
El diagnstico se realiza con la medicin del contenido seo. La DEXA es el procedimiento ms
utilizado actualmente. No est indicado realizar de manera indiscriminada densitometras a toda mujer
posmenopusica ni a toda persona de edad avanzada.
Los criterios actuales para solicitar una DEXA consisten en la presencia de factores de riesgo para
una osteoporosis, que son:
fracturas antiguas por traumatismos leves a partir de los 45 aos
uso crnico de frmacos favorecedores de destruccin sea
mujeres posmenopusicas que presenten al menos un factor de los siguientes:
historia familiar de osteoporosis, menopausia precoz (antes 45 aos), tabaquismo
(>20 cig/da), bajo peso (IMC<19) y la extirpacin de ambos ovarios antes de la
menopausia fisiolgica
radiologa con sospecha de fractura sea
seguimiento tras iniciar tratamiento
seguimiento del uso crnico de corticoides
hiperparatiroidismo asintomtico
Los parmetros analticos en la osteoporosis primaria son normales. En casos de sospecha de
osteoporosis secundaria se deben determinar valores de vitamina D, funcionamiento heptico y renal,
calcio, fsforo, hormonas tiroideas y VSG, as como orina de 24 h.
Tratamiento: El objetivo del tratamiento es fortalecer el hueso, hacindolo ms resistente y as evitar
fracturas posteriores. Aquellos pacientes con mayor riesgo de osteoporosis son los que ms se
benefician del tratamiento.
Entre las medidas preventivas no farmacolgicas destacan:
evitar el sedentarismo. -evitar alcohol y tabaco
alimentacin equilibrada con aporte adecuado de calcio. -evitar cadas
El calcio de la dieta es el indicado para una correcta formacin sea. En casos de ingestas bajas con
la alimentacin se precisan los suplementos farmacolgicos de calcio.
La Vitamina D se sintetiza a partir de las radiaciones solares que actan sobre la piel. Es esencial
para mantener un equilibrio del calcio en el hueso. Est indicada sobre todo en pacientes ancianos
que no salen a la calle y en latitudes con pocos das de sol. Se administra en forma de medicamento
a unas dosis de 800 UI/da.
La instauracin de tratamiento especfico para la osteoporosis se realizar en funcin del riesgo del
paciente de sufrir una fractura. Este riesgo se observa cuando la DEXA muestra osteoporosis, en
edades muy avanzadas, en antecedentes de fracturas ante mnimos traumatismos, antecedentes
familiares de osteoporosis y en pacientes con riesgo de cadas.
Los frmacos actuales tienen como objetivo frenar la prdida de masa sea e inicialmente aumentar
la misma en cantidades mnimas. Entre ellos se encuentran: los estrgenos, la calcitonina, los
bifosfonatos y los moduladores selectivos de receptores de estrgenos: el raloxifeno
El tratamiento de la fractura vertebral consiste en reposo en cama durante 2-3 semanas, analgsicos
y relajantes musculares, calor local e iniciar la movilizacin lo antes posible. Si no mejora en este
tiempo, puede ser til un cors.
Tumores seos: Son tumores que se originan en el hueso. A diferencia
de las metstasis seas, los tumores primarios del hueso son poco
frecuentes. En general, los tumores seos se clasifican con criterio
histolgico, es decir, atendiendo al tejido del que proceden. Tumores seos
Qu es?
Los tumores del hueso son poco frecuentes. Son ms frecuentes las metstasis seas secundarias a
tumores en otros rganos, principalmente de la mama y la prstata.
Los tumores seos son ms frecuentes en menores de 15 aos y en personas de edad avanzada con
una frecuencia algo mayor en varones.
La clasificacin de los tumores seos es compleja. De forma general, se dividen en tumores
benignos y tumores malignos.
Los tumores benignos estn constituidos por clulas de tejido normal, tienen un crecimiento lento y no
invaden estructuras vecinas.
Los tumores malignos los forman clulas diferentes a las del tejido normal, crecen rpidamente,
invaden estructuras vecinas y pueden reproducirse a distancia dando metstasis.
Entre los tumores seos benignos destacan el osteoma, el condroma, el osteocondroma, el
linfangioma y el hemangioma.
Los tumores malignos ms frecuentes son el mieloma mltiple, el osteosarcoma y el sarcoma de
Ewing.
Cmo se produce
La proliferacin celular anmala y el metabolismo seo aumentado se ha relacionado con mayor
frecuencia en nios en edad crecimiento con tumores seos en fmur y tibia. La radiacin previa
tambin se considera causa de tumores seos, as como la malignizacin de tumores previos
benignos.
Sintomatologa
Los sntomas suelen ser muy inespecficos. El dolor puede no ser muy intenso, incluso si el tumor es
de crecimiento lento, puede faltar. Cuando existe dolor, ste es localizado y aparece tpicamente por
la noche.
En algunos casos se produce aumento de volumen por el crecimiento del tumor o deformacin por la
presencia de una fractura patolgica (fractura secundaria sin traumatismo previo o ante un mnimo
traumatismo) que en algunos casos es el primer sntoma.
Cuando aparecen sntomas como anorexia, prdida de peso, astenia o fiebre, hay que pensar en la
existencia de un tumor maligno.
En general, los diferentes tipos de tumores aparecen ms frecuentemente en franjas de edad
determinadas y en localizaciones tambin determinadas.
Diagnstico
El diagnstico de los tumores seos se basa en la clnica, las pruebas de imagen y las caractersticas
de las clulas.
La radiografa simple es la primera prueba a solicitar. Muestra la localizacin, los lmites, la forma y la
densidad del tumor. Un tumor benigno se muestra bien delimitado con una estructura sea normal.
Un tumor maligno invade y destruye el hueso en el que se ha producido, faltan los contornos
normales, no tiene unos lmites claros e invade el tejido circundante. Puede ser osteoformador
(formador de hueso), dando imgenes radiolgicas caractersticas como "en sol naciente", en "capas
de cebolla" o de "borde peludo" y osteoltico (destructor de hueso).
La RMN es la prueba ms exacta para determinar la extensin del tumor seo. Permite definir con
precisin los bordes del tumor y su extensin. Es de eleccin cuando se sospecha el compromiso de
partes blandas adyacentes.
La tomografa computarizada es til para la evaluacin preoperatoria de los tumores, aportando
informacin sobre el tamao de la masa tumoral, su localizacin y relacin con la musculatura
adyacente.
La biopsia del tumor se realiza con aguja fina (PAAF) o biopsia abierta, segn las caractersticas del
tumor.
En el caso de metstasis seas, el estudio del paciente se dirige a la bsqueda del tumor primario.
Tratamiento
La ciruga es el tratamiento de eleccin en la mayor parte de los tumores, ya sean benignos o
malignos. Algunos tumores benignos que no se operan, requerirn posteriormente controles de
imagen regulares para seguir su evolucin.
En los tumores malignos, el tratamiento se individualiza en funcin de las caractersticas del tumor y
su extensin. La ciruga es el tratamiento de eleccin que se acompaa o no de quimioterapia antes o
despus de la misma.
La radioterapia se usa en caso de compromiso medular por la existencia de metstasis,
posteriormente a la ciruga o como tratamiento paliativo en metstasis seas no tributarias de ciruga
con la finalidad de mejorar el dolor.
Artrosis: La artrosis es una enfermedad que lesiona el cartlago articular
produciendo dolor, rigidez e incapacidad funcional de la articulacin
afectada. Artrosis
LO QUE DEBES SABER...
La edad es el principal factor de riesgo (el 85% de la poblacin anciana sufre artrosis).
El dolor es el sntoma ms frecuente: empeora con la actividad y mejora con el reposo.
El tratamiento es sintomtico: reposo en fase aguda con frmacos como paracetamol. Si
no mejora, se aconseja aadir un frmaco antiinflamatorio no esteroideo (AINE).
Qu es? La artrosis es una enfermedad no inflamatoria que se caracteriza por la degeneracin del
cartlago articular.
Es la segunda causa de incapacidad permanente despus de las enfermedades cardiovasculares.
Su incidencia aumenta con la edad, y a partir de los 50 aos predomina en mujeres.
Aproximadamente el 85% de la poblacin anciana sufre artrosis.
Cmo se produce
Es resultado de alteraciones biomecnicas, metablicas y relacionadas con las caractersticas
celulares del cartlago y del hueso adyacente.
De manera inicial, una agresin, ya sea mecnica, gentica, hormonal o de otro tipo, aumentan la
liberacin de enzimas que empiezan a degradar el cartlago. Posteriormente se intenta reparar con
proliferacin de clulas propias del cartlago pero stas son de una calidad defectuosa. An
existiendo aumento de actividad del cartlago artrsico, prevalece la degradacin del mismo en el que
intervienen otros elementos. El hueso adyacente responde con proliferacin de los bordes de la
articulacin, lesin que ya se puede objetivar en pruebas de imagen como la radiografa.
La artrosis se clasifica en:
primaria: causa desconocida (la ms frecuente)
secundaria: traumatismos, infecciones, enfermedades hereditarias...
Se consideran factores de riesgo para la artrosis: la edad, el sexo femenino, factores mecnicos,
factores constitucionales y factores genticos.
Sintomatologa
El dolor es el principal sntoma de la artrosis. Es un dolor de inicio insidioso y mecnico, que empeora
con la actividad y mejora en reposo. Inicialmente puede mejorar despus de cierta actividad, pero
ms tarde el dolor aumenta cuanto ms se usa la articulacin afecta de artrosis. En casos avanzados,
el dolor puede ser nocturno y en reposo.
La rigidez articular aparece tras horas de inactividad, dura pocos minutos y desaparece con al
movilizacin articular. Tambin pueden referirse crujidos articulares, y con el avance de la
enfermedad, llegar a producir deformidades articulares, inestabilidad articular, movilidad anormal de la
articulacin y/o derrame articular. Consecuentemente se produce una limitacin funcional importante.
Diagnstico
Debe basarse en la sintomatologa, la exploracin fsica y los signos radiolgicos, descartando
previamente otras enfermedades reumticas.
A la exploracin fsica se objetivan: crujidos articulares, dolor local, calor de la articulacin,
deformidad sea, derrame articular yndulos de Heberden y Bouchard, entre los ms frecuentes.
La radiografa es la primera prueba a solicitar de las articulaciones que presenten sntomas o signos
de artrosis. Es importante realizar una radiografa de la articulacin contralateral.
Los signos radiolgicos incluyen el estrechamiento del espacio articular, esclerosis del hueso
subcondral, formacin de osteofitos (prominencias seas) marginales y alteraciones del contorno
seo.
Las pruebas de laboratorio no suelen mostrar ninguna alteracin especfica a no ser que exista una
enfermedad asociada.
Tratamiento
Es un tratamiento sintomtico. Debe acompaarse de una informacin al paciente sobre la naturaleza
de la enfermedad, enseando al paciente a evitar sobrecargas, evitar posturas incorrectas y realizar
un ejercicio adecuado.
El reposo est indicado en fases de dolor agudo junto a frmacos como el paracetamol. Si no mejora,
se aconseja aadir un frmaco antiinflamatorio no esteroideo (AINE) durante un tiempo de
aproximadamente 15 das. Los AINES tpicos (en forma de gel, spray, cremas) no han demostrado
aumentar la eficacia sobre la va oral.
Otros frmacos ms nuevos como el sulfato de glucosamina y el condroitn sulfato son sustancias que
de forma experimental han mostrado prevenir el desarrollo de la artrosis o enlentecer el dao en
articulaciones ya afectadas, pero hasta la obtencin de futuros estudios que avalen su eficacia, su
uso no es aconsejado.
La ciruga debe valorarse en aquellos pacientes que presenten intenso dolor resistente al tratamiento,
deformidad que dificulta la movilidad y una limitacin funcional importante. La cadera y la rodilla son
las articulaciones que ms se benefician de la ciruga en forma de prtesis principalmente.
Gota Es una enfermedad que se conoce desde la antigedad debida a la
formacin y depsito de cristales de urato monosdico (UMS) en estructuras
intraarticulares ocasionando inflamacin articular aguda (artritis) y recurrente.
Gota Qu es? Es una enfermedad caracterizada por el depsito de cristales de urato monosdico
en la cavidad articular preferentemente.
Cmo se produce
Es resultado de unos niveles elevados de cido rico (hiperuricemia) en la sangre, aunque no todos
lo pacientes con hiperuricemia presentan gota. La probabilidad de sufrir gota aumenta a medida que
aumentan los niveles de cido rico en sangre as como la presencia de otros factores.
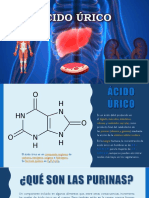
El cido rico es el resultado del catabolismo de las purinas en el hombre. Los niveles de cido rico
aumentan por dos mecanismos:
Aumento de la produccin de cido rico. Por causas genticas: defectos enzimticos o
causas adquiridas: dieta rica en purinas, obesidad, alcohol, quimioterapia y neoplasias.
Disminucin de la eliminacin renal de cido rico (es el mecanismo ms frecuente: 90%). Por
causas genticas: Enfermedad renal poliqustica, Sndrome de Down o causas adquiridas: Frmacos:
diurticos, cido acetilsaliclico a dosis bajas, etambutol, ciclosoporina, cido nicotnico;
enfermedades endocrinas (hipotiroidismo, hiperparatiroidismo), deshidratacin, ayuno perlongado o
postquirrgico.
Se considera hiperuricemia cuando los valores de cido rico son mayores de 7 mg/dl. Los niveles de
cido rico antes de la pubertad son muy bajos. Tras la pubertad, los varones alcanzan niveles que
se mantendrn durante toda la vida. En las mujeres, los niveles de cido rico se mantienen bajos
hasta la menopausia, perodo en el que aumentan acercndose al nivel de los hombres. Es frecuente
encontrar varios miembros de una misma familia afectos de hiperuricemia, seguramente por la
existencia de factores genticos.
Sintomatologa
Crisis de gota: es la manifestacin ms frecuente. Consiste en la presencia de inflamacin aguda de
una articulacin (en la mitad de los casos se origina en el dedo gordo del pie, la clsica podagra)
provocando dolor intenso, de inicio vespertino que aumenta con la movilidad, junto con un
enrojecimiento de la zona con posterior descamacin. En otras ocasiones, el dolor es menos intenso
y de duracin ms prolongada. Tras iniciar el tratamiento o de forma espontnea, la crisis cede
totalmente y el paciente queda asintomtico.
Estas crisis pueden volverse a repetir en la misma articulacin o en otras. El tratamiento
farmacolgico hace que los episodios sean menos frecuentes, menos intensos y de menor duracin.
Las articulaciones que se afectan con ms frecuencia, son, adems de la base del dedo gordo del
pie, el tobillo, la rodilla, la mueca o alguna articulacin de los dedos de las manos, as como el codo
o el tendn de Aquiles. Ciertos factores desencadenantes pueden iniciar los ataques de gota como el
abuso de alcohol, la ingesta alimentaria, traumatismos locales o tras intervenciones quirrgicas.
Gota tofcea: Los tofos son agregados de cristales de urato que aparecen tras una evolucin larga de
la enfermedad. Se localizan principalmente en los codos, manos, pies o en el pabelln auricular. Su
presencia indica un tratamiento tardo de la enfermedad o un tratamiento incorrecto de la misma.
Diagnstico
La presencia de cristales de cido urato monosdico en el lquido sinovial y en los tofos, obtenidos
mediante aspiracin con aguja intramuscular, es decisivo para el diagnstico de gota.
Sin embargo, la presencia de ataques repetidos de gota en un mismo paciente, en la misma
localizacin y con niveles de cido rico elevado, son diagnsticos de gota. En caso de localizaciones
diferentes o pacientes con otras enfermedades de base, el diagnstico diferencial se har con otras
enfermedades reumatolgicas como la condrocalcinosis, las espondiloartropatas, la artritis psorisica
as como con enfermedades dermatolgicas, principalmente con la celulitis.
La radiologa tiene un papel escaso en el diagnstico ya que los cristales de urato son transparentes
a los rayos X. Slo la aparicin de tofos en las articulaciones produce lesin objetivable con la
radiografa.
Tratamiento
Se basa en el tratamiento del ataque agudo, la prevencin de nuevos ataques de gota y en la
disminucin de la hiperuricemia.
1. Tratamiento del episodio agudo
La respuesta al tratamiento es ms rpida cuanto antes se inicie el tratamiento. Consiste en el reposo
de la articulacin y la administracin de AINES a las dosis mximas recomendadas para ir
disminuyndolos a las 48h hasta retirarlos. La indometacina es el AINE de eleccin. La colchicina ha
sido muchos aos el frmaco de eleccin, pero la aparicin de diarreas como efecto secundario, lo ha
relegado a un segundo plano, indicndolo en casos del uso desaconsejado de los AINES.
2. Prevencin de nuevos ataques
Se realiza con dosis bajas de colchicina diarias (o a das alternos si no se tolera bien) consiguiendo la
desaparicin total de los ataques de gota. No reduce los niveles de cido rico en sangre, por lo que
se indicara mientras se instauran los tratamientos encaminados a reducir al hiperuricemia,
manteniendo al paciente asintomtico. Tambin se utilizan los AINES a dosis bajas si existe
contraindicacin para la colchicina.
3. Disminucin de la hiperuricemia
Est indicado ante crisis de repeticin (>2/ao), en la gota tofcea y en la gota secundaria (a
diurticos, p.ej.). Siempre tras el episodio agudo resuelto y haciendo el paciente tratamiento
preventivo inicialmente. Se recomienda asimismo la reduccin del consumo de alcohol as como una
dieta baja en caloras evitando el sobrepeso. Entre los frmacos utilizados se encuentra el alopurinol,
que disminuye la formacin de cido rico y los llamados frmacos uricosricos que favorecen la
eliminacin renal de cido rico.
La hiperuricemia asintomtica (niveles de cido rico >7 mg/dl sin crisis gotosas) no se trata,
recomendado una dieta baja en purinas y evitar el alcohol.
Alimentos ricos en cido rico
Vsceras (hgado, rin, sesos, riones, lengua), anchoas, sardinas y truchas.
Lupus: Es una enfermedad reumtica crnica, autoinmune, de causa
desconocida, que se caracteriza por un conjunto de manifestaciones
asociadas a la presencia de auto anticuerpos. Lupus
Qu es?
El lupus eritematoso sistmico (LES) es una enfermedad reumtica autoinmune de causa
desconocida que afecta a mltiples rganos. La presencia de autoanticuerpos provoca dao celular
que se correlaciona con una clnica muy variada y muy extensa en cuanto a rganos afectos.
Suele aparecer entre los 20 y los 40 aos, en mujeres y ms frecuentemente en la raza negra.
Cmo se produce
Es una enfermedad crnica de causa desconocida en la que se ven involucrados varios factores de
diferente tipo: infeccioso, hormonal, gentico, qumico y ambiental.
Se ha relacionado un virus como agente infeccioso que podra participar en la enfermedad, as como
el hecho de ser ms frecuente en mujeres (hasta el 90% en mujeres en edad frtil) indica la influencia
hormonal que existe. El aspecto gentico se deduce por la mayor incidencia familiar de LES, as
como la mayor frecuencia (hasta 3 veces ms) de LES en la raza negra. Algunos frmacos como la
procainamida o la hidralazina tambin se han visto implicados en el LES, as como las radiaciones
ultravioletas como desencadenantes de ciertas lesiones cutneas.
Sin embargo se piensa que todos estos factores son los que podran desencadenar sobre una
persona predispuesta genticamente, la afectacin ms importante del LES que es el trastorno de la
regulacin de la inmunidad, con el depsito de inmunocomplejos en distintos rganos.
Sintomatologa
Las manifestaciones clnicas son muy variadas, ya que el depsito de inmunocomplejos puede
producirse en cualquier rgano.
Predominan los sntomas generales como son el cansancio, la prdida de peso y apetito, el malestar
general y la fiebre sin causa aparente.
Los sntomas msculoesquelticos aparecen hasta en el 95% de los pacientes y consisten en
artromialgias (dolores articulares) que suelen variar de articulacin, entre intermitentes y diarias y
pueden afectar a cualquier articulacin. Menos frecuentemente puede aparecer artritis (inflamacin
articular) con mayor afectacin de articulaciones distales sin producir deformidad de las mismas y
simtrica.
Las lesiones en la piel aparecen hasta en el 80% de los pacientes al inicio de la enfermedad. La
afectacin de la piel se divide en lupus cutneo agudo, subagudo y crnico. En el lupus cutneo
agudo la lesin ms caracterstica es el eritema en "alas de mariposa", que se define como un
enrojecimiento de la piel en las mejillas y en la nariz. Suele aparecer en la mitad de los casos, sobre
todo tras una exposicin solar. En el lupus cutneo subagudo aparecen unas lesiones eritematosas,
simtricas que suelen afectar a hombros, escote y brazos.
La afectacin pleuropulmonar se produce en la mitad de los enfermos de LES en forma de pleuritis y
de pericarditis en caso de afectacin cardaca.
La afectacin renal se produce en un 50 % de los pacientes y su presencia constituye un factor de
mal pronstico, aunque el tipo de lesin renal y gravedad vara de un paciente a otro. Es junto a las
infecciones, la principal causa de muerte en LES.
Diagnstico: Se basa en la sintomatologa y en la determinacin de autoanticuerpos. Existen unos
criterios de clasificacin en los que se reflejan las afecciones orgnicas ms tpicas y las alteraciones
analticas ms significativas. Para el diagnstico de LES se requiere la presencia de al mnimo cuatro
de ellos.
Criterios de clasificacin de LES:
1- Eritema malar
2- Serositis: pleuritis o pericarditis
3- lceras orales
4- Neurolgico: convulsiones o psicosis sin causa clara
5- Anemia hemoltica, leucopenia, linfopenia o trombopenia
6- Artritis
7- Fotosensibilidad
8- Afectacin renal: proteinuria
9- Anticuerpos antinucleares (ANA)
10- Alteracin inmunolgica
Tratamiento
Es una enfermedad de curso crnico, y aunque el pronstico ha mejorado, no existe un tratamiento
curativo. Los medicamentos actualmente utilizados, se encuentran los Antiinflamatorios no
Esteroideos (AINE), corticoides, antipaldicos e inmunosupresores. El uso de cada uno de ellos
depende del tipo y de la gravedad de las manifestaciones clnicas.
Los AINEs se utilizan en la enfermedad leve, como las artralgias, fiebre, cansancio y pleuropericarditis
leves. Los corticoides en crema se usan para las manifestaciones cutneas, pero en situaciones
extensas y si se acompaan de artritis, el tratamiento adecuado son los antipaldicos (cloroquina).
Para las manifestaciones graves (renales, neurolgicas, hematolgicas) se emplean los corticoides,
que debe restringirse a los casos de brotes agudos y despus reducir las dosis de forma paulatina.
Los inmunosupresores tienen su utilidad en casos renales graves en los que hayan fallado los
corticoides o en los que se deban evitar por sus efectos secundarios.
Como norma general, adems del tratamiento farmacolgico, se recomienda evitar la exposicin a
rayos ultravioletas en los enfermos fotosensibles, no tomar frmacos con capacidad para
desencadenar nuevos brotes (anticonceptivos) y vigilar situaciones que pueden reactivar la
enfermedad (infecciones, ciruga, embarazo).
Artritis reumatoide: Enfermedad crnica en la que se inflaman las
articulaciones produciendo dolor y dificultad para el movimiento y, a la
larga, deformidad de la articulacin afectada. Artritis reumatoide
Qu es?
Es una enfermedad articular inflamatoria, crnica y que se presenta de forma simtrica.
Tiene una prevalencia del 1% en la poblacin adulta y predomina en mujeres con una proporcin de
3:1 en relacin con el varn. La edad de inicio ms frecuente es entre los 40 y los 60 aos.
Cmo se produce
Se trata de una enfermedad inflamatoria que aparece en individuos predispuestos genticamente, en
los que existe un factor desencadenante causante de la reaccin inflamatoria. Estos factores no son
del todo conocidos, pero podra tratarse de agentes infecciosos, vricos o bacterianos. stos
causaran en el enfermo una respuesta inmune provocando el proceso inflamatorio posterior.
Sintomatologa
El inicio del cuadro es insidioso. La forma ms frecuente de aparicin es la artritis simtrica en
muecas, manos, pies y rodillas con una evolucin lentamente progresiva. En otros casos la artritis
afecta a una sola articulacin.
Inicialmente, la artritis se traduce como dolor de las articulaciones, que puede ser desde una pequea
molestia hasta un dolor intenso y persistente que aumenta con la movilidad. Aparece aumento de
calor sin enrojecimiento de la articulacin y de forma caracterstica aparece la rigidez matutina, en
forma de entumecimiento de las manos al levantarse por las maanas y que puede durar ms de 1
hora.
La afectacin es simtrica, crnica con tendencia a al deformacin como consecuencia de la
destruccin del cartlago y del hueso. Las deformidades ms caractersticas en las manos son la
desviacin cubital y la flexin de las articulaciones interfalngicas de los dedos ("dedos en cuello de
cisne").
Puede afectarse la articulacin temporomandibular y la columna cervical como nico segmento
vertebral.
Es una enfermedad predominantemente articular, pero existen sntomas extraarticulares como el
cansancio y la anorexia predominantemente.
En la piel pueden encontrarse los ndulos reumatoideos, que son abultamientos de la piel que suelen
aparecer en zonas de roce como tobillo, rodilla, dorso de los dedos y tibia, entre otros. Suelen ser
indoloros y desaparecen de forma espontnea o con el tratamiento. Aparecen lentamente y alcanzan
un tamao variable de hasta varios centmetros de dimetro.
Otras manifestaciones extraarticulares, son: vasculitis, afectacin pleuropulmonar (pleuritis,
pericarditis, miocarditis), alteraciones oculares (escleritis, epiescleritis), neurolgicas (atrapamiento
nervioso, compresin cervical), seas (osteoporosis) y hematolgicas en forma de anemias.
Diagnstico
Existen unos criterios diagnsticos para la artritis reumatoide que se basan en la afectacin clnica,
valores de laboratorio y afectacin radiolgica caracterstica.
Los criterios clnicos comprenden: rigidez matutina superior a 1 hora, artritis en tres o ms reas
articulares, artritis de las articulaciones de las manos, artritis simtrica y ndulos reumatoideos; los
criterios analticos: factor reumatoide positivo y entre los criterios radiolgicos, alteraciones tpicas de
la artritis reumatoide en las radiografas de las manos y de las muecas.
Un enfermo tiene artritis reumatoide si cumple 4 de los 7 criterios descritos, teniendo en cuenta que
los clnicos deben estar presentes al menos durante 6 semanas.
Tratamiento
No existe un tratamiento curativo, sino frmacos que por un lado disminuyen el dolor mejorando la
funcin y la calidad de vida y por otro lado reducen la progresin de la enfermedad.
Es fundamental explicar al paciente la enfermedad y los objetivos del tratamiento, teniendo en cuenta
que el objetivo del mismo no es la curacin de la enfermedad sino la disminucin del dolor y la
prevencin de secuelas.
El programa bsico incluye el reposo en las fases agudas de la enfermedad, combinado con ejercicio
regular para mantener el tono muscular y as evitar la rigidez y la deformidad articular, frmacos
antiinflamatorios (AINEs), frulas de descanso y una dieta adecuada. La indometacina es el AINE
ms indicado.
Otras terapias farmacolgicas incluyen los llamados frmacos modificadores de la enfermedad, entre
los que destacan las sales de oro, la cloroquina, la salazopirina, y los agentes inmunomoduladores
(metotrexato, ciclosporina y leflunominda).
ltimamente se han introducido terapias biolgicas que estn representando un gran avance en el
tratamiento de estos pacientes.
Artritis infecciosas: Es la inflamacin de una articulacin como consecuencia de un
agente infeccioso (virus, bacterias, parsitos u hongos). Las artritis pigenas son aquellas
artritis infecciosas provocadas por grmenes que dan lugar a la produccin de pus. Artritis
infecciosas
Qu es?
Es la inflamacin de una articulacin secundaria a la colonizacin de un germen, ya sean virus,
bacterias, parsitos u hongos.
Producen una reaccin inflamatoria de la sinovial con destruccin y supuracin de la articulacin
afecta.
Cmo se produce
Los agentes infecciosos que con mayor frecuencia provocan las artritis spticas, son:
Cocos gramnegativos: La artritis gonoccica (por gonococos) debe sospecharse en pacientes con
promiscuidad sexual con antecedentes de infeccin por transmisin sexual en los ltimos 30 das y
aparicin de artralgias migratorias, tenosinovitis y lesiones cutneas caractersticas.
Bacilos gramnegativos: E.coli, Pseudomonas y Proteus entre los ms frecuentes. Mayor incidencia en
pacientes con enfermedades crnicas, enfermos tratados previamente con antibiticos, corticoides y/o
citostticos y en ADVP (adictos a drogas va parenteral).
Hongos: en enfermos crnicos y/o inmunodeprimidos por Candidas y Aspergillus
Virus: por virus de la rubola y virus de la hepatitis B
Micobacterias: en el 1% de los afectados por la tuberculosis (Mycobacterium tuberculosum). Aumento
en pacientes con HIV.
Enfermedad Lyme: por Borrelia Burgdorferi, transmitida por mordedura de garrapata.
En funcin de la edad, los grmenes implicados en las artritis infecciosas tambin varan. As, durante
la lactancia predominan las causadas por S. Aureus y enterobacterias; en menores de 5 aos, la
infeccin por Haemophilus influenzae (en no vacunados) es casi exclusiva de esta edad, entre los 15
y los 40 aos predomina el gonococo y el S. Aureus, siendo ste ltimo el germen ms frecuente en
los adultos > 40 aos.
La va de infeccin ms frecuente en cualquier de estos grupos de edad es la hematgena (por la
sangre) a partir de una puerta de entrada al organismo como puede ser la faringe, los senos
paranasales, el recto, la uretra y el intestino.
Sintomatologa
La forma ms frecuente (90%) es monoarticular y aguda, y la rodilla es la articulacin que se afecta
con ms frecuencia, seguida de la cadera, hombro, mueca y tobillo.
Se manifiesta con dolor, enrojecimiento, calor local y limitacin de la movilidad de la articulacin
afecta. En un 10% se afecta ms de una articulacin. Puede acompaarse de fiebre y escalofros
(hasta un 50% de las artritis gonoccicas presentan fiebre).
Las formas subagudas o crnicas sugieren una infeccin por hongos, brucela o micro bacterias.
Diagnstico
Lo ms importante es la sospecha clnica ante una sintomatologa compatible en un paciente con
factores de riesgo (enfermos crnicos, ADVP, HIV, inmunodepresin y antibioticoterapia previa entre
los ms frecuentes).
La identificacin del germen a travs de la artrocentesis (puncin y aspiracin del contenido articular)
es el mtodo de eleccin en las artritis perifricas. El cultivo de muestras de sangre (hemocultivos)
seriados son de gran utilidad diagnstica y se realizan durante los picos febriles de la enfermedad.
La radiografa al inicio de la enfermedad no muestra alteraciones, s en cambio a las 2 o 3 semanas,
en forma de estrechamiento de la interlnea articular y signos de osteoporosis hasta alcanzar lesiones
ms graves a partir de la 4 semana en forma de erosiones articulares.
Las artritis vricas no producen alteraciones radiolgicas y las causadas por hongos y micro bacterias
lo hacen de forma muy lenta.
El TAC tiene inters para evaluar de forma ms precisa la extensin de la destruccin articular, as
como para alcanzar articulaciones difciles de explorar con la radiografa convencional como son la
articulacin esternoclavicular, las sacroilacas o las vertebrales.
Tratamiento
Es fundamental el inicio rpido del tratamiento para evitar alteraciones funcionales residuales de la
articulacin afecta, as como evitar la mortalidad asociada las artritis infecciosas (hasta un 10% de
mortalidad en las no gonoccicas).
Se debe iniciar el tratamiento con antibiticos de forma emprica ante la sospecha clnica y despus
de haber extrado las muestras de lquido sinovial para los cultivos, que se mantendr por va
parenteral las dos primeras semanas. Posteriormente se ajustar el tratamiento a los resultados de
los cultivos. En funcin del agente infeccioso, el tratamiento tiene una duracin variable, que engloba
desde las 6 semanas en las artritis bacterianas no gonoccicas hasta los 6-12 meses en la artritis
tuberculosa.
Durante los primeros das, la articulacin debe permanecer en reposo, a los 2 o 3 das si la evolucin
es la correcta, se inician movimientos pasivos y posteriormente, movimientos activos y contra
resistencia.
En ocasiones debe realizarse un drenaje de la articulacin, que consiste en la evacuacin de la
misma mediante artrocentesis, de forma diaria. Est indicado en casos de mala evolucin tras haber
iniciado el tratamiento, en artritis de larga evolucin sin tratamiento, en persistencia de cultivos
positivos del lquido articular y ante la presencia de tabiques intraarticulares que dificultan el vaciado
de la misma.
Espondilitis anquilosante: La espondilitis anquilosante es una forma de
inflamacin crnica de las articulaciones de la columna vertebral, pelvis y trax aunque
tambin pueden afectarse otras articulaciones como caderas, hombros y rodillas. Espondilitis
anquilosante
Qu es?
Es una enfermedad inflamatoria de la columna vertebral que afecta en todos los casos a las
articulaciones sacroilaca. Su evolucin natural es hacia la anquilosis del raquis con la consecuente
prdida de elasticidad de la columna.
Se presenta ms frecuentemente entre los 20 y los 40 aos. La edad promedio de aparicin son los
27 aos con predominio en varones. El inicio despus de los 45 aos o antes de los 9 es excepcional.
Cmo se produce
La causa es desconocida aunque se conoce la relacin entre esta enfermedad y el antgeno HLA-
B27, transmitido por herencia gentica. Tambin se piensa que existen otros factores determinantes
en la enfermedad, como son una alteracin en la respuesta inmune, un agente infeccioso u otros
todava desconocidos.
La afectacin de la articulacin sacroilaca (unin entre el sacro y la pelvis) es constante y a partir de
sta, la inflamacin se produce de manera ascendente por el raquis con tendencia a la fusin de los
cuerpos vertebrales mediante proliferaciones seas (sindesmofitos) originando la llamada columna
"salomnica" o "en caa de bamb" en las formas avanzadas.
Sintomatologa
En la mayora de los casos el inicio es insidioso con molestias en la columna de forma leve o
moderada, llegando al diagnstico aproximadamente a los 3 aos del inicio de la sintomatologa.
El sntoma principal es el dolor, ms frecuentemente en la zona lumbar siendo caracterstico que
despierte al paciente obligndole a levantarse y a caminar unos minutos o a repetidos cambios de
postura. Este dolor no se relaciona con el esfuerzo y se alterna con periodos sin dolor. La rigidez
lumbar tambin es frecuente, de predominio matutino que va mejorando con la actividad fsica.
Ambos aspectos se van alternando con periodos de remisin hasta la aparicin de nuevos brotes de
dolor y/o rigidez.
La afectacin respiratoria se debe a la afectacin de la articulacin manubrioesternal, condroesternal
y esternoclavicular y puede ser en forma de dolor torcico como forma de presentacin.
En la mitad de los pacientes se producen alteraciones en las articulaciones perifricas. La ms
importante es la de las caderas, que es crnica, generalmente bilateral y suele provocar una
importante incapacidad.
Entre las manifestaciones extraarticulares de la espondilitis anquilosante, destaca la afectacin ocular
en forma de iritis aguda. Es una forma de uvetis que aparece al menos una vez en un 30% de los
pacientes. Aparece en forma de dolor y fotofobia. No suele dejar secuelas y suele ser unilateral.
A nivel cardaco, la afectacin de la aorta es lo ms caracterstico, en forma de insuficiencia, y la
afectacin pulmonar es debida a la alteracin de la movilidad respiratoria provocando disfunciones en
las pruebas funcionales. Existe tambin cierta inestabilidad en la columna cervical cuando sta se
afecta, provocando lesiones de mdula cervical y luxaciones cervicales.
Diagnstico
Se basa en datos clnicos y radiolgicos, formando parte de unos criterios universales en los que se
incluye de forma determinante la afectacin de la articulacin sacroilaca. La sacroileitis se clasifica en
diferentes grados en funcin de las alteraciones radiolgicas observadas y junto a criterios clnicos
que incluyen limitacin de los movimientos de la columna lumbar, dolor en regin lumbar y
disminucin de la expansin respiratoria, constituyen el diagnstico de la enfermedad.
Entre las pruebas de laboratorio, destaca la presencia del antgeno HLA-B27 en el 90% de los
pacientes, aunque su sola presencia no es indicativa de enfermedad. Es un dato que puede ayudar al
diagnstico.
La VSG est aumentada como signo inflamatorio inespecfico en la mayora de los pacientes, sin
tener relacin con la actividad de la enfermedad.
Tratamiento
No existe un tratamiento curativo. Se basa en reducir la el dolor y la rigidez y evitar la anquilosis de la
columna vertebral y articulaciones perifricas, manteniendo al paciente con la mayor calidad de vida
posible.
Los antiinflamatorios no esteroideos (AINEs) permiten aliviar el dolor y as evitar malas posturas. El
tratamiento debe ser prolongado con las mnimas dosis posibles para conseguir un buen control del
dolor y conseguir una prctica de ejercicio regular. La sulfasalazina puede ser til en personas que no
responden a los AINEs y en formas de no muchos aos de evolucin.
Es una enfermedad en la que el reposo absoluto est contraindicado, por la gran tendencia que tiene
a la anquilosis. Es recomendable realizar ejercicios que permitan una buena extensin de la espalda,
como puede ser la natacin. Es importante que el paciente sea enseado en la prctica de ejercicios
para evitar la anquilosis por parte de profesionales para hacerlos despus en su casa de forma diaria.
No se recomiendan corss porque favorecen la inmovilizacin de la columna, y s colchones duros,
con una tabla debajo, y con almohadas delgadas.
De esta manera, la evolucin de la enfermedad es buena. Slo una minora evolucionar
desfavorablemente a pesar del tratamiento mdico y rehabilitador utilizado. La rigidez es la secuela
ms habitual, provocando la reduccin de la capacidad funcional del enfermo.
Amiloidosis
Qu es? Es el la enfermedad causada por el depsito de amiloide en diferentes rganos del cuerpo,
provocando alteraciones diversas en funcin de la cantidad y del rgano afecto.
El amiloide es una protena de estructura fibrilar que se deposita en los diferentes rganos
destruyendo los tejidos normales.
Cmo se produce
Se desconocen las causas de la amiloidosis.
La amiloidoisis se clasifica en seis grandes grupos:
Amiloidosis primaria:
Sin relacin con otras enfermedades, excepto con al mieloma mltiple.
Amiloidosis secundaria: en relacin a otras enfermedades, especialmente reumatolgicas como la
espondilitis anquilosante, la artritis reumatoide, seguido de enfermedades infecciosas entre las que
destacan la tuberculosis, la osteomieilitis o la lepra.
Amiloidosis localizada:
Depsitos de amiloide exclusivamente en un rgano (piel, pulmn,..).
Amiloidosis senil: en autopsias de pacientes donde se encuentra el depsito de amiloide en el
sistema nervioso central, corazn, articulaciones y pncreas sin haber existido sintomatologa previa
Amiloidosis familiar: existen diferentes asociaciones de depsito de amiloide que se transmiten
genticamente entres algunas familias.
Amioidosis asociada a hemodilisis
Los mecanismos de produccin de la enfermedad son en todos los casos desconocidos.
Sintomatologa
Est en relacin con los rganos afectos, independientemente del tipo de amiloidosis.
En las formas localizadas, los sntomas se limitan exclusivamente a los rganos afectados, y en las
formas seniles, el diagnstico se consigue con la autopsia.
Cabe pensar en una amiloidosis (ya sea primaria a secundaria) ante un paciente con sntomas de
prdida de peso, cansancio, hinchazn de los pies (edemas), dificultad respiratoria, dolor de cabeza,
sensacin de hormigueo (parestesias) y cambios en la voz.
La incidencia es igual en ambos sexos. En las formas secundarias, la edad media de diagnstico es
menor que en las formas primarias.
El rin es el rgano que ms se afecta (hasta en un 90% de los casos), que de forma lenta y
progresiva entra en insuficiencia renal siendo una de las causas de muerte ms frecuente.
A nivel del aparato digestivo, tambin es frecuente el depsito de amiloide pero con sntomas
escasos, entre los que destaca la macroglosia o lengua grande hasta en un 10% de los casos.
En el corazn se producen sntomas de arritmias, angina de pecho e insuficiencia cardaca.
La prpura, lesiones cutneas palpables rojo-violceas, aparece en un 20% de los pacientes. Estas
lesiones aparecen de forma caracterstica en la zona alrededor de los ojos.
Diagnstico
El diagnstico se basa en la demostracin de material amiloide por biopsia, que suele obtenerse de
grasa abdominal subcutnea o en tejido rectal si no existen lesiones cutneas susceptibles de
biopsia. En algunos casos se realiza biopsia de mdula sea, diagnosticando la enfermedad en un
40%, o directamente en el rgano afecto.
Los resultados de laboratorio, muestran anemia en un 90% de los pacientes y una velocidad de la
sangre aumentada.
Tratamiento
Consiste en el tratamiento de la enfermedad de base, si la hay, ya que no existe actualmente ningn
tratamiento eficaz.
En casos de insuficiencia renal, est indicada la hemodilisis e incluso el trasplante renal.
Es por esto, que es una enfermedad con un pronstico medio de supervivencia de 1 a 4 aos desde
el diagnstico. La insuficiencia renal, la insuficiencia cardaca, las arritmias y las infecciones con las
causas ms frecuentes de fallecimiento.
Granulomatosis de Wegener
Qu es? Es una vasculitis granulomatosa que afecta a las vas respiratorias superiores e inferiores y
a los glomrulos renales.
Es una entidad poco frecuente que tiene su mxima incidencia a los 40 aos con una claro predomino
en varones y en la raza blanca.
Cmo se produce
La causa es desconocida, pero se acepta que sea un antgeno extrao el que entra en el organismo
por va inhalatoria produciendo una respuesta anmala del sistema inmunitario del husped,
provocando una respuesta inflamatoria en las vas respiratorias y a nivel sistmico.
Sintomatologa
Comprende inicialmente una sintomatologa general con fiebre, cansancio, debilidad, prdida de
apetito, prdida de peso y mialgias junto a sntomas respiratorios principalmente, a los que
posteriormente se pueden aadir sntomas renales, cutneos, neurolgicos y oculares.
Entre los sntomas de las vas respiratorias superiores destacan la sinusitis crnica, la otitis crnica
con prdida de audicin y la rinitis, hasta ulceraciones de la mucosa nasal, deformidad de la nariz "en
silla de montar" y perforaciones del tabique nasal.
A nivel pulmonar se observa, dificultad respiratoria, tos, dolor torcico y hemoptisis (emisin de
sangre por la boca).
La afectacin renal aparece hasta en un 80% de los pacientes, de forma tarda con una lesin
caracterstica como es la glomerulonefritis que se manifiesta inicialmente con una prdida de
protenas y sangre por la orina, hasta progresar a insuficiencia renal terminal, siendo sta causa ms
frecuente de mortalidad.
Los rganos oculares se afectan en forma de escleritis, episcleritis, dacriocistitis, uvetis y proptosis
("ojo saltn" por afectacin de tejido inflamatoria en la cavidad orbitaria).
Diagnstico
Se realiza a travs de la sintomatologa tpica de la enfermedad a nivel respiratorio y renal
principalmente. Las pruebas complementarias sirven de apoyo al diagnstico.
Los anlisis de sangre pueden mostrar de forma caracterstica, ttulos elevados de anticuerpos
citoplasmticos contra neutrfilos (ANCA-C), apareciendo hasta en el 70 % de los pacientes,
confirmando as el diagnstico.
La radiografa de trax muestra alteraciones en la mayora de los pacientes en forma de infiltrados
pulmonares mltiples con o sin ndulos a menudo cavitados.
La biopsia es quien confirma el diagnstico. La biopsia pulmonar es la ms rentable, ya que se puede
confirmar en el tejido pulmonar las lesiones propias de la vasculitis e identificar los granulomas.
Tratamiento
Sin tratamiento, la esperanza de vida es menor a los 6 meses por la progresin a insuficiencia renal
terminal.
En la actualidad con tratamiento adecuado se consigue mejora en el 90% de los pacientes. El
frmaco de eleccin es la ciclofosfamida, un frmaco inmunosupresor asociado a corticoides durante
los primeros meses, y mantenido como mnimo un ao tras haber conseguido la remisin clnica.
Hasta la mitad de pacientes que entran en remisin, tienen una o varias recadas, necesitando de
nuevo la medicacin mencionada.
Enfermedad de Raynaud
Se diferencia el fenmeno, el sndrome y la enfermedad de Raynaud.
El fenmeno de Raynaud es la presencia de cambios de coloracin en las regiones ms distales de
las extremidades, generalmente en los dedos de las manos.
Los cambios de coloracin siguen un orden: inicialmente aparece palidez cutnea, seguida de
cianosis y finalmente de rubor (enrojecimiento).
Cuando el fenmeno de Raynaud aparece de forma aislada, sin enfermedad asociada, se conoce con
el nombre de enfermedad de Raynaud.
La enfermedad de Raynaud aparece en mujeres entre los 10 y los 30 aos, con frecuencia
emocionalmente sensibles y en ocasiones asociado a migraa.
En el sndrome de Raynaud, el fenmeno de Raynaud se asocia a una enfermedad que acta como
desencadenante.
Cmo se produce
La causa de la enfermedad de Raynaud es desconocida, aunque la herencia juega un papel
importante.
El sndrome de Raynaud se correlaciona con diferentes entidades que pueden actuar como
desencadenante del fenmeno como pueden ser: microtraumatismos repetidos (por ejemplo,
pianistas), enfermedades del colgeno como la esclerodermia, enfermedad arterial oclusiva como las
trombosis o embolias, discrasias sanguneas como la crioglobulinemia, intoxicaciones por frmacos o
metales, sndromes compresivos, enfermedades del sistema nervioso y otras.
Sintomatologa
En la enfermedad de Raynaud las crisis de los cambios de coloracin ya descritas del fenmeno de
Raynaud, aparecen en relacin a la exposicin al fro y en situaciones de estrs emocional, a menudo
de forma bilateral y con predominio en las extremidades superiores. Entre las crisis los pacientes
presentan leve frialdad en las extremidades con discreta hiperhidrosis (aumento sudoracin).
.Cuando se trata de un sndrome de Raynaud, la presentacin puede ser unilateral y no tan
relacionada con el fro o con estados emocionales.
Diagnstico
El diagnstico del fenmeno de Raynaud es clnico, relativamente sencillo por unos sntomas muy
caractersticos. La dificultad radica en diferenciar una enfermedad (sin causa clara) o un sndrome
(secundario) de Raynaud. Para ellos se debe realizar un detallada historia clnica junto a un anlisis
minucioso de las posibles causas.
Puede ser de utilidad la realizacin de un anlisis de sangre completo para descartar sobretodo
enfermedades reumticas asociadas as como la realizacin de una radiografa para evaluar la
presencia de sndromes compresivos como la costilla cervical.
Tratamiento: En la mayora de los casos se trata de episodios leves que no requieren tratamiento
salvo el evitar el fro, las situaciones de estrs emocional y el tabaco que acta en todos los casos
como agente nocivo para la circulacin sangunea.
En casos secundarios, se debe tratar la causa subyacente.
En algunos casos puede ser necesario el uso de tratamiento farmacolgico, como los antagonistas
del calcio, siendo el nifedipino el de eleccin.
La intervencin quirrgica con bloqueo simptico se reserva para los casos graves, cuando no hay
respuesta al tratamiento farmacolgico o las crisis son cada vez ms frecuentes e intensas.
Fibromialgia
Qu es? Es una enfermedad reumtica de curso crnico que afecta a mujeres alrededor de los 50
aos.
En la actualidad es la causa ms frecuente de dolor musculoesqueltico generalizado crnico.
Afecta a un 3% de la poblacin con un claro predomino en el sexo femenino, aunque tambin se ha
descrito en varones.
Cmo se produce: No se conoce el mecanismo concreto que produce la fibromialgia, aunque se ha
propuesto que su aparicin sea probablemente multifactorial, con marcado hincapi en una probable
disfuncin en la modulacin del dolor. Entre los otros factores asociados destacan: alteraciones
psicgenas, alteraciones del sueo, alteraciones hormonales y alteraciones de neurotransmisores.
Sintomatologa
Aparece entre los 20 y los 40 aos, generalmente en mujeres, con dolor musculoesqueltico
generalizado de ms de tres meses de evolucin. El dolor suele estar mal delimitado, profundo, y
acompaado de rigidez con empeoramiento por la maana. El ejercicio suele agravar el dolor por lo
que las pacientes afectas tienden no practicar ejercicio.
El dolor se acompaa de cansancio que puede ser de diferentes grados, y a la vez incapacitante para
la realizacin de las tareas diarias habituales, como por ejemplo vestirse o preparar la mesa.
Tambin aparece de forma caracterstica un sueo no reparador. Su tratamiento mejora el dolor y el
cansancio de la fibromialgia.
No es infrecuente asociar estos sntomas con trastornos de ansiedad, trastornos depresivos, cefaleas,
alteraciones en el ritmo deposicional, dismenorrea, sensibilidad al fro, piernas inquietas, etc.
Las pacientes afectas de fibromialgia entran frecuentemente en un estado de depresin como
consecuencia la limitacin que tienen para seguir una vida normal, sabiendo que no hay un
tratamiento curativo especfico aadido a la dificultad para determinar de manera objetiva el grado y
naturaleza de su dolor.
Diagnstico
Es fundamentalmente clnico, insistiendo en las caractersticas del dolor y su localizacin, as como
los factores que lo desencadenan y el grado de afectacin que produce sobre su vida diaria.
La exploracin fsica consiste principalmente en la palpacin de determinados puntos del cuerpo,
llamados tambin puntos gatillo.
Las reas ms sensibles de dolor se localizan en la regin cervical posterior, hombros, esternn,
cadera, codos, rodillas, glteos y nalgas.
El diagnstico se hace por la presencia de dolor localizado a la presin en ms de 11 de los 18
puntos concretos (9 pares bilaterales) y que ste sea de ms de tres meses de evolucin, habindose
descartado antes otras patologas.
Las exploraciones complementarias son normales, por lo que su alteracin ira encaminada a pensar
en otros procesos.
El diagnstico diferencial se debe hacer con otras enfermedades como pueden ser: la polimialgia
reumtica, el lupus eritematoso, la artritis reumatoide e hipotiroidismo entre las ms frecuentes.
Tratamiento
Es fundamental explicar bien al paciente la naturaleza benigna de la enfermedad, as como el hecho
de que es una enfermedad crnica que no produce deformidades.
El tratamiento farmacolgico debe ir acompaado de un buen programa de gimnasia diaria. Los
frmacos se utilizan para mejorar el dolor, el sueo y los sntomas ansioso-depresivos. Los
antiinflamatorios no esteroides, como el ibuprofeno, y el paracetamol son los frmacos ms utilizados
para una buena analgesia. Con el fin de mejorar la calidad del sueo, se emplean frmacos con
actividad antidepresiva y/o ansioltica.
Recientemente han aparecido frmacos antidepresivos con efectos analgsicos que estn teniendo
buena respuesta en estos enfermos.
La psicoterapia de apoyo es muy til y necesaria en estos pacientes que en muchas ocasiones pasan
meses hasta su diagnstico con el correspondiente agravamiento del dolor y favoreciendo as la
aparicin de sintomatologa depresiva.
En algunos centros hospitalarios, existen Unidades de Fibromialgia, que enfocan la enfermedad, su
evolucin y tratamiento de forma multifactorial, obteniendo as mejores resultados en el control del
dolor.
Polimialgia reumtica. Arteritis de la temporal Qu es?
La poli mialgia reumtica es una enfermedad que se caracteriza por dolor y rigidez en la cintura
escapular (hombros) y pelviana (cadera). Aparece fundamentalmente a partir de la 5 dcada de la
vida y afecta ms a mujeres.
La prevalencia es del 1-3,5% en individuos mayores de 65 aos.
La arteritis de la temporal (arteritis craneal o de Horton) es una vasculitis que afecta a la arteria
temporal que se localiza en la zona frontal izquierda y derecha de la cabeza. Su mxima incidencia es
a partir de la 8 dcada de la vida con una doble prevalencia en mujeres respecto a varones.
Aproximadamente el 50% presenta polimialgia reumtica asociada.
La prevalencia es de 1 %o en individuos de edad avanzada.
Cmo se produce
La causa es desconocida. Parece existir predisposicin gentica a sufrir la enfermedad. La buena
respuesta a corticoides, hace pensar en la relacin de procesos autoinmunes con estas
enfermedades.
Sintomatologa
La polimialgia reumtica se caracteriza por dolor localizado en la cintura escapular y pelviana que
aumenta con la movilizacin y se acompaa de rigidez matutina. El dolor aumenta progresivamente
hasta llegar a poder ser invalidante. Tambin puede aparecer sinovitis, y sntomas generales como
fiebre, anorexia, prdida de peso y cansancio.
Puede aparecer sola o asociada a la arteritis de la temporal en un 40-60% de los casos.
La arteritis de la temporal se manifiesta clnicamente con cefalea en el 60-90% de los casos. Se trata
de una cefalea de caractersticas diferentes a las habituales y de aparicin reciente. Suele
acompaarse de dolor en el cuero cabelludo y de claudicacin mandibular (prdida de fuerza en la
articulacin mandibular favoreciendo a la cada de la mandbula), signo que apoya al diagnstico. La
palpacin de las arterias temporales muestra un endurecimiento y disminucin o ausencia de sus
pulsos.
La complicacin ms grave de la arteritis de la temporal es la prdida de visin de uno o ambos ojos,
de forma total o de un campo visual. Suele ser de aparicin brusca y previamente ya han existido
molestias oculares.
Tambin presenta sntomas generales como en el caso de la polimialgia reumtica.
Diagnstico
Los criterios diagnsticos de la polimialgia reumtica, son:
Dolor y/o rigidez simtrica en hombros
Sntomas de < 2 semanas
Rigidez matutina de ms de 1 hora de duracin
VSG superior a 40 mm/h
Edad superior a 65 aos
Depresin o prdida de peso
Dolor a la palpacin de la musculatura proximal de los brazos
El diagnstico de establece con un mnimo de tres criterios.
El diagnstico definitivo de la arteritis de la temporal se realiza mediante la biopsia de la arteria
temporal superficial. Es un procedimiento sencillo en el que se debe extirpar un segmento de 3 cm
para su estudio. Sin embargo, existen unos criterios diagnsticos clnicos para la arteritis de la
temporal, que son:
Edad superior a 55 aos
Mejora clnica en las primeras 48h tras haber iniciado el tratamiento con
corticoides
Duracin de los sntomas superior a 3 semanas
Biopsia de la arteria temporal positiva
Polimialgia reumtica
Claudicacin mandibular
Anomalas a la exploracin fsica de la arteria temporal
Manifestaciones sistmicas (fiebre, cansancio, anorexia, prdida de peso...)
Cefalea de aparicin reciente o de caractersticas diferentes a las habituales
Alteraciones visuales
El diagnstico se establece con la presencia de los tres primeros criterios ms otros tres de los
comprendidos entre el punto 5 y el 10. La ausencia de lesiones de la biopsia no excluye el
diagnstico.
El pronstico de la arteritis de la temporal es bueno, slo un pequeo grupo de pacientes presenta
complicaciones graves como rotura de aneurisma artico, accidente vascular cerebral o infarto de
miocardio.
Tratamiento
Es de eleccin el uso de glucocorticoides. Producen una remisin rpida y completa de los sntomas,
adems de prevenir complicaciones graves. La duracin del tratamiento es de mnimo 18-24 meses,
aunque algunos pacientes deben continuar el tratamiento por presentar recidivas. En algunos casos
el tratamiento es de forma indefinida con dosis bajas de prednisona.
El ejercicio regular es importante para mantener la flexibilidad de las articulaciones y la musculatura.
Fiebre mediterrnea familiar
Qu es?
Existe una enfermedad de predominio en la regin mediterrnea que se caracteriza por la aparicin
de brotes de fiebre, dolor articular y afectacin de una o ms serosas, como el peritoneo o la pleura.
Se da en miembros de una misma familia y se hereda siguiendo un patrn recesivo. Esta enfermedad
recibe el nombre de fiebre mediterrnea familiar.
Cmo se produce?
La fiebre mediterrnea familiar es una enfermedad con herencia autosmica recesiva debida a una
mutacin de la regin ms extrema del brazo largo del cromosoma 16.
Predomina en la regin mediterrnea, de ah su nombre, sobre todo entre los varones jvenes de
entre 5 y 15 aos.
La causa de esta mutacin es desconocida, pero se plantean diversos desencadenantes posibles
como por ejemplo agentes infecciosos, alteraciones inmunolgicas o de las catecolaminas.
En los tejidos que se ven afectados, si se analizan al microscopio, se observa un infiltrado de
leucocitos polimorfonucleares.
La fiebre mediterrnea familiar cursa en forma de brotes peridicos que se producen una o dos veces
al mes y que no siguen ningn tipo de patrn de aparicin. Los brotes suelen durar entre 24 y 48
horas. Los pacientes presentan:
Fiebre elevada: incluso de hasta 40C, acompaada de escalofros y diaforesis. Suele
ceder de manera brusca.
Dolor abdominal: se produce en hasta el 90% de los casos. Se inicia a nivel del
hipocondrio derecho o la fosa ilaca derecha y luego se extiende al resto del abdomen,
con distensin abdominal y ausencia de peristaltismo. El dolor se irradia a los hombros o
hacia la espalda, se acompaa de nuseas y vmitos y se debe a la irritacin del
peritoneo. Alcanza su cnit a las 6-12 horas y desaparece en 24-48 horas.
Dolor torcico: secundario a la pleuritis, la inflamacin de la pleura, en ocasiones
acompaado de derrame y roce pleurales. Suele ser unilateral y asociarse a irritacin
peritoneal. Remite en 24-36 horas y con poca frecuencia se asocia a pericarditis.
Dolor articular: puede presentarse de forma aguda, hecho que es ms frecuente, con
inflamacin de una sola articulacin o bien como oligoartritis asimtrica, especialmente en
las grandes articulaciones de las extremidades inferiores. La artritis aguda de la fiebre
mediterrnea familiar suele durar entre 5 y 6 das, presenta una sinovitis exudativa y se
acompaa de fiebre alta. Otra forma de presentacin es la artritis crnica, en forma de
monoartritis u oligoartritis con una impotencia funcional al intentar movilizar pasivamente
las articulaciones del paciente. Afecta esencialmente a las caderas y puede degenerar en
una necrosis sea.
Lesiones cutneas: se dan en una tercera parte de los pacientes en forma de eritema
localizado, especialmente en piernas y dorso del pie. Son placas eritematosas, calientes
y dolorosas que se acompaan de fiebre elevada y dolor articular.
Otras manifestaciones: dolores musculares generalizados, hepatomegalia, esplenomegalia, orquitis o
hematuria.
La complicacin ms frecuente de la fiebre mediterrnea familiar es la amiloidosis, que afecta
principalmente a los riones y puede conducir a una insuficiencia renal crnica. La amiloidosis se
presenta antes de los 40 aos. No existe relacin entre el nmero o la intensidad de los brotes y la
existencia de amiloidosis. En ocasiones la amiloidosis es la nica manifestacin de la fiebre
mediterrnea familiar, cosa que implica un peor pronstico. En general, el pronstico de la fiebre
mediterrnea familiar es muy bueno y depende sobre todo de la existencia de amiloidosis.
Diagnstico
El diagnstico de la fiebre mediterrnea familiar se basa en la clnica del paciente y en una serie de
criterios diagnsticos.
En los anlisis de sangre se apreciar una elevacin de los reactantes de fase aguda, como la
velocidad de sedimentacin globular (VSG) y la protena C reactiva (PCR). Asimismo, se apreciar
una elevacin de los leucocitos y del fibringeno, hecho caracterstico de esta enfermedad.
Los criterios diagnsticos de la fiebre mediterrnea familiar son tres mayores (fiebre recurrente,
afectacin de serosas y lesiones cutneas) y tres menores (elevacin de la VSG, aumento del
fibringeno y elevacin de leucocitos en sangre). Para poder establecer el diagnstico se necesita
que se d la fiebre junto con un criterio mayor y uno menor o bien dos menores.
En aquellos casos en que no se d un nmero suficiente de criterios para el diagnstico se puede
realizar una prueba de estimulacin mediante la inyeccin intravenosa de metaraminol; si en 48 horas
aparecen sntomas compatibles con un brote de fiebre mediterrnea familiar se considera positiva la
prueba.
Tratamiento
El tratamiento se basa en la colchicina, que disminuye el nmero de brotes, as como su intensidad.
Debe usarse de forma preventiva y continuada, no para tratar los brotes ya instaurados. Se puede dar
hasta 3 mg al da para controlar la enfermedad. Los principales efectos secundarios del tratamiento
son las nuseas, los vmitos y la diarrea.
En caso de que el paciente padezca una insuficiencia renal secundaria a la amiloidosis, se puede
plantear un trasplante renal, ya que la administracin de colchicina impide la aparicin de amiloidosis
en el injerto.
Medidas preventivas
Dado que se trata de una enfermedad hereditaria, no existen medidas preventivas para impedirla.
Cabe aconsejar a las personas que tengan familiares que padezcan esta enfermedad que estn
atentos a la posible aparicin de la misma en las primeras etapas de la vida
Sndrome de Sjgren Qu es?
Dentro de los mecanismos de defensa del sistema inmunitario tenemos unos tipos de linfocitos, los
linfocitos B, que se transforman en clulas plasmticas, las clulas encargadas de generar
anticuerpos, compuestos que detectan partes de agentes externos al organismo los antgenos ,
para poder as identificar posibles amenazas y atacarlas, como hacen con bacterias y virus.
En condiciones normales las clulas plasmticas solamente reconocen como extraos elementos
ajenos al organismo y tienen mecanismos para reconocer tambin clulas y protenas propias del
organismo. Ahora bien, cuando por diversos motivos se da una alteracin de esta capacidad de
reconocimiento de los componentes orgnicos como propios, las clulas plasmticas pueden generar
anticuerpos contra el propio organismo y causar alteraciones diversas en funcin del tipo de tejido,
clula o protena que ataquen. Cuando esto ocurre se habla de una enfermedad autoinmune.
Las glndulas exocrinas no son ajenas a estas posibles alteraciones y cuando el organismo crea
anticuerpos que atacan a estas estructuras, las glndulas se atrofian y no pueden producir sus
secreciones habituales. Cuando esto ocurre en varias glndulas y se afectan otras estructuras del
organismo se dice que el paciente padece un sndrome de Sjgren, llamado as en honor al
oftalmlogo sueco que lo describi por primera vez.
Cmo se produce?
En la aparicin del sndrome de Sjgren se cree que hay varios factores que pueden estar implicados,
tanto genticos como hormonales o por la infeccin previa de algn tipo de virus.
Afecta principalmente a mujeres (9 mujeres por cada hombre), la mayora con edades comprendidas
entre los 40 y los 60 aos. Se diferencia entre el sndrome de Sjgren primario, que es el que aparece
aislado, y el secundario, que se da asociado a otras enfermedades, como la artritis reumatoide (30%),
el lupus eritematoso sistmico (20%), la esclerosis sistmica (30%) u otras enfermedades en menor
grado, como la cirrosis biliar primaria o la hepatitis C.
Las clulas plasmticas invaden las glndulas exocrinas y crean una inflamacin que a largo plazo
hace que estas glndulas se atrofien y por lo tanto no puedan llevar a cabo su funcin de secrecin
exocrina. Los principales autoanticuerpos implicados en la aparicin de este sndrome son los
llamado Ro o SS-A y los La o SS-B.
Sntomas
Las principales manifestaciones del sndrome de Sjgren se producen a nivel glandular, pero se trata
de una enfermedad sistmica, con lo cual varios rganos y sistemas pueden verse afectados.
Las glndulas lacrimales estn afectadas, con lo cual se produce un descenso o supresin de la
produccin de lgrimas, cosa que produce una xeroftalmia, una sequedad a nivel corneoconjuntival,
lo que provoca una irritacin constante y una aumento del riesgo de padecer queratoconjuntivitis y
lesiones de la crnea.
A nivel de la mucosa oral se produce un descenso de la salivacin, lo que da lugar a una xerostoma
y a la constante sensacin de sed, cosa que conlleva una polidipsia. La falta de salivacin altera la
percepcin del gusto y el olfato, dificulta el habla y la deglucin y propicia las infecciones orales y las
caries. La infiltracin de las clulas plasmticas puede producir un crecimiento unilateral de una de las
glndulas partidas.
Tambin se ven afectadas las glndulas excretoras de la piel y de la mucosa vaginal, con lo que se
produce una xerodermia importante y una sequedad vaginal, que dificulta las relaciones sexuales.
En referencia a la afectacin sistmica, que es ms frecuente en pacientes jvenes, cabe decir que
las principales manifestaciones son:
pulmonares, con disminucin de la secrecin de moco, cosa que favorece las infecciones
bronquiales y las atelectasias, alveolitis linfocitarias que a la larga pueden dar fibrosis,
amiloidosis o hipertensin pulmonar.
cardiovasculares, menos frecuentes, con la aparicin de pericarditis, fenmeno de
Raynaud o vasculitis.
digestivas, con disfagia, gastritis crnica, malabsorcin intestinal, pancreatitis o afectacin
heptica.
renales, con acidosis tubular o nefritis por los infiltrados de linfocitos.
nerviosas, con vasculitis que pueden provocar microinfartos cerebrales, afectacin de
nervios perifricos o alteraciones psiquitricas; son ms frecuentes en el sndrome de
Sjgren asociado al lupus eritematoso sistmico.
afectacin del tiroides por una tiroiditis de Hashimoto.
musculoesquelticas, con artritis de varias articulaciones, artralgias o miositis con menor
frecuencia.
cutneas, con eritema nodoso o vasculitis aadidas a la xerodermia.
hematolgicas, con anemia crnica, descenso de los leucocitos y aumento de los
eosinfilos; pueden haber adenopatas y darse esplenomegalia.
La mayora de los pacientes se mantienen estables, pero en algunos casos las lesiones pueden
evolucionar hacia un linfoma, principalmente de tipo no Hodgkin y que se da a nivel renal, ganglionar,
pulmonar o gastrointestinal.
Diagnstico
El diagnstico se sospechar en pacientes que presenten clnica de sequedad, sobre todo a nivel
ocular u oral. Se deber realizar una correcta exploracin fsica y diversas pruebas para valorar el
grado de sequedad.
La disfuncin de las glndulas salivares se estudiar principalmente mediante una valoracin del
volumen de saliva producida en un lapso de tiempo determinado. Tambin puede realizarse una
gammagrafa que estudie las glndulas salivares o bien una ecografa. Se puede realizar una biopsia
de una glndula salival menor, pero no suele hacerse por ser una tcnica dolorosa.
La disminucin de la produccin lacrimal se cuantificar mediante el test de Schirmer, que permite
valorar la produccin de lgrima en un tiempo concreto. La observacin del ojo con la lmpara de
hendidura tras usar una tincin concreta permitir apreciar lesiones de queratoconjuntivitis seca
sugestivas de este sndrome.
A nivel del anlisis de sangre se valorar la existencia de anemia y afectacin del nmero y la
proporcin de los leucocitos. Se buscar la presencia de los anticuerpos especficos del sndrome de
Sjgren, los anticuerpos Ro y La. Asimismo, tambin se determinar la presencia de otros
anticuerpos implicados en otras patologas asociadas a esta enfermedad, como el factor reumatoide
(FR), los ANA o las crioglobulinas. Tambin se realizarn serologas para determinar la existencia de
infeccin por el virus de la hepatitis C.
Los criterios diagnsticos del sndrome de Sjgren son 6 y se necesita la presencia de 4 de ellos para
poder establecer el diagnstico. Estos criterios son:
sntomas oculares
signos oculares
sntomas orales
signos orales
biopsia de glndula salival menor compatible con el sndrome de Sjgren
presencia de anticuerpos Ro, La, ANA o FR
La aparicin de un linfoma en estos pacientes debe sospecharse si existen adenopatas,
esplenomegalia o los anticuerpos desaparecen al realizar controles sanguneos.
Tratamiento
El tratamiento es sintomtico, mediante lgrimas artificiales, cremas hidratantes, vulos vaginales y
una correcta hidratacin. En caso de manifestaciones extraglandulares graves se pueden usar
corticoides y si estos no funcionan, inmunosupresores.
Medidas preventivas
El sndrome de Sjgren es una enfermedad autoinmune, con lo cual no existen medidas preventivas
para evitarla.
Polimiositis y dermatomiositis
Qu son?Dentro de los mecanismos de defensa del sistema inmunitario tenemos unos tipos de
linfocitos, los linfocitos B, que se transforman en clulas plasmticas, las clulas encargadas de
generar anticuerpos, compuestos que detectan partes de agentes externos al organismo los
antgenos , para poder as identificar posibles amenazas y atacarlas, como hacen con bacterias y
virus.
En condiciones normales las clulas plasmticas solamente reconocen como extraos elementos
ajenos al organismo y tienen mecanismos para reconocer tambin clulas y protenas propias del
organismo. Ahora bien, cuando por diversos motivos se da una alteracin de esta capacidad de
reconocimiento de los componentes orgnicos como propios, las clulas plasmticas pueden generar
anticuerpos contra el propio organismo y causar alteraciones diversas en funcin del tipo de tejido,
clula o protena que ataquen. Cuando esto ocurre se habla de una enfermedad autoinmune.
Los msculos no son ajenos a estas posibles alteraciones y cuando el organismo crea anticuerpos
que atacan a las fibras musculares, con lo que se produce la muerte de las clulas musculares, se
habla de miopatas inflamatorias, entre las cuales las ms habituales son la polimiositis y la
dermatomiositis.
Cmo se producen?
Las miopatas inflamatorias tienen en algunos casos un componente gentico no determinado.
Asimismo, se ha postulado la importancia de ciertas infecciones virales previas que pueden alterar el
reconocimiento de los tejidos musculares como propios por parte de los anticuerpos.
Dentro de las miopatas inflamatorias cabe destacar unas entidades concretas, a saber:
polimiositis
dermatomiositis infantil
dermatomiositis del adulto
miositis con cuerpos de inclusin
miositis asociadas a neoplasias
miositis asociadas a vasculitis
miositis asociadas a enfermedades del colgeno
La polimiositis suele aparecer en personas jvenes, especialmente mujeres, al igual que la
dermatomiositis del adulto y la infantil. La miositis por cuerpos de inclusin suele afectar ms a
varones jvenes.
En las miopatas inflamatorias se han detectado implicados mecanismos de inmunidad celular, es
decir que se da la intervencin de clulas de defensa como los linfocitos T8, los polimorfonucleares y
los macrfagos, as como de anticuerpos, siendo caractersticos de estas enfermedades los
anticuerpos anti Mi-2, los anti Jo-1 (especialmente en la polimiositis) y los anticuerpos anti SRP, la
presencia de los cuales suele reflejar una afectacin muscular y cardaca severa.
Sntomas
Los sntomas principales de las miopatas inflamatorias derivan de la afectacin muscular, de la
inflamacin crnica que se produce en los msculos y que lleva a la necrosis del tejido muscular.
La polimiositis representa aproximadamente el 35% de las miopatas inflamatorias y se caracteriza
por una afectacin muscular simtrica y de inicio proximal que se instaura a lo largo de semanas o
meses. Los pacientes se quejan de debilidad muscular que les impide realizar actividades cotidianas
y solamente un 20% de los pacientes refieren dolor muscular. Suele asociarse a disfagia que puede
acarrear episodios de broncoaspiracin, con las consiguientes infecciones respiratorias. A nivel
pulmonar se puede dar tanta afectacin de la musculatura intercostal, lo que dificulta la respiracin,
como neumonitis intersticial. El corazn puede verse tambin afectado con miocaridopatas, arritmias
o pericarditis. Rara vez se afecta la musculatura ocular.
La dermatomiositis supone una tercera parte de los pacientes con miopatas inflamatorias. Se
caracteriza por una afectacin muscular igual a la de la polimiositis pero con manifestaciones
cutneas asociadas. En las zonas expuestas al sol aparece un eritema que clsicamente se
denomina en heliotropo y es caracterstico que se d alrededor de los ojos. Sobre las prominencias
seas, como los nudillos, aparecen unas manchas eritematosas que se denominan ppulas de
Gottron. Las manos suelen presentar una piel gruesa y agrietada. Estos pacientes s pueden
presentar dolor muscular con el esfuerzo, as como edema muscular y a la larga atrofia. Con
frecuencia se producen calcificaciones en los msculos afectos. Las manifestaciones orgnicas de la
dermatomiositis son similares a las de la polimiositis.
En la miositis con cuerpos de inclusin la instauracin de los sntomas es ms insidiosa, dura aos, y
la afectacin muscular, a diferencia de las anteriores, es tanto proximal como distal.
Las neoplasias que con mayor frecuencia se asocian a las miopatas inflamatorias son las de pulmn,
ovario, mama, estmago y los sndromes mieloproliferativos. Las miopatas asociadas a tumores
representan menos del 10% del total.
Las miopatas inflamatorias asociadas a colagenopatas son una quinta parte del total y las
enfermedades que con mayor frecuencia se asocian a ellas son la esclerosis sistmica, la artritis
reumatoide, el lupus eritematoso sistmico y la enfermedad mixta del tejido conectivo.
Diagnstico: El diagnstico de las miopatas inflamatorias se sospechar en todo paciente joven
que presente sntomas de debilidad muscular generalizada que impidan las actividades de la vida
diaria sin otras causas aparentes y con o sin la presencia de manifestaciones cutneas sugestivas de
dermatomiositis. Se deber investigar la posible existencia de una neoplasia, una vasculitis o una
enfermedad del tejido conectivo.
En la analtica de sangre se apreciar una elevacin de las enzimas musculares a causa de la
inflamacin y destruccin del tejido muscular. Se podr ver un aumento de la creatinkinasa (CK), la
lactatodeshidrogenasa (LDH) y la aldolasa. Se buscarn especficamente autoanticuerpos habituales
en las miopatas inflamatorias, como los ya mencionados anti Mi-2, anti Jo-1 o anti SRP.
En un electromiograma se apreciar una afectacin muscular sin cambios en la inervacin, con unas
alteraciones caractersticas.
La biopsia muscular de un msculo afecto permitir observar clulas inflamatorias as como un
proceso de destruccin de fibras musculares. En la miositis con cuerpos de inclusin se ver un
material caracterstico que formar corpsculos en el tejido muscular.
Esclerosis sistmica
Qu es
Los tejidos conectivos o conjuntivos son aquellos cuya funcin primordial es aportar sostn e
integracin sistmica al organismo. Estos tejidos permiten diferenciar estructuras y zonas dentro de
los rganos, separarlos entre ellos, conseguir una cohesin que permita que los diferentes
componentes del organismo no estn amontonados unos sobre otros sin forma alguna y son el medio
a travs del cual los vasos y los nervios circulan.
Existen diversos tipos de tejidos conectivos, algunos especializados, como el tejido seo o el
cartlago, y otros menos especializados, como el tejido adiposo o las serosas que recubren los
msculos, los rganos y las articulaciones. Si se produce una alteracin del tejido conectivo de
manera que este se produzca en exceso y por lo tanto constria vasos, rganos, piel y diversos
tejidos, stos sufren una fibrosis, lo cual altera tanto su forma como su funcionalidad. Cuando esto se
produce en unos tejidos concretos y por alteraciones vasculares, inmunolgicas y del colgeno se
dice que el paciente sufre una esclerosis sistmica.
Cmo se produce
La esclerosis sistmica est causada por alteraciones a nivel de los vasos, que se obstruyen y se
vuelven ms frgiles, a nivel de los fibroblastos, que producen colgeno en exceso y van formando
placas que afectan a los rganos y tejidos que sostienen, y a nivel inmunolgico, pues se han
detectado anticuerpos que atacan a tejidos del organismo que no reconocen como propios, como los
anticuerpos ANA, los llamados anticuerpos Scl-70 o los anticuerpos anticentrmero; es por estos
anticuerpos que la esclerosis sistmica se considera una enfermedad autoinmune.
Dentro de la esclerosis sistmica se diferencian dos formas:
Esclerosis sistmica difusa, con una afectacin cutnea de rpida evolucin que se inicia a
nivel distal y va progresando a las zonas ms proximales. Se asocia a alteraciones
gastrointestinales, pulmonares, renales, cardacas y articulares.
Esclerosis sistmica limitada, de progresin lenta y afectacin exclusiva de dedos y dorso
de las manos y antebrazos. Se asocia a sndrome de Raynaud y con el paso del tiempo
tambin se da afectacin pulmonar y gastrointestinal. En ocasiones aparece en el
contexto del llamado sndrome de CREST.
Cabe decir que existe una forma de esclerosis cuya afectacin es meramente cutnea, la llamada
esclerodermia localizada. Su mecanismo de accin es similar pero solamente afecta a la piel, el tejido
subcutneo, el msculo y en ocasiones al periostio. Suele manifestarse ya en la infancia y muy rara
vez afecta a otros rganos.
Sntomas
Esta enfermedad afecta a muchos rganos y sistemas, de ah su nombre de esclerosis sistmica. Por
aparatos, las diferentes manifestaciones de esta entidad pueden ser:
Cutneas
o esclerosis distal de dedos
o dedos edematosos
o sndrome de Raynaud
o prdida de los pliegues cutneos, lo que limita la movilidad y reduce la
expresin facial, caracterstico de estos pacientes
o ulceraciones en las puntas de los dedos, clsicamente denominadas
cicatrices de mordedura de rata
o alteraciones en la pigmentacin
o telangiectasias y calcificaciones en tejidos blandos
Musculoesquelticas
o dolor e inflamacin articular por inflamacin de la sinovial
o afectacin muscular y tendinosa
Digestivas
o alteracin de la movilidad del esfago y del esfnter inferior, lo que conlleva
reflujo gastroesofgico
o enlentecimiento de la motilidad gstrica y duodenal
o malabsorcin intestinal a causa de la fibrosis
o en menos de un quinta parte de los pacientes se asocia a cirrosis biliar
Pulmonares
o afectacin intersticial, sobre todo en la parte inferior de los pulmones, con
una dificultad respiratoria progresiva que es la principal causa de muerte de
estos pacientes
o inflamacin pleural con posible derrame
o fibrosis alveolar con una consiguiente hipertensin pulmonar
Cardacas
o pericarditis y fibrosis del miocardio, con lo que se dificulta el llenado y vaciado
del corazn
o hipertensin arterial
o arritmias y alteraciones de la conduccin
Renales
o insuficiencia renal, una de las principales causas de muerte en estos
pacientes
o hipertensin arterial maligna
Neurolgicas
o polineuropatas
o neuralgia del nervio trigmino
o parestesias
En ocasiones la esclerosis sistmica se asocia a otras patologas, como el sndrome de Sjgren, la
tiroiditis de Hashimoto o la cirrosis biliar primaria.
Diagnstico
El diagnstico de la esclerosis sistmica se basar eminentemente en la clnica del paciente.
En la analtica de sangre se apreciar una elevacin de la velocidad de sedimentacin globular
(VSG). Se debern buscar especficamente anticuerpos que puedan estar elevados en esta
patologa, como los Scl-70, los anticentrmero o los ANA.
La capilaroscopia es una tcnica que permite valorar la afectacin de los capilares del lecho de la
ua, que en el caso de la esclerosis sistmica muestran un patrn caracterstico de asas capilares
dilatadas con o sin prdida y destruccin de las mismas en funcin del tipo de afectacin, difusa o
limitada respectivamente.
Con todo esto, cabe decir que la existencia de esclerodermia a nivel proximal en los dedos de las
manos es suficiente para diagnosticar la esclerosis sistmica. Asimismo, existen unos criterios
menores, que son la fibrosis pulmonar bilateral inferior, la esclerodactilia o la presencia de cicatrices
de mordedura de rata en los dedos; si concurren dos de estos tres criterios tambin se puede dar el
diagnstico de esclerosis sistmica.
Tratamiento
El tratamiento de la esclerosis sistmica se basar sobre todo en el tratamiento de los sntomas, en
frmacos que puedan inhibir la sntesis del colgeno, en evitar factores externos que puedan agravar
los sntomas, como el fro o el tabaco, y en potenciar el ejercicio fsico moderado.
Frmacos como la penicilamina, la colchicina o el interfern gamma pueden inhibir la sntesis del
colgeno y frenar la progresin de la enfermedad. Para evitar la clnica del Raynaud se debe evitar la
exposicin al fro y se puede tratar con prostaglandinas o vasodilatadores antagonistas del calcio.
Los corticoides se administrarn para tratar la sinovitis, los edemas y la inflamacin alveolar. En caso
de fibrosis pulmonar se dar tratamiento con corticoides y ciclofosfamida.
La esofagitis y el reflujo gastroesofgico se tratarn con medidas dietticas y frmacos anticidos.
La hipertensin arterial, as como la afectacin renal, se intentar controlar con antihipertensivos tipo
IECA.El tratamiento de la esclerosis sistmica se basar sobre todo en el tratamiento de los sntomas,
en frmacos que puedan inhibir la sntesis del colgeno, en evitar factores externos que puedan
agravar los sntomas, como el fro o el tabaco, y en potenciar el ejercicio fsico moderado.
Medidas preventivas
La esclerosis sistmica es una enfermedad de origen autoinmune, con lo cual no existen medidas
preventivas para evitarla.
Artritis psorisica: Qu es?
La psoriasis es una enfermedad de la piel frecuente en la que se forman zonas cutneas de eritema
cubiertas de escamas. Las zonas donde ms frecuentemente aparecen son el cuero cabelludo, los
codos, las rodillas y la parte baja de la espalda. Algunos casos son tan leves que pueden pasar
inadvertidos. En otros casos, la psoriasis puede ser muy extensa, afectando a grandes reas de la
piel.
A pesar de que la psoriasis es una enfermedad bsicamente cutnea, hasta una tercera parte de los
pacientes que se ven afectados de esta enfermedad pueden padecer una afectacin de diversas
articulaciones en forma de artritis. Cuando esto sucede se dice que el paciente padece una artritis
psorisica.
Cmo se produce?
Mientras que los pacientes con psoriasis presentan manifestaciones cutneas en general ya durante
la infancia o la adolescencia, la afectacin articular asociada a esta enfermedad no suele aparecer
hasta ms adelante, entre los 20 y los 40 aos. La afectacin articular probablemente tiene un origen
inmunolgico.
Parecer ser que existe una predisposicin gentica familiar a padecer artritis psorisica. Se ha visto
que existe una asociacin con un marcador, el HLA B27, en pacientes con artritis psorisica con
sacroiletis, sea sta unilateral o bilateral.
Sntomas
La artritis psorisica tiene diversas formas de manifestarse. En todos los casos la afectacin cutnea
precede en el tiempo a la artritis. Las formas de presentacin son:
Oligoartritis asimtrica: es la forma ms frecuente (50%) y afecta a hombres y mujeres en
igual proporcin. Tanto las extremidades superiores como las inferiores pueden verse
afectadas en esta forma. A diferencia de lo que ocurre con la artritis reumatoide, las
articulaciones interfalngicas distales se ven afectadas, as como las proximales. Si
ambas articulaciones presentan artritis se produce una dactilitis, comnmente conocida
como dedo en salchicha. En general suele haber una onicopata asociada, tambin a
diferencia de la artritis reumatoide.
Poliartritis simtrica: afecta a una 25% de pacientes, con predominio entre las mujeres. Se
da una afectacin simtrica en varias articulaciones de extremidades superiores e
inferiores. Similar en su presentacin a la artritis reumatoide, se diferencia de ella por la
existencia de onicopata, la afectacin de las articulaciones interfalngicas distales y la
ausencia de ndulos subcutneos.
Espondilitis: se da en un 25% de los pacientes, principalmente en hombres. Se caracteriza
por afectacin de la columna, sobre todo a nivel lumbar y sacroileal, asociada o no a
alteraciones en articulaciones perifricas. Puede darse una tendinitis aqulea, al igual que
en la espondilitis anquilopoytica, y existe onicopata. Una tercera parte de los pacientes
con esta forma de artritis psorisica presentan alteraciones intestinales.
Afectacin aislada de las interfalngicas distales: representa el 5% de las formas de artritis
psorisica y en general suele evolucionar hacia otras formas con afectacin de ms
articulaciones.
Mutilante: un 5% de los pacientes presenta esta forma agresiva en la que se produce una
artritis destructiva con resorcin de las articulaciones interfalngicas, metacarpianas y
metatarsianas. Puede aparecer aislada o asociarse a otras alteraciones articulares.
Diagnstico
El diagnstico debe sospecharse en todo paciente afectado de psoriasis que adems presente
alteraciones de caractersticas artrticas en las diferentes formas comentadas anteriormente.
En la analtica de sangre no se apreciar ningn cambio significativo salvo la elevacin de los
reactantes de fase aguda, como la velocidad de sedimentacin globular (VSG) y la protena C
reactiva (PCR). En una cuarta parte de los pacientes que padecen artritis psorisica en su forma de
poliartritis simtrica se detecta factor reumatoide en sangre.
En las radiografas de las articulaciones afectas se observarn erosiones y una disminucin del
espacio articular. A diferencia de la artritis reumatoide, no habr osteoporosis. Cuando se da una
resorcin de las articulaciones interfalngicas distales o proximales se crea una imagen radiolgica
caracterstica que recibe el nombre de lpiz-copa.
Tratamiento
El tratamiento de la artritis psorisica se basar inicialmente en el control del dolor, mediante el uso
de antiinflamatorios no esteroideos (AINE) o bien con corticoides a dosis bajas.
En caso de que la afectacin articular sea severa se usarn frmacos moduladores de la enfermedad,
especialmente el metotrexato. Los frmacos como la hidroxicloroquina, que podran mejorar la
afectacin articular, no se utilizan en pacientes con artritis psorisica porque su uso puede empeorar
las lesiones cutneas.
Si, pese a todo, la afectacin progresa se usarn inmunosupresores, como por ejemplo el etanercept,
el infliximab o el adalimumab.
Medidas preventivas: No existen medidas preventivas para evitar la artritis psorisica. Sin embargo,
cabe recordar a los pacientes con psoriasis que es importante que estn atentos a la posible
afectacin articular para acudir cuanto antes a su especialista.
Enfermedad de Paget
Qu es?
Pese a su aparente inmovilidad, el hueso no deja de ser un tejido vivo ms del organismo formado
por unas clulas que van renovndose constantemente. El tejido seo esta compuesto por material
extracelular calcificado, la llamada matriz sea, y diferentes tipos de clulas. Las principales clulas
del tejido seo son los osteocitos, que son las clulas seas maduras que se hallan en el hueso
completamente formado, los osteoblastos y los osteoclastos.
Los osteoblastos son las clulas que se encargan de la formacin de matriz sea; la van creado a su
alrededor y cuando sta se mineraliza quedan atrapados en su interior, baja su actividad y se
trasforman en osteocitos.
Los osteoclastos son los antagonistas de los osteoblastos, ya que su funcin consiste en destruir la
matriz sea para reabsorber hueso y as ir renovndolo.
La funcin conjunta de osteoblastos y osteoclastos permite que el hueso se vaya renovando y exista
un equilibrio entre la resorcin y la formacin de hueso. Cuando por alguna causa se produce un
desequilibrio de este proceso y la resorcin se ve aumentada puede ser que el paciente padezca lo
que se conoce como enfermedad de Paget, que recibe el nombre en honor al cirujano britnico que la
describi por primera vez en 1876.
Cmo se produce?
La enfermedad de Paget es ms frecuente en los hombres que en las mujeres y suele afectar con
ms frecuencia a mayores de 65 aos de edad. En su origen se barajan tanto factores genticos
como diversos tipos de herencia, as como posibles infecciones virales de la infancia, dado que en
ocasiones se hallan inclusiones virales en los osteoclastos de los pacientes afectos de dicha
enfermedad.
En la enfermedad de Paget existe un aumento de la actividad de los osteoclastos, con lo cual se
produce un aumento de la resorcin sea. El hecho de que el hueso vea aumentado su recambio
estimula tambin la sntesis de nuevo tejido seo. Sin embargo, este tejido neoformado es ms denso
y tiene una menor irrigacin sangunea, con lo que no es hueso estructuralmente normal.
La enfermedad pasa por una fase inicial, en la cual predomina la resorcin sea, un fase mixta, en la
que la sntesis de nuevo hueso va a la par con la destruccin del tejido seo, y una fase final en al
que predomina la existencia de hueso denso nuevo con una estructura alterada y que provoca
deformidades seas y otros sntomas.
Sntomas
La mayora de los pacientes con enfermedad de Paget no presenta inicialmente ningn sntoma y el
hallazgo de las alteraciones es casual al realizar una analtica. La principal manifestacin de esta
enfermedad es el dolor seo, un dolor que no tiene relacin con el movimiento, sordo y constante, sin
antecedentes traumticos previos. Suele darse especialmente a nivel facial, dorsal, lumbosacro,
craneal y de extremidades inferiores.
Los procesos contantes de resorcin y formacin sea hacen que el hueso se deforme y los tejidos
circundantes se vean afectados, con lo que es normal que aparezca tumefaccin en las
extremidades. A causa de estas deformaciones la marcha se puede ver alterada si stas afectan a los
huesos de las extremidades inferiores. La afectacin de los huesecillos de la cadena sea del odo
medio puede provocar una hipoacusia progresiva.
La base del crneo, de verse afectada, puede comprimir la mdula espinal por el crecimiento seo,
con lo cual pueden darse dficits neurolgicos.
Dado que el hueso que se forma no tiene la estructura habitual, se trata de un hueso ms frgil, con
lo cual existe un mayor riesgo de fracturas patolgicas, es decir, fracturas producidas por la mala
calidad del hueso y la incapacidad para ejercer su funcin de soporte.
La creacin de tejido conlleva la formacin de nuevos vasos, cosa que aumenta el trabajo de bombeo
que tiene que realizar el corazn, con lo que en casos extremos se puede llegar a una situacin de
insuficiencia cardaca.
El aumento de calcio en sangre y orina puede favorecer la formacin de litiasis renales de origen
clcico.
Un 1% de los pacientes puede presentar un sarcoma seo asentado sobre el hueso afecto. Esta
complicacin debe sospecharse si existe un aumento del dolor, de la tumefaccin y una elevacin
marcada de la fosfatasa alcalina en sangre.
Diagnstico
La enfermedad de Paget se sospechar en todo paciente varn en la edad adulta que presenta una
clnica de dolor seo acompaado de deformidades seas caractersticas y alguno de los sntomas
mencionados anteriormente.
En la analtica de sangre se puede apreciar un aumento moderado del calcio, aunque no siempre. Se
dar un aumento tanto de los parmetros que indican formacin sea (fosfatasa alcalina, osteocalcina
y procolgeno) como de los que reflejan la resorcin sea (fosfatasa cida, hidroxiprolina y piridolina).
En las radiografas se pueden apreciar lesiones caractersticas de esta enfermedad. El crneo
presenta una superficie de aspecto algodonoso a causa de la resorcin sea y a largo plazo la
bveda craneal se aplana. Las vrtebras adquieren una forma cuadrangular y los huesos largos se
arquean. Es caracterstica la torsin de la tibia hacia el exterior, lo que se conoce como tibia vara o
tibia en sable. Asimismo, se aprecia un aumento del tamao seo de forma localizada. La tomografa
axial computadorizada (TAC) puede ser til para evaluar regiones seas que no se afecten con tanta
frecuencia.
La gammagrafa sea mediante bifosfonatos marcados radioactivamente permitir apreciar la
extensin de la enfermedad.
Tratamiento
Muchos pacientes no presentan sntomas, con lo cual solamente se debe dar tratamiento cuando
stos aparezcan. La analgesia es esencial para el control del dolor.
El tratamiento especfico debe iniciarse si el dolor seo es persistente y no se controla, se existe
compresin nerviosa, si se dan deformidades seas rpidamente progresivas que afectan la marcha,
si se producen fracturas seas o si existe insuficiencia cardaca o hipercalcemia.
El principal tratamiento son los bifosfonatos, como el risedronato o el alendronato, que inhiben a los
osteoclastos, con lo cual disminuye la resorcin sea y la consiguiente formacin de hueso. La
calcitonina es otra opcin teraputica, dado que esta hormona tambin inhibe a los osteoclastos.
En caso de fracturas patolgicas deber valorarse la necesidad de someter al paciente a una
intervencin quirrgica ortopdica.
Medidas preventivas
No existen factores de riesgo modificables para la enfermedad de Paget, con lo cual no hay medidas
preventivas para poder evitar esta enfermedad.
Medidas preventivas
No existen factores de riesgo modificables para la enfermedad de Paget, con lo cual no hay medidas
preventivas para poder evitar esta enfermedad.
Espoln
El calcneo es un hueso localizado en el taln del pie. Se trata de un hueso con forma de
paraleleppedo irregular y sobre el cual suele recaer gran parte del peso del pie, por lo que se trata de
un hueso macizo y compacto. En su cara posterior se inserta el tendn de Aquiles y en su cara
inferior, la ms cercana al suelo, existen tres protuberancias, una anterior y dos posteriores.
LO QUE DEBES SABER
Qu es: una inflamacin provocada en la planta del pie y el taln debida a un exceso de
carga y presin.
Sntoma: dolor intenso en la zona del taln, en forma de pinchazos, al ponerse en pie.
Consejos: reducir la actividad fsica y hacer reposo, corregir el exceso de peso, y adoptar
una correcta higiene postural sin sobrecargar la zona de los talones y usando un calzado
adecuado.
Cmo se produce?
En la base del calcneo y a causa de una presin excesiva y continua ejercida sobre el hueso,
el tejido seo se inflama de manera crnica y se produce una formacin anmala que suele tener
forma de gancho, de pa, como el que tienen algunas aves gallinceas en la parte inferior y trasera
de sus patas; de ah el nombre de espoln.
A cada paso que se realiza los talones tienen que soportar todo el peso del cuerpo y con la marcha
esta carga puede llegar a alcanzar 20 veces el peso corporal. La carga repetida del movimiento de la
marcha se atena gracias al cojinete de grasa que hay en el taln y sobre el que se asienta el hueso
calcneo, y a la fascia plantar, una capa fibrosa que recorre la superficie de la planta del pie desde el
taln hasta los dedos. Si se realiza un presin continua de la musculatura sobre estas estructuras
plantares el hueso puede llegar a daar la fascia plantar, produciendo una herida, ante la cual el
hueso reaccionar como si se tratase de una fractura, produciendo tejido de inflamacin que
posteriormente se calcificar, formndose el espoln seo calcneo.
En un tercio de los casos el espoln y la consecuente inflamacin del fascia plantar, la fascitis plantar,
afecta a ambos pies. Suele ser frecuente en personas entre los 40 y los 60 aos. La obesidad, las
profesiones que conllevan caminar mucho o estar mucho tiempo de pie y los pies planos o cavos son
factores de riesgo para la aparicin del espoln calcneo. Tambin se relaciona su aparicin con los
traumatismos o el uso de calzado inadecuado con escaso soporte para el arco de la planta del pie.
Sntomas
Los sntomas del espoln calcneo sern los derivados de la presin y lesin que se ejerce sobre la
fascia plantar. Se produce undolor intenso, en forma de pinchazos, en la zona del taln (lo que se
denomina una talalgia). El dolor mejora con el reposo pero reaparece al ponerse de nuevo en
movimiento, por eso es un dolor que inicialmente suele dejar descansar pero que se nota sobre todo
al ponerse en pie al levantarse. El dolor empeora con la marcha, especialmente al andar sobre un
terreno duro que ejerza ms resistencia a la marcha.
Diagnstico
El diagnstico se basar en la descripcin del dolor que haga el paciente. Con una
simpleradiografade perfil del pie se puede apreciar la presencia del espoln calcneo. Por lo general
no se requiere realizar ninguna otra prueba complementaria.
Es importante realizar el diagnstico diferencial con la enfermedad de Ledderhose, una alteracin
poco frecuente del tejido conectivo que afecta a la fascia plantar en su totalidad, haciendo que esta se
retraiga y causando deformacin y dolor.
Tratamiento
En el tratamiento del espoln calcneo y la fascitis plantar consiguiente son esenciales lasmedidas
higinicas posturales y de deambulacin. Se requiere el uso de un calzado ergonmico, con
suficiente soporte plantar para que el taln no apoye prcticamente sobre el suelo. Conviene reducir
la actividad fsica y hacer un reposo relativo. Si se realiza una actividad fsica como correr conviene
realizar un calentamiento adecuado antes de la actividad fsica y aplicar fro local al finalizarla.
Asimismo, es importante corregir el exceso de peso.
Para el tratamiento del dolor se pueden realizar tandas ms o menos prolongadas con
antiinflamatorios no esteroideos (AINE). En ocasiones se pueden realizar infiltraciones de corticoides
en la zona del dolor, pero su efecto es solamente a corto plazo y suelen ser bastante dolorosas. En
casos de dolor severo que no responde al tratamiento mdico tras ms de un ao se puede recurrir a
la ciruga, aunque el 80% de los casos suelen mejorar en menos de un ao de tratamiento
conservador.
Medidas preventivas
El espoln calcneo se puede prevenir con una correcta higiene postural, no sobrecargando la zona
de los talones y procurando usar un calzado adecuado, as como moderando la actividad fsica. Ante
la aparicin del dolor es importante ponerse en contacto con el traumatlogo.
Tendinitis
LO QUE DEBES SABER...
Los tendones estn situados en cualquier parte del cuerpo (brazos, piernas, hombros)
por lo que la afectacin puede producirse en todas las zonas anatmicas.
La causa ms habitual de la tendinitis suele ser el movimiento repetitivo.
El primer sntoma es la molestia al realizar un movimiento en cuestin. Posteriormente
viene la irritacin, la inflamacin y, finalmente, el dolor.
Qu es?
Un tendn es una banda de tejido fibroso que tiene la funcin de unir el msculo a los huesos
permitiendo el movimiento. Al tirar de los msculos, a travs de los tendones, se mueven los huesos.
Los tendones estn situados en cualquier parte del cuerpo (brazos, piernas, hombros) por lo que la
afectacin puede situarse en todas las zonas anatmicas.
Causas
La causa ms habitual de la tendinitis suele ser el movimiento repetitivo. Esto sucede tanto en
personas que, debido a sutrabajo, realizan movimientos diarios constantes sobre la misma
articulacin, como la mueca con el uso del ratn, o en deportistas amateurs o profesionales que
repiten una misma funcin.
En el caso del deportista amateur, el tendn no est acostumbrado a realizar una actividad concreta
por lo que puede irritarse y acabar inflamndose. Un ejemplo es el ciclista amateur que sufre una
inflamacin del tendn rotuliano en las rodillas. En cambio, si el deportista tiene mayor experiencia, ir
aumentando la carga de forma progresiva.
De todos modos, la edad es otro factor que interviene en la posible alteracin y aparicin de esta
patologa. Un tendn sano y joven tiene una mayor capacidad de desplazamiento y de elasticidad que
el tendn de una persona mayor. En este ltimo caso, cualquier alteracin intrnseca al tendn puede
degenerarlo ms fcilmente.
Sntomas
El primer sntoma de la tendinitis es la molestia al realizar un movimiento en cuestin. El tendn se
irrita y se inflama por lo que su grosor aumenta y, finalmente, con el movimiento acaba apareciendo el
dolor. Este dolor puede ser llevadero y hay quien se acaba acostumbrando pero tambin puede
llegar a ser limitante e, incluso, dejar una parte del cuerpo sin capacidad de movimiento por la
impotencia que llega a producir.
Dnde se produce?
Las localizaciones ms frecuentes de tendinitis son:
Tendn de Aquiles: aparece dolor e hinchazn en la zona del taln, por la parte posterior.
Suele aparece en corredores, jugadores de baloncesto
Tendn Rotuliano: el dolor aparece en la parte anterior de la rodilla. Los ciclistas, atletas,
saltadores suelen padecer este tipo de tendinitis.
Manguito de los rotadores: el dolor se concentra en un conjunto de tendones que se
encargan de permitir la rotacin del hombro. Es muy caracterstica en nadadores.
Tratamiento
La principal medida en caso de tendinitis es descansar y reposar la articulacino el tendn afectado
para reducir la inflamacin y evitar que se inflame an ms. Posteriormente, colocar hielo ser til ya
que el frio acta como antiinflamatorio tpico.
Respecto a los frmacos antiinflamatorios, nicamente se tomarn en caso de que haya una
recomendacin prescrita por un facultativo para usar los ms adecuados a cada problema. Existen
distintos tipos de antiinflamatorios y la dosificacin y posologa puede variar de un tipo a otro. Hay
mdicos que dan la opcin de la infiltracin, es decir, colocar directamente en la zona afectada
tratamiento antiinflamatorio para acelerar el proceso y llegar a resultados ms rpidos.
Prevencin
La prevencin es la mejor manera de evitar ms lesiones. La persona que suele estirar o realizar
progresiones de carga y tiempo en su entrenamiento suele evitar, en gran medida, la aparicin de
este problema.
Una mala evolucin de una tendinitis puede dificultar la lesin, que difcilmente tiene solucin no
quirrgica. En caso extremo, el tendn puede llegar a romperse por lo que, en general, deber
operarse para no perder la correcta movilidad de la estructura anatmica afectada.
Sndrome del Tunel Carpiano
LO QUE DEBES SABER...
Afecta a trabajadores con ocupaciones o actividades que requieran el uso repetitivo de las
manos y las muecas
El aumento del nmero de personas que utilizan ordenadores y teclados ha provocado
tambin un incremento del sndrome del tnel carpiano
Medidas preventivas: mover solamente los dedos al teclear, mantener una mecnica
corporal adecuada o realizar perodos de descanso cortos y frecuentes, entre otras.
Qu es?
El tnel carpiano, situado en la cara anterior de la mueca, es un tnel anatmico formado por un
conjunto de ligamentos y huesos. Por su interior, pasa el nervio mediano que, junto con los tendones,
permite cerrar y abrir la mano. Cuando el tnel se estrecha, se produce la compresin del nervio, la
que provoca el sndrome del tnel carpiano.
Causas
Son muchas las causas que provocan el estrechamiento del tnel, produciendo la inflamacin de las
estructuras anatmicas (articulaciones y tendones). Entre ellas, encontramos las enfermedades de los
huesos (artritis, gota), el tiroides, la diabetes, las fracturas seas, los tumores, las alteraciones
hormonales (embarazo), etc.
Es bastante comn que afecte a trabajadores con ocupaciones o actividades que requieran el uso
repetitivo de las manos y las muecas (movimientos repetidos de mano y mueca, posiciones
repetitivas forzadas de la mueca) o traumatismos locales (uso regular y continuado de herramientas
de mano vibrtiles).
El aumento del nmero de personas que utilizan ordenadores y teclados ha provocado tambin un
incremento del sndrome del tnel carpiano, mientras que otras lesiones ocupacionales se han
estabilizado.
Sntomas
Los sntomas tienden a aparecer por las noches o durante la realizacin de actividades cotidianas,
como conducir, leer el peridico o teclear en el ordenador. Al inicio, se trata de un dolor en la regin
de la mueca y del antebrazo, asociada a sensacin de acorchamiento (insensibilidad), calambres
(sensacin de corriente) y hormigueos en los dedos pulgar, ndice, medio y parte del anular.
Los sntomas ms tardos incluyen debilidad y atrofia de algunos msculos de la mano (sobre todo en
la almohadilla que hay bajo el pulgar), as como torpeza al manipular objetos por prdida de fuerza. El
STC puede llegar a ser tan incapacitante que la persona puede tener que dejar de trabajar y no poder
realizar ni siquiera tareas simples.
Diagnstico
El diagnstico se basa en:
Historia clnica detallada: antecedentes mdicos, ocupacin profesional, caractersticas
del dolor (localizacin, irradiacin, relacin con trabajos manuales, horario de
presentacin, mano dominante, tiempo de evolucin), presencia de otros sntomas
(insensibilidad, hormigueos...).
Exploracin fsica detallada: tras la sospecha clnica se deber realizar una exploracin
de la sensibilidad y fuerza de la mano, as como maniobras que desencadenen la
sintomatologa.
Se pueden realizar las siguientes pruebas diagnsticas:
Radiografa de mueca.
Electromiograma y estudios de conduccin nerviosa: para confirmar el diagnstico y
valorar el grado de afectacin del nervio mediano, se solicita un estudio neurofisiolgico
consistente en un electromiograma (EMG) y un estudio de conduccin nerviosa (ECN).
Los estudios electromiogrficos son tiles cuando son positivos pero pueden ser
negativos en algunos pacientes.
Otras: analtica en sangre si existe sospecha de enfermedad asociada, radiografa de la
regin cervical si se sospecha un origen cervical (hernia) o radiografa de trax.
Tratamiento
Tratamiento etiolgico: en aquellos casos en los que se identifique una enfermedad
asociada hay que instaurar un tratamiento adecuado de la misma.
Tratamiento conservador: en casos leves moderados se recomienda cambiar las
costumbres a la hora de utilizar la mano (medidas posturales y ergonmicas), reposo, uso
de una frula que mantenga la mueca en posicin recta (puede ayudar a reducir la
presin en el nervio), medicamentos antiinflamatorios por va oral, infiltraciones de
corticoides en el tnel carpiano y rehabilitacin ocupacional.
Tratamiento quirrgico: si persisten los sntomas a pesar del tratamiento mdico o si
stos son muy graves estara indicado el tratamiento quirrgico. Consiste en realizar una
incisin en la mueca y en liberar el nervio a lo largo del tnel carpiano. Habitualmente no
tiene complicaciones y se suele realizar de forma ambulatoria.
Medidas preventivas
Con el fin de evitar el Sndrome del Tnel Carpiano se recomienda:
Mover solamente los dedos al teclear: la mueca debe mantenerse siempre recta. Si el
teclado tiene una almohadilla en la parte inferior, es conveniente para apoyar las
muecas en los periodos de descanso.
Mantener una postura corporal adecuada: la columna debe estar apoyada contra el
respaldo de la silla, los hombros relajados, los codos a los lados del cuerpo, las muecas
rectas y los pies planos sobre el suelo. Los materiales de trabajo y las pantallas deben
situarse a nivel de los ojos para no tener que flexionar el cuello. Es importante mantener
una buena postura para ayudar a las funciones de circulacin y de los nervios en la
regin del brazo y mano.
Realizar perodos de descanso cortos y frecuentes.
Usar una muequera por las noches o cuando se trabaja en casa: ayuda a mantener la
mueca en posicin neutra o recta y favorece su descanso.
El sndrome de Marfan
LO QUE DEBES SABER...
Se trata de una alteracin del tejido conjuntivo.
Quienes sufren la forma clsica del sndrome son personas altas y delgadas, de rostro
alargado enjuto, extremidades y dedos muy largos.
Como es una enfermedad hereditaria no tiene tratamiento, pero s se tratan las
alteraciones a nivel cardiovascular u oftalmolgico que se puedan presentar.
El tejido conjuntivo es un tipo de tejido del organismo con diversas presentaciones que se encarga
de dar fijacin y sostn a los rganos del cuerpo humano, limitando los compartimientos de las
clulas especializadas que conforman los tejidos y los rganos, y estableciendo el espacio por el cual
trascurren las estructuras vasculares y nerviosas que irrigan e inervan dichos rganos. Este tejido
est formado por muchas fibras de mayor o menor elasticidad, segn cul sea su funcin.
Cmo se produce?
El sndrome de Marfan fue descrito por primera vez por el mdico francs Antoine Marfanen 1896.
Se trata de una enfermedad que afecta a uno de cada 5.000 nacidos vivos y que se hereda de forma
autosmica dominante, es decir, que basta tener la alteracin en una sola de las dos copias del gen
que la causa para que se manifieste la enfermedad.
Se ha descubierto que la enfermedad se produce a raz de una alteracin en el gen FBN1, localizado
en el cromosoma 15, y que codifica la formacin de una protena, la fibrilina-1, que forma parte del
tejido conectivo. Al producirse una alteracin en esta protena las fibras que se crean son ms rgidas,
pierden elasticidad, de manera que para compensar las fibras se alargan desmesuradamente.
En un 30% de los casos se ha visto que los pacientes no presentan antecedentes en la familia y se
trata de casos espordicos debidos a mutaciones espontneas.
Sntomas
Existen tres formas del sndrome de Marfan:
Neonatal, en la que se detecta en la ecografa del segundo trimestre una insuficiencia de
la vlvula tricspide del corazn y los recin nacidos suelen fallecer en poco tiempo a
causa de una insuficiencia cardaca.
Infantil, en la que mayormente se produce una dilatacin de la aorta.
Clsica, la ms frecuente, con un cuadro ms abigarrado.
Los individuos con la forma clsica del sndrome de Marfan son personas altas y delgadas, ms de lo
habitual para la edad que tienen y por encima de la media poblacional. Tienen un rostro alargado y
enjuto, con una mandbula pequea (micrognatia) y un paladar ojival. Presentan unas manos con
unos dedos muy largos y estrechos, lo que se denominaaracnodactilia. Tanto brazos como piernas
son extraordinariamente largos y laxos en sus articulaciones (salvo con frecuencia en los codos).
Presentan un trax excavado o al contrario, protruyente (en quilla), y con frecuencia se ven afectados
de escoliosis. Suelen tener pies planos con unos dedos tambin exageradamente largos y laxos.
A nivel interno pueden presentar diversas alteraciones cardacas, principalmente dilatacin de la aorta
o prolapso de la vlvula mitral.
Tambin se dan alteraciones oftalmolgicas, como miopa severa, desprendimiento de
retina, cataratas y sobre todo luxacin del cristalino.
En ocasiones pueden sufrir un neumotrax o dolores radiculares que siguen el recorrido de una raz
nerviosa por alteraciones de la duramadre, una de las meninges que recubren el encfalo y la
mdula espinal.
No se asocia a retraso mental ni del aprendizaje, pero el aspecto de los pacientes puede mermar su
capacidad de socializacin.
Diagnstico
El diagnstico se basa en la exploracin del paciente, observando los rasgos caractersticos de los
pacientes afectos del sndrome de Marfan. No se vern alteraciones analticas ni en sangre ni en
orina.
Se debe realizar un ecocardiograma y un estudio de imagen vascular mediante un angioTAC para
valorar el posible grado de afectacin tanto del corazn como de la aorta.
Asimismo, es importante realizar una exhaustiva evaluacin oftalmolgica para detectar posibles
alteraciones tanto a nivel del cristalino como de la retina.
En ocasiones se lleva a cabo tambin una evaluacin gentica para determinar las mutaciones en la
fibrilina-1.
Tratamiento
Se trata de un sndrome que en s no tiene tratamiento; lo que se busca es tratar aisladamente las
posibles alteraciones que los pacientes puedan presentar, especialmente a nivel cardiovascular y
oftalmolgico.
Medidas preventivas
Al tratarse de un sndrome hereditario no existen medidas preventivas. En caso de existir
antecedentes familiares o padecer la enfermedad tal vez convendra someterse a un consejo gentico
antes de tener descendencia.
Sndrome de fatiga crnica
Cuando la fatiga no remite al descansar, impide realizar tareas sencillas y empeora con la actividad
fsica y mental, estamos delante de un caso de Sndrome de Fatiga Crnica (SFC). Es, por tanto,
distinto del cansancio que podamos sufrir a veces fruto de un ritmo de vida cada vez ms cargado de
actividades (laborales, familiares, sociales). Quienes sufren SFC conviven con un trastorno de
origen desconocido, que incapacita incluso para realizar tareas sencillas y que se ha convertido en un
reto para mdicos e investigadores.
LO QUE DEBES SABER
Afecta a: principalmente a mujeres entre los 30 y los 50 aos.
Sntomas: cansancio extremo durante un periodo superior a seis meses.
Consecuencias: al tratarse de una enfermedad prolongada en el tiempo, muchos pacientes
desarrollan sntomas de depresin y aislamiento.
Cansancio continuo y extremo
El SFC es una enfermedad de evolucin benigna que produce en quien la sufre una sensacin de
fatiga extrema (parecida a un sndrome viral como la gripe, pero de mayor duracin). Adems,
sta no desaparece al descansar ni empieza a causa de la prctica de ejercicio fsico o de
desarrollar una actividad intelectual intensa, si bien son actividades que aumentan la sensacin de
fatiga. Por otro lado, es mucho ms intensa que la que puede producir la realizacin de las tareas
diarias y se prolonga en el tiempo, llegando a impedir llevar a cabo las ms habituales, ya sean
laborales, domsticas o sociales.
CAUSA DESCONOCIDA
La causa de la fatiga crnica es desconocida. Algunas teoras han intentado implicar algunos virus o
alteraciones en el sistema inmune, pero no hay pruebas suficientes que respalden ninguna de
estas teoras. Tambin podran estar relacionados algunos factores como la edad, enfermedades
previas, el estrs, factores genticos o factores ambientales.
El diagnstico
El principal criterio que permite diagnosticar el Sndrome de Fatiga Crnica es la aparicin
de cansancio extremo durante un perodo mayor de seis meses, que no se alivia con el reposo en
cama y que impide participar en las tareas habituales (laborales, domsticas, sociales).
Otros sntomas que pueden aparecer y apoyan el diagnstico si se dan en un nmero superior a
cuatro pueden ser:
Cansancio durante ms de 24 horas tras ejercicio leve
Cansancio despus de haber dormido un tiempo suficiente
Sensacin de falta de memoria y de concentracin
Confusin
Dolor articular sin signos inflamatorios
Cefaleas
Irritabilidad
Febrcula
Dolores musculares
Debilidad muscular generalizada
Dolor de garganta o sensibilidad dolorosa en los ganglios linfticos del cuello.
El diagnstico se realiza basndose en la clnica y por el descarte de otras posibles causas, como
dependencia a frmacos, trastornos de la inmunidad o enfermedades autoinmunes, infecciones,
enfermedades neuromusculares o endocrinolgicas, enfermedades del corazn, riones o hgado,
tumores o enfermedades psiquitricas.
No se conocen pruebas de laboratorio que confirmen el diagnstico, pero en algunos casos pueden
aparecer alteraciones inespecficas en el anlisis sanguneo o en la Resonancia Magntica Cerebral.
DISTINTO DE LA FIBROMIALGIA
Muchas enfermedades pueden producir sntomas similares, por lo que a veces puede ser dificultoso
establecer el diagnstico preciso. Una de las enfermedades con la que ms comnmente se puede
confundir el Sndrome de Fatiga Crnica es la fibromialgia, pero una de las diferencias ms
importantes es que en esta ltima suelen predominar los sntomas de dolor muscular sobre el
cansancio. De hecho, la fibromialgia es una enfermedad reumtica, crnica, invalidante y que muchas
veces se solapa con la fatiga crnica. Son dos enfermedades que pueden darse por separado y que
pueden acabar por converger o tener sntomas parecidos.
Pronstico y complicaciones
A largo plazo es difcil poder hacer un pronstico de la evolucin de la enfermedad, pero algunos
pacientes se recuperancompletamente entre los seis meses y un ao de la aparicin de los
sntomas.
En otros casos, a pesar de la mejora de los sntomas los pacientes refieren una sensacin residual
de cansancio durante aos.
Por otro lado, al tratarse de una enfermedad prolongada en el tiempo, muchos pacientes desarrollan
sntomas de depresin y aislamiento.
En casos de tratamiento farmacolgico intenso pueden aparecer efectos secundarios de las
medicaciones tomadas durante largos perodos de tiempo.
Tiene tratamiento?
Hasta el momento no existe un tratamiento especfico y los objetivos del tratamiento con el control
de los sntomas fsicos y psquicos. Sin embargo, contamos con algunos tratamientos que pueden
ayudar y lo ms habitual es utilizar una combinacin de:
Frmacos para reducir el dolor, las molestias y la fiebre
Frmacos ansiolticos y antidepresivos
Ejercicio fsico y rehabilitacin
Alimentacin saludable
Tcnicas de mejora de la calidad del sueo,
Psicoterapia cognitivo-conductual
CONSEJOS PARA SOBRELLEVARLO MEJOR
Las conductas a seguir que se suelen recomendar a quienes sufren fatiga crnica incluyen:
Mantener una vida social activa
Evitar actividades intensas los das en que haya ms cansancio
Equilibrar bien las horas de reposo-sueo y de actividad
Intentar dividir las tareas en porciones ms leves
Repartir las tareas a lo largo de los das de manera equilibrada
Practicar tcnicas de relajacin y reduccin del estrs (relajacin muscular, masajes, yoga,
meditacin, etc
lesiones cervicales:
La columna vertebral es el rgano de sustentacin de nuestro cuerpo y estuche de proteccin de la
mdula espinal, que es la encargada de la conduccin nerviosa sensitiva y motora) a todo el
organismo. Aunque la columna es un TODO, la diferencia estructural de cada segmento ocasiona
diferentes lesiones y patologas, segn la parte afectada. La parte ms mvil y vulnerable es la
columna cervical y, por ello, es la zona que con ms frecuencia sufre accidentes que pueden llegar a
ser muy incapacitantes.
Las causas que originan las lesiones cervicales pueden ser muy diferentes:
Por una parte, los accidentes, como los de circulacin y deportivos (cadas, zambullidas en piscina,
etc.), pueden ocasionar lesiones con distintos grados de gravedad, pudiendo llegar hasta a una
parlisis completa (prdida total de la movilidad y de la sensibilidad). Existen tambin afecciones
mdicas de columna, debidas a enfermedades como lafibromialgia, la osteoporosis, la artritis, etc. o
de origen locoregional, que pueden ser causa de lesiones en la columna cervical.
Otro grupo de
causas vienen determinadas por la realizacin de las actividades de nuestra vida diaria, incluida la
laboral. La realizacin de estas actividades conlleva la adopcin de posturas forzadas o mantenidas
que ocasionan principalmente contracturas musculares dolorosas. Esto, unido a que la mayor parte
de las veces nos desenvolvemos en entornos poco ergonmicos o adaptados, y al hecho de que
muchas veces los dolores cervicales son la expresin de una tensin muscular secundaria a otro
problema, como por ejemplo en los estados de estrs, tensin emocional, ansiedad e incluso en la
depresin, hace que los dolores de cuello sean frecuentes.
Sntomas y tratamiento
El sntoma ms habitual que se presenta en los problemas de columna cervical es el dolor, seguido
de la dificultad para los movimientos. Por lo general, cuando los sntomas permanecen varios das,
aumenta el dolor, ste no desaparece con analgsicos o aparecen sntomas de complicaciones, hay
que acudir al mdico.
El diagnstico de las distintas lesiones que se puedan presentar se har, adems de con la
exploracin clnica y siempre que los sntomas lo aconsejen, por diagnstico por imagen: Rx
convencional, Tomografa Axial Computarizada oresonancia magntica. Cada una de las lesiones
que pueden aparecer precisan de distintos tratamientos, bien sea convencional, con medicacin y
tratamiento rehabilitador o quirrgico, pero muchas de esas lesiones se pueden prevenir.
Prevencin de las lesiones cervicales
Para la prevencin de las lesiones cervicales resulta muy importante la prctica de ejercicio fsico de
manera habitual, adems de intentar siempre rodearnos de un entorno ergonmico.
A continuacin se adjuntan unos sencillos consejos que harn que la aparicin de estas
molestias sea cada vez menos frecuente.
En el puesto de trabajo, si ste se realiza frente a una pantalla de visualizacin de datos, es
importante seguir las siguientes recomendaciones, entre otras y sin perjuicio de aquellas que facilite
la empresa al trabajador
RECOMENDACIONES
Evita sentarte sobre una pierna o con las piernas cruzadas.
Mantn la espalda erguida y los pies apoyados perfectamente en el suelo.
Mantn la espalda apoyada en el respaldo de la silla, en especial la zona lumbar.
Intenta evitar sujetar el auricular del telfono con el hombro.
Regular la altura de la silla para obtener una postura que te permita trabajar con el
antebrazo apoyado cmodamente.
Siempre que sea posible es conveniente realizar micropausas, que son descansos de ms
de 10 segundos, pero menos de 2 minutos, en los que se aprovechar, por ejemplo, para
cambiar de postura.
Estas pausas permiten relajar la musculatura.
En el plano horizontal, la pantalla debe estar colocada dentro del ngulo de 120 del
campo de visin del usuario, si bien es aconsejable situarla dentro de un ngulo de 70.
La distancia de la pantalla al usuario no debe ser menor a 40 cm. Como distancia ptima,
se considera la comprendida entre 40 y 60 cm.
La pantalla debe colocarse de manera que su rea til pueda ser vista bajo ngulos
comprendidos entre la lnea de visin horizontal y la trazada a 60 bajo la horizontal.
Es conveniente que est situado de frente para poder utilizar las teclas sin adoptar
posturas forzadas, preferiblemente alineado con la pantalla.
Es importante que exista un espacio de al menos 10 cm. para apoyar las manos delante
del teclado (con o sin reposamuecas).
You might also like
- Bioquímica SanguíneaDocument79 pagesBioquímica SanguíneaFiorela Maclaine Vasquez Diaz100% (5)
- Repaso Reumatolog A Dr. ErlijDocument86 pagesRepaso Reumatolog A Dr. Erlijfryanez100% (1)
- Equipo2 FBDocument12 pagesEquipo2 FBAngelica Bautista100% (1)
- Tarea ContaDocument6 pagesTarea ContaAngelica BautistaNo ratings yet
- Actividad2.12 Cuadro ComparativoDocument3 pagesActividad2.12 Cuadro ComparativoAngelica BautistaNo ratings yet
- AUTOEVALUACIÓNDocument4 pagesAUTOEVALUACIÓNAngelica BautistaNo ratings yet
- Cuadro Comparativo :3Document3 pagesCuadro Comparativo :3Angelica BautistaNo ratings yet
- Qué Es El Bullying o Acoso EscolarDocument5 pagesQué Es El Bullying o Acoso EscolarAngelica BautistaNo ratings yet
- 1 1 2ActividadSocioCulturalDocument2 pages1 1 2ActividadSocioCulturalAngelica BautistaNo ratings yet
- Investigacion ContabilidadDocument8 pagesInvestigacion ContabilidadAngelica BautistaNo ratings yet
- Tipos de DiseñoDocument2 pagesTipos de DiseñoAngelica BautistaNo ratings yet
- Reporte de Instalacion de Sistemas OperativoDocument34 pagesReporte de Instalacion de Sistemas OperativoAngelica BautistaNo ratings yet
- Comercio Electronico y Negocio en LíneaDocument9 pagesComercio Electronico y Negocio en LíneaAngelica BautistaNo ratings yet
- Actividad 3.1.2 20130521 BautistaCardonaAngelicaDocument1 pageActividad 3.1.2 20130521 BautistaCardonaAngelicaAngelica BautistaNo ratings yet
- Formacion Civica y EticaDocument5 pagesFormacion Civica y EticaAngelica BautistaNo ratings yet
- Medios TécnicosDocument1 pageMedios TécnicosAngelica BautistaNo ratings yet
- Sistemas OperativosDocument7 pagesSistemas OperativosAngelica BautistaNo ratings yet
- Política SDocument2 pagesPolítica SAngelica BautistaNo ratings yet
- Manual Base de DatosDocument11 pagesManual Base de DatosAngelica BautistaNo ratings yet
- Tipos de DiseñoDocument2 pagesTipos de DiseñoAngelica BautistaNo ratings yet
- A1.17 20130521Document5 pagesA1.17 20130521Angelica BautistaNo ratings yet
- Equipo JAC Enrutamiento Estatico Interfaz 1BDocument22 pagesEquipo JAC Enrutamiento Estatico Interfaz 1BAngelica BautistaNo ratings yet
- Manual Taller Lógica 2010Document29 pagesManual Taller Lógica 2010Angelica BautistaNo ratings yet
- Practica Redes Equipo JacDocument29 pagesPractica Redes Equipo JacAngelica BautistaNo ratings yet
- EmpresaDocument3 pagesEmpresaAngelica BautistaNo ratings yet
- ExtincionDocument4 pagesExtincionAngelica BautistaNo ratings yet
- TareaDocument1 pageTareaAngelica BautistaNo ratings yet
- Archivo 2Document5 pagesArchivo 2Angelica BautistaNo ratings yet
- Sistema de Comunicación de RedesDocument1 pageSistema de Comunicación de RedesAngelica BautistaNo ratings yet
- VolanteDocument1 pageVolanteAngelica BautistaNo ratings yet
- EjemploDocument4 pagesEjemploAngelica BautistaNo ratings yet
- Beneficios de La OrtigaDocument6 pagesBeneficios de La OrtigaDavid SanchezNo ratings yet
- Revisión Intoxicacion Por PlomoDocument4 pagesRevisión Intoxicacion Por PlomomelguisoNo ratings yet
- GotaDocument9 pagesGotaLeticia ConstantinoNo ratings yet
- Artritis ReumatoideDocument22 pagesArtritis ReumatoideJuanPabloNo ratings yet
- MonoartritisDocument29 pagesMonoartritisGabriel LABRUNEE0% (1)
- Deficiencia HGPRT causa gotaDocument2 pagesDeficiencia HGPRT causa gotaXochitl IbarraNo ratings yet
- Plantas MedicinalesDocument6 pagesPlantas MedicinalesErick ChocoojNo ratings yet
- Perfil ReumáticoDocument22 pagesPerfil ReumáticoElvis Joé Luján RuizNo ratings yet
- Alimentacion NinfasDocument6 pagesAlimentacion NinfasJorge Perdices CorreasNo ratings yet
- Gota PDFDocument59 pagesGota PDFCristian AmadoNo ratings yet
- Ficha de Resumen ManzanaDocument3 pagesFicha de Resumen ManzanaJESUS MILAGROS LINARES RIOS DE GUIMETNo ratings yet
- Malnutrición, DesnutriciónDocument22 pagesMalnutrición, DesnutriciónVladi SCNo ratings yet
- Palo AzulDocument5 pagesPalo AzulFelipe JuarezNo ratings yet
- Huerta Minerva Taller La GotaDocument9 pagesHuerta Minerva Taller La GotaDaniel CapelloNo ratings yet
- Ejercicios BioestadisticaDocument19 pagesEjercicios BioestadisticaFlorencia Castillo0% (1)
- Reumatologia Final Con ClavesDocument6 pagesReumatologia Final Con ClavesJerson LavoeNo ratings yet
- Recetas y Guias EspiritualesDocument44 pagesRecetas y Guias EspiritualesDiana canoNo ratings yet
- 14 PRÁCTICA #14 DETERMINACIÓN DE ÁCIDO ÚRICO - GOTA (1) - CompletoDocument12 pages14 PRÁCTICA #14 DETERMINACIÓN DE ÁCIDO ÚRICO - GOTA (1) - CompletoYaniraNo ratings yet
- Ácido ÚricoDocument21 pagesÁcido ÚricoLeonardo GarciaNo ratings yet
- PRACTICA 24. Determinación de Ácido Úrico PDFDocument3 pagesPRACTICA 24. Determinación de Ácido Úrico PDFGaby Lisbeth Llh50% (4)
- Tema 1 Bioquimica ClinicaDocument39 pagesTema 1 Bioquimica ClinicaPedro Nascimento da SilvaNo ratings yet
- Funcion Renal, ExposiciónDocument30 pagesFuncion Renal, ExposiciónRebeca Toledano EspinoNo ratings yet
- AyunoDocument23 pagesAyunoaurimar69No ratings yet
- Bioquimica Guia Examen FinalDocument43 pagesBioquimica Guia Examen FinalNeyyDavilaANo ratings yet
- Cuadros MedicamentosDocument25 pagesCuadros MedicamentosSuarez DorkisNo ratings yet
- CuestionariosDocument5 pagesCuestionariosSUPER MANUELNo ratings yet
- GOTADocument7 pagesGOTAZabdi Del AngelNo ratings yet
- 0 RinoterapiaDocument2 pages0 RinoterapiaMartinFernándezSuárezNo ratings yet