Professional Documents
Culture Documents
Inflamacion Cronica y Aguda
Uploaded by
Raymundo LedesmaCopyright
Available Formats
Share this document
Did you find this document useful?
Is this content inappropriate?
Report this DocumentCopyright:
Available Formats
Inflamacion Cronica y Aguda
Uploaded by
Raymundo LedesmaCopyright:
Available Formats
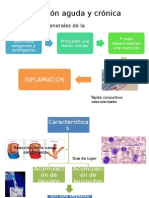
INFLAMACION CRONICA Y AGUDA.
Caracteristicas Generales de la Inflamacion.
La inflamacion se denomina a cualquier reaccion compleja en el tejido conjuntivo vascularizado ante cualquier estimulo. Una de las principales caracteristicas del proceso inflamatorio es la reaccion de los vasos sanguineo, que da lugar a la acumulacion de liquido y leucocitos en los tejidos extravasculares. La respuesta inflamatoria esta muy relacionada con el proceso de reparacion. La inflamacion es util para destruir, atenuar o mantener localizado al agente patogen y, al mismo tiempo, iniciar una cadena de acontecimientos que curan y reconstruyen el tejido lesionado. El proceso de reparacion se inicia durante las fases iniciales de la inflamacion, aunque no se finaliza hasta que se ha neutralizado el estimulo lesivo. Durante la reparacion, el tejido lesionado es sustituido por la regeneracion de las celulas parenquimatosas nativas, por la proliferacion de tejido fibroblastico (cicatrizacion) o, con mayor frecuencia, por la combinacion de ambos procesos. La inflamacion es fundamentalmente una respuesta de carcter protector cuyo objetivo final es librar al organismoo de la causa inicial de la lesion celular y de las consecuencias de la misma. No obstante los procesos inflamatorios y de reparacion pueden ser perjudiciales (artritis reumatoide, ateroesclerosis y fibrosis pulmonar) la reparacion por fibrosis puede dar origen a la aparicion de cicatrices con desconfiguracion, y tambien a bandas de fibrosis que producen obstruccion intestinal o limitacion de la movilidad articular. La respuesta inflamatoria tiene lugar en el tejido conjuntivo vascularizado, e implica el plasma, las vasos sanguineos, y los celulas circulantes, los constituyentes celulares y extracelulares del tejido conjuntivo. Las celulas circulantes son los neutrofilos, eosinofilos, linfocitos, basofilos y plaquetas. Las celulas del tejido conjuntivo son los mastocitos que se situan alrededor de los vasos sanguineos, los fibroblastos del propio tejido conjuntivo, y ocasionales macrofagos y linfocitos residentes. La matriz extracelular, esta constituida por proteinas fibrilares estructurales (colageno y elastina), glucoproteinas de adhesion (fibronectina, laminina, colageno no fibrilar, tenascina y otras) y proteoglucanos. La membrana basal es un componente especializado de la matriz extracelular, y esta formada por glucoproteinas de adhesion y proteoglucanos.
ASPECTOS HISTORICOS
Celsus
fue el primero que describio los cuatro signos cardinales de la inflamacion: rubor, tumor, calor y dolor. Virchow anadio el quinto signo clinico: perdida de la funcion En 1793 John Hunter destaco que la inflamacion no es una enfermedad, sino una respuesta inespecifica que produce un efecto saludable en el organismo. Julius Cohnheim fue el primer investigador que utilizo el microscopio para observar vasos sanguineos inflamados en membranas finas y traslucidas. El biologo ruso Elie Metchnikoff descubrio el proceso de fagocitosis al observar la ingestion de espinas el rosal por los amebocitos de las larvas de estrella de mar y bacterias por leucocitos de mamiferos. La concusion de esta investigacion fue que el objetivo de la inflamacion era el de hacer llegar las celulas con capacidad fagocitaria a la zona de lesion para que fagocitaran
las bacterias invasoras, lo cual contradecia la teoria humoral ( la cual senalaba que le objetivo de la inflamacion era el de hacer llegar a la zona de la lesion factores sericos cuya funcion seria la de neutralizar los agentes infecciosos). Al poco tiempo quedo claro que tanto los factores celulares (fagocitos) como los factores sericos (anticuerpos) eran imprescindibles par la defensa frente al organismo; Metchnikoff y Ehrlinch compartieron premio nobel de Medicina en 1908. Sir Thomas Lewis establecio el concepto de que diversas sustancias quimicas inducidas localmente por el estimulo de la lesion, como la histamina, son factores mediadores de las alteraciones vasculares de la inflamacion INFLAMACION AGUDA
La inflamacion aguda es la respuesta inmediata que se produce frente al agente lesivo. La inflamacion aguda presenta tres componentes principales: Las modificaciones en el calibre de los vasos, que dan lugar al aumento en el flujo de sangre. Las alteraciones en la estructura de la microvasculatura, que permiten la salida de la circulacion de las proteinas plasmaticas y los leucocitos La emigracion de los leucocitos desde el punto en que abandona la microcirculacion hasta el foco de lesion en el que se acumulan
Exudacin : la salida de liquido, proteinas y celulas de la sangre desde el sistema vascular hasta el tejido intersticial o las cavidades del organismo. Exudado: lquido extravascular de carcter inflamatorio que presenta una concentracion elevada de proteinas, abundantes restos celulares y peso especfico superior al 1.020, su presencia implica que se ha producido un alteracin significativa en la permeabilidad normal de los vasos de pequeo calibre de la zona de lesin. Trasudado: liquido con bajo contenido de protenas (albumina), peso especifico superior al 1.020, es esencialmente un infiltrado del plasma sanguneo y se debe al desequilibrio hidrosttico atraves del endotelio vascular (la permeabilidad del endotelio es normal) Edema: Exceso de fuido en el tejido intersticial o en las cavidades serosas: el fluido puede ser exudado o transudado. Pus: exudado purulento rico en leucocitos (neutrofilos) y restos de celulas parenquimatosas.
CAMBIOS VASCULARES CAMBIOS EN EL FLUJO SANGUINEO Y EN EL CALIBRE DE LOS VASOS 1. Despus de un perodo inconstante y transitorio (suele durar pocos segundos) de vasoconstriccin arterioral, se produce vasodilatacin que afecta inicialmente a las arteriolas dando lugar a la apertura de nuevos lechos capilares, esta es la causa del aumento de flujo sanguneo, que a su vez es la causa del enrojecimiento y del incremento de calor, la duracion del proceso de vasodilatacion depende del propio estmulo produciendo despus la lentificacin o retraso de la circulacin. 2. La lentificacin o retraso de la circulacin se debe al aumento de la permeabilidad de la microvasculatra, con salida de lquido en protenas desde la circulacin hasta los tejidos extravasculares. La dismininucin de lquido en el compartimento intravascular da lugar a la concentracin de los hemates de los vasos de pequeo calibre y al aumento de la viscosidad
sangunea, lo que se refleja en pequeos vasos dilatados y repletos de hemates, es lo que se denomina estasis. 3. A medida que evoluciona la estasis, se empieza a observar la orientacin perifrica de leucocitos, principalmente neutrofilos, a lo largo del endotelio vascular, un proceso que se denomina marginacin leucocitaria. Ms adelante, los leucocitos se adhieren al endotelio , de forma transitoria al principio (rodamiento) y con mayor intensidad despus, atravesando la pared vascular al cabo de un corto perodo de tiempo y dirigindose hacia el intersticio, por medio de una serie de procesos. AUMENTO DE LA PERMEABILIDA VASCULAR ( FILTRACION VASCULAR) El aumento de la permeabilidad vascular que ocasiona la salida de un flujo rico en protenas (exudado) hacia el intersticio es la caracteristica principal y de mayor especificidad de la inflamacin aguda. La prdida de protenas del plasma reduce la presin osmtica intravascular e incrementa la presin osmtica del lquido intersiticial. Junto al aumento de la presion hidrosttica secundaria a la vasodilatacin , este mecanismo nos conduce a una importante salida y acumulacin de lquido en el tejido intersticial, este incremento neto del lquido extravascular constituye el edema. La normalidad del intercambio de lquido y de la permeabilidad microvascular dependen de forma crtica de la integridad del endotelio. Como puede ser atravesado el endotelio en la inflamacin? 1. Formacin de aberturas entre las clulas endoteliales en las vnulas: Este es el mecanismo ms comn mediante el cual pueden ser atravesado el endotelio y es un mecanismo activado por la histamina, bradicinina, leucotrienos, sustancia P y otros muchos mediadores qumicos. Esta forma de filtracin vascular evoluciona rpidamente desde que se inicia le exposicin al mediador y suele ser reversible y de corta duracin (15 a 30 min) por ello se denomina respuesta inflamatoria transitoria. sta filtracin afecta solo a las vnulas de 20 a 60 micro de dimetro, mientras que no se tiene efecto sobre los capilares y arteriolas 2. Reorganizacin del citoesqueleto (retraccin endotelial): Los mediadores del grupo de las citocinas, como la interleucina 1 (IL1), el factor de necrosis tumoral (TNF) y el interfern gamma ( IFN gamma), la hipoxia y la lesin subletal de las clulas endoteliales activan un mecanismo, aparentemente diferente, que da lugar a la aparicion de aberturas o brechas interendoteliales. Las clulas endoteliales sufren una reorganizacin estructural del citoesqueleto, de manera que se retraen entre si, la respuesta est ligeramente retardada (4 a 6 hrs) y tiene una duracin mayor (24 hrs o ms) 3. Aumento de la transitosis a travs del citoplasma endotelial: la transitosis se produce a travs de canales formafos por acumulaciones de vesculas y vacuolas sin envolutas y conectadas entre s, en lo que se denominan orgnelas vesiculovacuolares, la mayor parte de las cuales se localiza en la proximidad de las uniones intercelulares. Ciertos factores por ejemplo el Factor de crecimiento del endotelio vascular (VEGF) parecen causar un incremento de la permeabilidad vascular al aumentar el nmero y quiza tambin el tamao de estos canales. 4. Lesin endotelial directa, con necrosis y desprendimiento de las clulas endoteliales: Este efecto se observa habitualmente en las lesiones necrotizante y se debe a la lesin directa del endotelio por el estmulo nocivo. En la mayor parte de los casos, la filtracin se inicia inmediatamente tras la lesin y se mantiene con gran intensidad dutante varias horas, hasta que los vasos que han sido lesionados presentan trombosis o reparacin. Esta reaccin se denonima respuesta inmediata sostenida y en ella participan todos los niveles de la microcirculacin, es decir, vnulas, capilares, y arteriolas . El desprendimiento de las celulas endoteliales suele acompaarse de adhesin plaquetaria y de trombosis. 5. La filtracin prolongada retardada, es una reaccin de incremento de la permeabilidad que se inicia transcurridas 2 a 12 horas, dura varias horas, incluso das, y afecta a vnulas y capilares.
6. Lesin edotelial mediada por leucocitos: Los leucocitos se adhieren al endotelio en una fase relativamente inicial de inflamacin, los leucocitos se pueden activar en este proceso dando lugar a liberacin de formas txicas de oxgeno y de enzimas proteolticas, que pueden producir la lesin o desprendimiento del endotelio, con el consiguiente aumento en la permeabilidad 7. Filtraccion a travs de los vasos neoformados. Durante la reparacin proliferan las clulas endoteliales y forman nuevos vasos sanguneos (angiognesis), estas yemas capilares presentan permeabilidad a travs de su pared hasta que las clulas endoteliales se diferencian y desarrollan las uniones intercelulares, adems algunos de los factores que causan angiognesis taambin incrementan la permeabilidad vascular, y las celulas endoteliales de los focos de angiognesis muestran un aumento en la densidad de receptores por medios vasoactivos, todos estos factores explican el edema caracterstico de la fase de curacin de la inflamacin. ACONTECIMIENTOS CELULARES: EXTRAVASACIN Y FUNCIN DE FAGOCITOSIS DE LOS LEUCOCITOS Una de las caracterisitas mas importantes de la inflamacin es el aporte de leucocitos a la zona de la lesin, los leucocitos fagocitan los agentes patgenos, destruyen las bacterias y los otros microorganismos, y degradan el tejido necrtico y los antgenos extraos La secuencia de acontecimientos que se produce desde que los leucocitos salen de la luz vascular hasta que alcanzan el tejido intersticial (extravasacin) se puede dividir en los siguientes pasos En la luz vascular : marginacin, rodamiento, y adhesin Transmigracin a travs del endotelio tambin denominado diapdesis. Migracin en los tejidos intersticiales hacia un estmulo quimiotctico
A medida que dismimuye la velocidad del flujo sanguneo en las fases inciales de inflamacin, se modifican las condiciones hemodinmicas y un nmero cada vez mayor de leucocitos se sitan en la periferia, estre proceso se llama marginacin, ms tarde, los leucocitos de forma individual y en filas, se colocan sobre el endotelio y se adhieren al mismo, en forma transitoria llamado rodamiento para, finalmente, descansar en algn punto en el que se adhieren firmemente al endotelio. Con el tiempo ,el endotelio puede quedar revestido por leucocitos, lo que se ha denominado pavimentacin, tras su adhesin firme al endotelio, los leucocitos dirigien sus pseudpodos hacia las uniones que existen entre las clulas endoteliales, se introducen entre ellas y quedans situadas entre la celula endoteliar y la membrana basal, finalmente atraviesan la propia membrana basal y salen al espacio extravascular
ADHESION Y TRANSMIGRACIN La adhesin y transmigracin de los leucocitos est determinada principalmente por la fijacin de molculas completemantarias de adhesin a las superficies de los leucocitos y clulas endoteliales, y que los mediadores qumicos influyen en estos procesos regulando la expresin de superficie y la intensidad de fijacin de estas molculas de adhesin. Los receptores de adhesin implicados pertenecen a cuatro familias de molculas: selectinas, inmunoglobulinas, integrias y glucoprotenas de tipo mucinas. Las selectinas son: la E selectina que est confinada al endotelio; la P selectina, que est presente en el endotelio y las plaquetas; y la L selectina que se puede observar en la mayor parte de los tipos de leucocitos. Las selectinas se unen, a travs de la regin relacionada con la lectina, a las formas sialiladas de los oligosacridos, que, a su vez, estn unidas de forma covalente a diferentes glucoprotenas de tipo mucina. La familia molecular de las inmunoglobulina incluye dos molculas de adhesin endotelial: ICAM 1 Y VCAM 1: ambas molculas interactan con las integrinas de los leucocitos
Las integrinas son glucoprotenas heterodimricas de adhesin transmembrana, constituidas por cadenas alfa y beta que tambin actan como receptores de la matriz extracelular. Los princiales receptores de integrina para la ICAM 1 sin las beta integrinas LFA1 y MAC1, mientras que para la VCAM1 son las integrinas alfa4beta7 Tabla 3.1 Molculas de adhesin leucocito-endotelio
MOLECULA ENDOTELIAL P Selectina
RECEPTOR LEUCOCITARIO Lewis X sialidada PSGL1
FUNCIN PRINCIPAL rodamiento(neutrfilos, monocitos, linfocitos)
E Selectina Lewia X sialidada ESL1 PSGL1 rodamiento, adhesin al endotelio activado (neutrofilos, monocitos, clulas T) ICAM 1 CD11 Y CD18 (integrinas) LFA 1 , MAC 1 transmigracin (todos los leucocitos=) VCAM 1 alfa4beta1 (VLA4) integrinas Alfa4beta7 (LPAM 1) GlyCam 1 L selectina venular, rodamiento de neutrfilos y monocitos CD34 alojamiento de los linfocitos en el endotelio Adhesin, detencin,
adhesin (eosinfilos, monocitos, linfocitos)
Como estn moduladas estas molculas para inducir la adhesin de los leucocito en la inflamacin? Existen varios mecanismos, que dependen de la duracin de la inflamacin, del tipo de estmulo inflamatorio y de las condiciones del flujo sanguneo. Redistribucin de las molculas de adhesin hacia la superficie celular: La P selectina existe normalmente en la membrana de grnulos intracitoplasmticos endoteliales especficos, denominados cuerpos de Weibel-Palade; al ser estimulada por mediadores como la histamina, trombina y el factor activador de plaquetas (PAF), la P selectina se redistribuye rpidamente hacia la superficie celular en donde puede fijar los leucocitos. Este proceso se lleva a cabo en unos minutos en la sangre circundante, y sirve para la liberacin en poco tiempo de las molculas preformadas de adhesin hacia la superficie celular, en varios estudios se ha sugerido que este proceso puede ser especialmente importante en la fase inicial de rodamiento leucocitario sobre el endotelio. Induccin de las molculas de adhesin sobre el endotelio. Algunos mediadores de la inflamacin, especialmente las citocinas (IL 1 y TNF), inducen la snteis y expresin en superficie de las molculas de adhesin endotelial. Este proceso requiere la sntesis de nuevas protenas y se inicia habitualmente tras un retraso aproximadamente 1 a 2 horas. La E selectina que no existe normalmente en el endotelio, es inducida por la IL1 y el TNF y acta como mediador de la adhesin de neutrfilos, monocito y ciertos linfocitos al unirse a receptores. Estas mismas citocinas tambin incrementan la expresin de ICAM1 Y VCAM1 que en condiciones normales estn presentes con niveles bajos en el endotelio Aumento de la intensidad de fijacin. Es el mecanismo ms importante para la fijacin de integrinas. LFA1 existe normalmente en los leucocitos (neutrfilos, monocitos y linfocitos) pero no se adhieren a su ligador ICAM1 sobre el endotelio. Para conseguir una adhesin firme, los neutrfilos deben ser activados, de manera que la LFA 1 pasa de un estado de baja afinidad a un estado de alta afinidad de fijacin por l ICAM, debido a que las molculas de integrina
sufren una configuracin de tipo configuracional. Los agentes que causan esta activacin leucocitaria son los agentes quimiotcticos (quimiocinas) elaborados por el endotelio o por otras clulas que proceden de la zona de lesin. Durante la inflamacin, el aumento en la afinidad de la LFA1 situada en los leucocitos activados, junto al incremento de la expresin del ICAM1 en el endotelio debido al efecto de las citosinas, establece las condiciones necesarias para que se produzca una unin intensa entre la LFA1 y la ICAM1. La interaccin LFA1/ICAM1 causa una adhesin firme al endotelio y tambin parece ser un requisito necesario para la posterior transmigracin a travs del endotelio
La secuencia de acontecimientos actualmente aceptada para la adhesin y transmgracin de neutrfilos en la inflamacin aguda incluye los siguientes pasos 1. Activacin endotelial: los mediadores presentes en la zona inflamada incrementan la expresin de las selectinas E y P 2. Rodamiento: con una adhesin inicial rpida y relativamente laxa, que se debe a las interacciones entre las selectinas y sus ligandos de carbohidratos. 3. Adhesin firme: Cuando los leucocitos son activados por quimiocinas o por otros agente para incrementar la intensidad de fijacin de sus integrinas 4. Transmigracin: mediadas por las interacciones entre ICAM 1/ integrinas y PECAM1 sobre los leucocitos y clulas endoteliales. El estado de activacin de los leucocitos y el endotelio puede modular la capacidad de adhesin de neutrfilos, monicitos, eosinfilos y diferentes tipos de linfocitos, que utilizan molculas diferentes para el rodamiento y la adhesin La diapdesis leucocitaria, al igual que el incremento de la permeabilidad vascular, se produce predominantemente en las vnulas. Despus de atravesar las uniones endoteliales, los leucocitos son retrasados temporalmente en su trayecto por la membrana basal contnua,al final logran atravesar debido probablemente a la secrecin de la colagenasas que degradan dicha membrana basal. El tipo de leucocito que presenta migracin depende de la fase de evolucin de la lesin inflamatoria t del tipo de estmulo lesivo. En los casos de inflamacin aguda, los neutrfilos predominan en el infiltrado inflamatorio durante las primeras 6 a 24 horas, y posteriormente son sustituidos por monocitos a las 24 a 48 horas.
QUIMIOTAXIS Despus de la extravasacin, los leucocitos migran hasta alcanzar la zona de la lesin, mediante un proceso que se denomina quimiotaxis, que se puede definir como la locomocin orientada segn un gradiente qumico. Tanto sustancias endgenas como exgenas pueden ser quimitcticas para los leucocitos como son: 1. 2. 3. 4. Productos bacterianos, sobre todo pptidos con terminales N formilmetionina. Citocinas especialmente las quimiocinas (IL8) Componentes del sistema de complemento> C5A y 4. Productos de la via metablica de la lipoxigenasa del c araquidnico (AA) sobretodo leucotrieno B4 (LTB)4
La fijacin de los agentes quimiotcticos a receptores especficos situados a la membrana celular del leucocitos da lugar a la activacin de la fosfolipasa C que produce la hidrlisis del fosfatidilinositol 1-4, 5 bifosfato (PIP2) en inositol 1,4,5-trifosfato (IP3) y diacilglicerol (DAG) as como la liberacin de calcio, es precisamente el aumento de calcio citoslico el factor que desencadena el ensamblaje de los elementos contrctiles responsables del movimiento celular.
El leucocito se mueve extendiendo un pseudpodo que tira del resto de la clula en la direccin de la extensin, en el interior del pseudpo existe una trama ramificada de filamentos constituido por actina y por la protena miosina. La locomocin implica el ensamblaje rpido de los monmeros de actina en polmeros en el borde delantero del pseudpodo, la formacin del entrecruzamiento entre los filamentos y el desemblaje de los filamentos en la parte del pseudpodo ms alejada del borde delantero del mismo, estas complejas funciones estn controladas por los efectos de iones calcio y fosfoinositol sobre diferentes protenas reguladoras de la actina como : filamina, gelsolina, profilina y calmodulina, estos componentes interactan con la actina y miosina en el pseudpodo para producir la contraccin. Los luecocitos que migran en los tejidos encuentran patrones complejos de mltiples seales de quimiotraccin, algunas de ellas endgenas quimiocinas y otras provenientes del agente causante de la lesin. Los leucocitos migran paso a paso en respuesta a un agonista despus de todo, quedando determinada su posicin por el patrn de receptores para las sustancias de atraccin que expresan y por consecuencia de gradientes de quimiocinas que se encuentran.
ACTIVACION LEUCOCITARIA Muchos factores quimiotcticos, inducen otras respuestas en los leucocitos, que se encuentran bajo la denominacin comn de activacin leucocitaria, estas respuestas, que tambin pueden ser inducidas por la fagocitosis por los complejos antgeno-anticuerpo son: 1. Produccin de metabolitos del cido araquidnico a partir de fosfolpidos : por la activacin de fosfolipasa A2por el DAG (diacilglicerol) y al incremento del calcio intracelular 2. Desgranulacin y secrecin de enzimas lisosomales y activacin del estado oxidativo , estos dos procesos estn inducido or la cinasa mediada por el DAG. La activacin de la fosfolipasa D intracelular debida al incremento de la afluencia de calcio, contribuye a la acumulacin de DAG. 3. Modulacin de las molculas de adhesin leucocitaria:
FAGOCITOSIS Se lleva a cabo a travs de tres pasos: reconocimiento y fijacin de la partcula que va a ser ingerida por el leucocito, englobamiento de la partcula, con formacin posterior de una vacuola fagocitaria, destruccin o degradacin del material fagocitado. RECONOCIMIENTO Y FIJACION: Los neutrfilos y macrfagos reconocen y fagocitan bacterias y cuerpos extraos en ausencia de suero, sin embargo, la mayor parte de los microorganismos no son reconocidos hasta que estn recubiertos de factores naturales denominados opsoninas, que se unen a receptores especficos situados en los leucocitos.
You might also like
- 22 Al 42. Adn Activacion 64 Codigos.Document29 pages22 Al 42. Adn Activacion 64 Codigos.Anonymous EA4t5iay100% (1)
- Ginebra, Vodka y WhiskyDocument26 pagesGinebra, Vodka y WhiskyNayeli S. CastroNo ratings yet
- Coagulación Para Todos: Medicina Para TodosFrom EverandCoagulación Para Todos: Medicina Para TodosRating: 4.5 out of 5 stars4.5/5 (3)
- Just Three Words Segunda Entrega Trilogia Soho Brayden MelissaDocument521 pagesJust Three Words Segunda Entrega Trilogia Soho Brayden Melissainma0% (4)
- Movimiento Rectilíneo Uniforme. Práctica 4Document14 pagesMovimiento Rectilíneo Uniforme. Práctica 4sergio navarro yescasNo ratings yet
- Inflamación Aguda y CrónicaDocument23 pagesInflamación Aguda y CrónicaLUZ CLARISSA RODRIGUEZ GUTIERREZ100% (1)
- Resumen Inflamacion RobbinsDocument8 pagesResumen Inflamacion RobbinsAbraham Díaz100% (2)
- Inflamacion Aguda y CronicaDocument11 pagesInflamacion Aguda y CronicaEglee Cecilia SanchezNo ratings yet
- Inflamación Aguda y CrónicaDocument23 pagesInflamación Aguda y CrónicaLUZ CLARISSA RODRIGUEZ GUTIERREZNo ratings yet
- Inflamación aguda y crónicaDocument18 pagesInflamación aguda y crónicaYanina Pdv90% (10)
- InflamacionDocument37 pagesInflamacionRuth ZuritaNo ratings yet
- Inflamacion Aguda y CronicaDocument48 pagesInflamacion Aguda y CronicaCindy PumaderaNo ratings yet
- Resumen Capítulo InflamaciónDocument12 pagesResumen Capítulo InflamaciónValentina Ruiz LozanoNo ratings yet
- Amores Adúlteros PDFDocument12 pagesAmores Adúlteros PDFEvelynRLazoCordero20% (5)
- Seminario 04 - Inflamacion AgudaDocument11 pagesSeminario 04 - Inflamacion AgudaLEYLA LUZ ESTRELLA BARNARD LAGUNANo ratings yet
- InflamaciónDocument6 pagesInflamaciónRuth ZuritaNo ratings yet
- Chopita - 5 - Inflamacion AgudaDocument22 pagesChopita - 5 - Inflamacion AgudaDaroPalominoNo ratings yet
- Inflamación aguda y crónica: característicasDocument19 pagesInflamación aguda y crónica: característicasAlain JeanNo ratings yet
- Inflamacion Aguda y Cambios VascularesDocument7 pagesInflamacion Aguda y Cambios VascularesIlliams ZetaNo ratings yet
- Inflamacion AgudaDocument10 pagesInflamacion AgudaJenniffer Andrea Gordon EstrellaNo ratings yet
- Inflamación Aguda, Cronica y Reparación TisularDocument9 pagesInflamación Aguda, Cronica y Reparación TisularMariaNo ratings yet
- Guia de Inflamacion ResueltaDocument8 pagesGuia de Inflamacion ResueltaMiurell MolinaNo ratings yet
- Respuesta InflamatoriaDocument4 pagesRespuesta InflamatoriaBETO RODRIGUEZNo ratings yet
- INFLAMACIONDocument7 pagesINFLAMACIONCintia Ortiz llanosNo ratings yet
- Inflamacion AgudaDocument5 pagesInflamacion AgudaAdolfo mercadoNo ratings yet
- Clasificación de La InflamaciónDocument6 pagesClasificación de La Inflamaciónreed lunasNo ratings yet
- Inflamación y Reparación TisularDocument24 pagesInflamación y Reparación TisularCarolina Martinez Montano100% (1)
- 6 Inflamación Primavera 2022Document105 pages6 Inflamación Primavera 2022maxNo ratings yet
- Bases 1Document9 pagesBases 1Barbara AzevedoNo ratings yet
- Guía patología médica inflamación reconstrucciónDocument3 pagesGuía patología médica inflamación reconstrucciónDayner AlonsoNo ratings yet
- 2.2 Inflamación AgudaDocument8 pages2.2 Inflamación AgudaAlejandro RodriguezNo ratings yet
- Inflamación JanaDocument4 pagesInflamación JanageybelNo ratings yet
- 'Documents - MX Inflamacion Aguda y Cronica 55848f9fec941Document24 pages'Documents - MX Inflamacion Aguda y Cronica 55848f9fec941JuanCarlosMadrizNo ratings yet
- Resumen PatologiaDocument16 pagesResumen PatologiaEmanuel D SangregorioNo ratings yet
- Inflamación: respuesta protectora fundamentalDocument7 pagesInflamación: respuesta protectora fundamentalSadi danielaNo ratings yet
- 3 - Inflamacion y Reparación - Dac-3amcDocument19 pages3 - Inflamacion y Reparación - Dac-3amcDIDY DACNo ratings yet
- Fisiologia 2Document4 pagesFisiologia 2Laura PomaresNo ratings yet
- INFLAMACIONDocument50 pagesINFLAMACIONIssabel BauutisstaNo ratings yet
- Inflamacion RobbinsDocument14 pagesInflamacion RobbinsAnnie ElizabethNo ratings yet
- Resumen de InflamaciónDocument9 pagesResumen de InflamaciónAleyeli CordovaNo ratings yet
- Inflamación LocalDocument3 pagesInflamación LocalJose Carlos Delgado VargasNo ratings yet
- INFLAMACIÓNDocument32 pagesINFLAMACIÓNGermán ValNo ratings yet
- Fisiopatologia de La InflamaciónDocument27 pagesFisiopatologia de La Inflamacióncaritoandrea16100% (1)
- 1 Inflamación p1 2020Document34 pages1 Inflamación p1 2020Damian camejoNo ratings yet
- Inflamación: causas, signos y elementos que participanDocument15 pagesInflamación: causas, signos y elementos que participanHugo GcNo ratings yet
- Agentes InflamatoriosDocument19 pagesAgentes InflamatoriosRichard Leonidas P. LozaNo ratings yet
- Inflamacion 1Document27 pagesInflamacion 1Keily GómezNo ratings yet
- Inflamación Aguda. Resumen ParcialDocument5 pagesInflamación Aguda. Resumen ParcialKidys CasidyNo ratings yet
- II. Proceso de Curacioìn de Las Heridas.Document31 pagesII. Proceso de Curacioìn de Las Heridas.Angel HernandezNo ratings yet
- Rae 4Document10 pagesRae 4Ana Sofia PintoNo ratings yet
- Resumen RAE 4 CelulitisDocument11 pagesResumen RAE 4 CelulitisAna Sofia PintoNo ratings yet
- InflamacionDocument4 pagesInflamacionJeimyMejíaValeraNo ratings yet
- 1 Fisioterapia - InflamaciónDocument43 pages1 Fisioterapia - Inflamaciónnatalia quirogaNo ratings yet
- INFLAMACION y CICATRIZACION I PARTEDocument8 pagesINFLAMACION y CICATRIZACION I PARTEYanira SandovalNo ratings yet
- Informacion InflamacionDocument3 pagesInformacion InflamacionPaulo Valentin Arevalo ChumNo ratings yet
- InflamacionDocument13 pagesInflamacionmiki230No ratings yet
- 10 InflamacionnDocument14 pages10 InflamacionnMarco Arturo Garcia PerezNo ratings yet
- Taller de InflamacionDocument6 pagesTaller de Inflamacionana maria amaya villarrealNo ratings yet
- InflamaciónDocument35 pagesInflamaciónLaura JaquelineNo ratings yet
- INFLAMACIONDocument21 pagesINFLAMACIONZoOledad D'MatsumotoNo ratings yet
- Inflamación: generalidades y componentesDocument14 pagesInflamación: generalidades y componentesLauraNo ratings yet
- INFLAMACIÓNDocument41 pagesINFLAMACIÓNDaniel BarreraNo ratings yet
- Patología de La InflamaciónDocument5 pagesPatología de La InflamaciónLizeth GarciaNo ratings yet
- Introducción Básica a la Microcirculación de la Sangre: La Siguiente Generación en Cuidados de la SaludFrom EverandIntroducción Básica a la Microcirculación de la Sangre: La Siguiente Generación en Cuidados de la SaludNo ratings yet
- Trastornos MucocutaneosDocument6 pagesTrastornos MucocutaneosRaymundo LedesmaNo ratings yet
- Endo PerioDocument3 pagesEndo PerioRaymundo LedesmaNo ratings yet
- Consideraciones Clínicas y Técnicas en El Análisis Del Fluido CrevicularDocument2 pagesConsideraciones Clínicas y Técnicas en El Análisis Del Fluido CrevicularRaymundo LedesmaNo ratings yet
- Preservación AlveolarDocument7 pagesPreservación AlveolarRaymundo LedesmaNo ratings yet
- Bio Qui MicaDocument2 pagesBio Qui MicaRaymundo LedesmaNo ratings yet
- Factores de Riesgo para La Enfermedad PeriodontalDocument3 pagesFactores de Riesgo para La Enfermedad PeriodontalRaymundo LedesmaNo ratings yet
- MicrobiologíaDocument1 pageMicrobiologíaRaymundo LedesmaNo ratings yet
- Preservación AlveolarDocument7 pagesPreservación AlveolarRaymundo LedesmaNo ratings yet
- Materiales DentalesDocument4 pagesMateriales DentalesRaymundo LedesmaNo ratings yet
- SJOGREN Manejo OdontologicoDocument23 pagesSJOGREN Manejo OdontologicoRaymundo LedesmaNo ratings yet
- Generalidades de ArtrologiaDocument5 pagesGeneralidades de ArtrologiaRaymundo LedesmaNo ratings yet
- Ecologia Microbiana PeriodontalDocument53 pagesEcologia Microbiana PeriodontalRaymundo Ledesma100% (1)
- Moraleja SDocument4 pagesMoraleja SRaymundo LedesmaNo ratings yet
- Folleto NOM 13 OctDocument32 pagesFolleto NOM 13 OctRaymundo LedesmaNo ratings yet
- Caldiad de Vida PatoDocument2 pagesCaldiad de Vida PatoRaymundo LedesmaNo ratings yet
- Actiidades Virtual de CuartoDocument14 pagesActiidades Virtual de CuartoJose AchicaizaNo ratings yet
- Juntas MonoblockDocument22 pagesJuntas MonoblockPettoluk IamNo ratings yet
- Mapa Conceptual Fitoterapia CompressDocument1 pageMapa Conceptual Fitoterapia CompressVASCO PAOLO IVAN BAZAN MEJIA100% (1)
- Factsheet STATCOM Kusenhorst ENDocument3 pagesFactsheet STATCOM Kusenhorst ENBRYAN ANTHONY SEGURA GAGONo ratings yet
- Cruci CaballosDocument1 pageCruci CaballosChelinNo ratings yet
- Análisis Granulométrico Por Tamizado: MTC E - 107 - Astm D 422 - Aashto T 88Document20 pagesAnálisis Granulométrico Por Tamizado: MTC E - 107 - Astm D 422 - Aashto T 88guiulfoNo ratings yet
- OP-PRO-01 Aseo y Limpieza v.0Document7 pagesOP-PRO-01 Aseo y Limpieza v.0nicolaschanihysNo ratings yet
- Determinar Información Relevante e Irrelevante en Un TextoDocument4 pagesDeterminar Información Relevante e Irrelevante en Un TextoManuel VaccarezzaNo ratings yet
- Gestion Del Talento Humano Capitulo 9Document5 pagesGestion Del Talento Humano Capitulo 9Alex KruppNo ratings yet
- AcetonitriloDocument9 pagesAcetonitriloarmando jeffryNo ratings yet
- Puentes - Obras de ArteDocument10 pagesPuentes - Obras de ArteDiego Torres LeonardoNo ratings yet
- Manual Completo de Practicas de LaboratorioDocument39 pagesManual Completo de Practicas de LaboratorioVera Loor José EdwinNo ratings yet
- Animales Mayores MonografiaDocument18 pagesAnimales Mayores MonografiaNickol ChiaNo ratings yet
- Trabajo ParasitologiaDocument9 pagesTrabajo ParasitologiaMiguel NavarroNo ratings yet
- Marco Referencial - Distrito de Quellouno - Social Económico CulturalDocument15 pagesMarco Referencial - Distrito de Quellouno - Social Económico Culturaldavid gargate araujoNo ratings yet
- Evaluacion Estudios Impacto Vial y Propuestas 272-1215-1-PBDocument6 pagesEvaluacion Estudios Impacto Vial y Propuestas 272-1215-1-PBCarlos SilvaNo ratings yet
- TRAMITES U Hasta Dip AcDocument12 pagesTRAMITES U Hasta Dip AcDavinia Claros FernandezNo ratings yet
- Ciencias NatDocument3 pagesCiencias NatEstela HernándezNo ratings yet
- Proyecto Integrador - Plagas Del CaféDocument44 pagesProyecto Integrador - Plagas Del CaféAlberto DíazNo ratings yet
- Practica 5-Metodos de SiembraDocument15 pagesPractica 5-Metodos de SiembraNayeli Avila AbarcaNo ratings yet
- Sistemas LinealesDocument5 pagesSistemas LinealesAcuña Lazaro AnthonyNo ratings yet
- Protocolo de Evaluación de DisglosiasDocument14 pagesProtocolo de Evaluación de DisglosiasRebeca Zeivy HaasNo ratings yet
- Cap N°02-EppDocument20 pagesCap N°02-EppJuan Hernan Valdiviezo DiasNo ratings yet
- Informe N°1 - Grupo 7 - Co621 HDocument5 pagesInforme N°1 - Grupo 7 - Co621 HLuis HuarhuaNo ratings yet
- Guía de Integración Entre Presto y RevitDocument4 pagesGuía de Integración Entre Presto y RevitJuan Martinez GonzalezNo ratings yet
- Tarea Sem 15 Salazar Flores DenilsonDocument8 pagesTarea Sem 15 Salazar Flores Denilsondenilson.salazarNo ratings yet