Professional Documents
Culture Documents
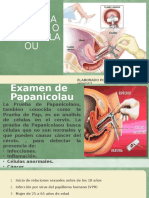
Practica DE PAPANICOLAOU
Uploaded by
Cenrique CACopyright
Available Formats
Share this document
Did you find this document useful?
Is this content inappropriate?
Report this DocumentCopyright:
Available Formats
Practica DE PAPANICOLAOU
Uploaded by
Cenrique CACopyright:
Available Formats
PRACTICA N 6
PAPANICOLAOU
1. OBJETIVO Que el alumno conozca las tcnicas de la obtencin de muestra de papanicolaou Que conozca sobre los criterios empleados en la interpretacin de resultados del PAP.
2. GENERALIDADES D las neoplasias que afectan a la mujer las mas frecuentes son los que se localizan en el cuello del tero. Cuando aun estn circunscritas al epitelio origen, estas formas no dan sintomatologa clnica (preclinico) si el diagnostico se hace en esta fase y se aplica una terapia adecuada las perspectivas de curacin se elevan a un 100% de los casos; si la exploracin para el diagnostico se verifica para el carcinoma ha invadido ya profundamente el cuello del tero pero no ha sobrepasado aun los limites anatmicos del rgano las posibilidades de una curacin definitiva baja 75% . El papanicolaou es un examen citolgico de los exudados vaginales aislados que nos permite reconecer las clulas cancerosas separadas d la zona neoplsica, siendo el medio ms fcil para discriminar El frotis de PAP es parte importante de la exploracin ginecolgica la frecuencia con la que debe Realizarse esta prueba es una vez por ao para un diagnostico precoz de cualquier neoplasia. 3. MATERIAL PARA LA TOMA DE MUESTRAS El Material necesario para realizar la toma de muestra para el examen citolgico es el siguiente: Especulo vaginal Esptula de Aire de extremidad cncava para la medida de la portio por medio de abrasin superficial . Cono de Myller de metal con aletas laterales para tomas de la zona liminal y del endo-cervix . Canulas de Norvak para las aspiraciones del material celular y eventualmente biopsia del endometrio. Portaobjetos Frascos conteniendo la solucion idnea para vla fijacin del material extendido en las portas compuestas de alcohol de 95 y eter etlico a partes iguales. Estuche para la conservacin y envo de los portas al laboratorio.
4. PROCEDIMIENTO PARA LA TOMA DE MUESTRA Para obtener una muestra adecuada para la prueba: La paciente no deber baarse bajo la regadera cuando menos 24horas. No deber estar menstruando. No deber tener relaciones sexuales 48 horas antes del examen.
La extraccin se puede realizar: Con una cnula provista de una perita de goma con la que se aspira el material para examen del fornix posterior donde se acumula la mayor parte de las clulas exfoliadas. Con la esptula de Ayre se recoge el material mediante abrasin superficial, directamente de las zonas de la portio mayormente atacadas por el cncer. La extraccin se realiza imprimiendo a la esptula aplicada sobre el contorno del orificio externo con un movimiento circular de 360. La extraccin con el cono de Myller se realiza introduciendo este en el orificio externo del cuello del tero por medio de este dispositivo se realizan las extracciones de la zona liminal y la del endo-cervix imprimindole un movimiento de rotacin que consienta a recoger el material celular por medio de los relieves de su aleta. Con la cnula de Norvak se absorbe por aspiracin el material del canal cervical o de la cavidad uterina. En caso de mujeres solteras como el himen impide La buena toma de muestra entonces se realiza mediante, un especulo virginal desplazando lo mas posible con dedos la vagina y con un porta algodones humedecido con solucin fisiolgica se toma la muestra de la vagina. 5. PROCEDIMIENTO PARA EL EXTENDIDO El extendido debe ser lo ms uniforme y delgado posible(evitando grumos), para luego fijarlo por lo menos por 15 minutos en una solucin del alcohol de 95 y ter etlico a partes iguales en esta forma es en que se puede enviar al laboratorio de citologa donde los portas sern teidos e interpretados. 6. APLICACIONES DEL PAP El frotis de papanicolaou solo es una prueba de seleccin, las pruebas positivas constituyen una indicacin para ulteriores procedimientos diagnsticos como: Citodiagnostico funcional. Control citolgico de la gestacin Control de hormonoterapia ginecolgica. 6. INTERPRETACIN DE RESULTADOS La coloracin de Papanicolaou es un mtodo basado en la diferenciacin de color de los diversos componentes celulares, se aplica a los diversos tipos celulares para el diagnstico de cambios malignos y la tipificacin celular. Los ncleos son coloreados con la hematxilina de Harris (coloracin bsica), el citoplasma con un colorante de naturaleza alcohlica y policromtica:coloracin de eosina (coloracin acida);y la queratina citoplasmtica , cuando esta presente, se colorea con orange G. En el frotis vamos a encontrar: " Clulas superficiales de naturaleza eosinofila: anaranjados. Clulas Superficiales en etapa de maduracin de la capa intermedia: cianofilas. Mucus, leucocitos, posibles infecciones por tricomonas, candidas o en proliferacin excesiva bacteriana. Si existe atipia celular se refiere a criterios citolgicos de degeneracin maligna donde se observan clulas con modificaciones en ncleo, citoplasma, etc. Que son alteraciones patolgicas.
La lectura de los preparados hace clasificar a los extendidos en: Hiperestrogenismo: con clulas superficiales y 50% de clulas eosinofilas. Eutrfico: indica funcionamiento normal del tero ovrico. Hipotrfico: Cuando hay deficiencias de estrgenos y puede ser ligera, moderada, acentuada y atrficas. 8.- REPORTE DE PAPANICOLAU Las lesiones precancerosas se clasifican segn uno u otro de dos esquemas: el trmino ms utilizado es "displaca" que significa forma anormal, alteracin del desarrollo que se divide en leve moderada y grave; segn la proporcin del grosor total del epitelio que esta afectado por las clulas atpicas. Cuando una afeccin es total, el cuadro es de una carcinoma in situ. Otro enfoque esta basada en que las alteraciones displsicas representan aspecto de la misma alteracin bsica o Neoplasia Intra epitelial Cervical (NIC). - NIC, grado I: Afeccin inferior a un tercio de grosor del epitelio. - NIC grado II: afeccin entre uno y dos tercios del grosor del epitelio se considera como cncer. - NIC grado III: afeccin de dos tercios a ms del grosor de epitelio es decir carcinoma in situ. Precursor del carcinoma. La neoplasia interepitelial cervical se inicia casi siempre en la unin escamocilindrica es decir en la zona de transformacin, el grado I puede progresar al siguiente grado posterior a lo largo de un periodo de diez aos y lo mismo sucede con el grado I y II. Cuando mayor sea el grado de displasia mas corto ser el intervalo necesario para el desarrollo de un carcinoma in situ, la velocidad del desarrollo no es uniforme por lo que es prcticamente imposible predecir la evolucin de la enfermedad en cada paciente. Lesin Escamosa intraepitelial (LE) Comprende un espectro de anormalidades epiteliales no invasivas, que tradicionalmente se han clasificado como condiloma plano, displasia, carcinoma in situ y NIC. El reporte llamado LE est basado en el mtodo de Bethesda donde las lesiones se dividen en lesiones bajo grado y alto grado.En las de bajo grado, se agrupan las alteraciones celulares asociadas a infeccin por papiloma Virus Humano (PVH), el llamado coilocito y la displasia leve/NIC I.Las lesiones de agrupan a la displasia moderada/NIC II, displasia severa/NIC III y el carcinoma in situ. CRITERIOS CITOLOGICOS LE de Bajo Grado. - Las clulas aparecen agrupadas en forma aislada. - Las anormalidades nucleares generalmente se observan en clulas superficiales o maduras. - Hay agrandamiento nuclear por lo menos tres veces el tamao del ncleo de una clula normal intermedia, dando como resultado un incremento de la relacin ncleo/citoplasma. - Moderada variacin en tamaos y formas de los ncleos. - Con frecuencia se observa binucleacin o Multinucleacin. - Hay hipercromasia, con cromatina uniformemente distribuida.
- La membrana nuclear muestra leves irregularidades es poco distinguible. LE de Alto Grado - Las clulas epiteliales se agrupan en forma de mantos. - Marcado agrandamiento nuclear semejante a las lesiones de bajo grado, pero hay una disminucin del rea citoplasmatica, trayendo como consecuencia un incremento mayor de la relacin ncleo/citoplasma. - En general el tamao celular en las LEIAG es menor que en las LEIBG. - Hay marcada hipercromasia y la cromatina es granular, gruesa y de distribucin irregular. - El nuclolo esta generalmente ausente. - Los bordes nucleares son irregulares. 9.-PARTE EXPERIMENTAL Observaciones microscpicas de lminas ya preparadas.
CUESTIONARIO 1. Cuales son las clulas que se pueden encontrar en una secrecin vaginal? Clulas epiteliales estratificadas Clulas endometriales
Clulas del endometrio en fase proliferativa Y en casos patolgicos se pueden encontrar hongos ,bacterias y deformacin de las clulas asi como aumento de ncleos y presencia de grnulos en las diferentes clulas epiteliales. 2. Cul es el mtodo de obtencin de secrecin vaginal? Una citologa crvico-vaginal consiste en la toma de una muestra de la secrecin vaginal y cuello del tero con una esptula especialmente diseada para ello para estudiar al microscopio posteriormente las clulas que se encuentran en esta secrecin. La realizacin del test de Papanicolau es similar a la de cualquier exploracin ginecolgica. La prueba de Papanicolaou se realiza como parte de un examen ginecolgico. La paciente se acuesta sobre una mesa y coloca las piernas en los estribos con el fin de ubicar la pelvis para el examen. Se introduce un espculo (instrumento utilizado para dilatar las paredes de la cavidad vaginal con el fin de examinar el interior) en la vagina y se abre ligeramente. Se toma una muestra de clulas del exterior y del canal del cuello uterino raspando suavemente su exterior con una esptula de madera o plstica e insertando posteriormente un pequeo cepillo, que parece un limpiador de tubos, en el canal. Las clulas se colocan sobre una laminilla de vidrio y se rocan con un fijador o se colocan en una botella que contiene un conservante para enviarlas luego al laboratorio para su anlisis. El objetivo de un frotis de Papanicolaou es encontrar un cambio o anomala en el cuello uterino antes de que se vuelva canceroso
3. Qu es la lesin escamosa intraepitelial? Actualmente se utiliza el sistema de Bethesda (1988) para la descripcin de las lesiones: SIL (lesin escamosa intraepitelial) de bajo grado para englobar los cambios citolgicos sugestivos de infeccin por HPV y el CIN-I (neoplasia cervical intraepitelial que afecta al tercio inferior del epitelio) y SIL de alto grado para englobar el CIN-II (cambios en los dos tercios inferiores del epitelio) y el CIN-III (cambios en la totalidad del epitelio y carcinoma in situ). Se utilizan los trminos ASCUS y AGUS para denominar las atipias de significado incierto en clulas escamosas y glandulares respectivamente. El metaplasma escamoso es un hallazgo fisiolgico. El hallazgo de cualquier alteracin en la citologa es indicacin de valoracin por parte del gineclogo, que realizar colposcopia y biopsia y establecer la periodicidad del seguimiento y el tratamiento ms adecuado.
4. Mencione la importancia que tiene el papanicolao. La citologa crvicovaginal o test de Papanicolau es el mtodo ms efectivo en el cribado del cncer cervical. Consiste en la triple toma de clulas del tracto genital (vaginal, endocervical y ectocervical) con el fin de sospechar la existencia de displasias antes de que se haya producido invasin del estroma por clulas neoplsicas. Tiene una baja sensibilidad (50-60%), debida fundamentalmente a errores en la toma y errores en laboratorio, y un alto porcentaje de falsos negativos que puede llegar al 30%. Sin embargo, en el adenocarcinoma disminuye la sensibilidad. Debe realizarse de manera sistemtica a todas las mujeres desde el inicio de relaciones sexuales o desde los 18 aos, de manera anual durante 3 aos consecutivos y a partir de entonces, si los resultados son negativos, se repetir la citologa cada 2-3 aos en caso de no haber factores de riesgo (promiscuidad sexual, ETS, HPV, etc.) o anualmente si existen dichos factores de riesgo, hasta los 65-70 aos. Su uso ha reducido las muertes por cncer de cerviz en ms del 50%. 5. Cules son las aplicaciones del papanicolao y defina cada una de ellas? A) CITODIAGNSTICO FUNCIONAL: 1) Colpocitologa del ciclo menstrual; 2) Tcnica de valoracin d ela catividad ovrica, 3) indicaciones de la colpocitologa funcional; Diagnstico de los procesos ginecolicos funcionales: amenorrea, hipermenorrea, ovario poliquistico, tumores funcionantes ovricos, galactorrea, esterilidad, menopausia, etc. B) CONTROL CITOLGICO DE LA GESTACIN: 1) Diagnostico de embarazo, 2) Diagnostico citopronostico de aborto, 3) Muerte fetal, 4) Rotura de la bolsa de las aguas. 5) Embarazo prolongado. C) CONTROL DE HORMOTERAPIA GINECOLGICA: 1) Citodiagnstico orgnico, 1) Procesos ginecolgicos benignos; 2) neoplasias genitales. b) Citodiagnstico bacteriolgico. 6. Grafique las clulas de NIC-I y NIC-II.
La imagen es corteia de Talaat S. Tadros MD, Emory University School of Medicine. Imgenes microscpicas de un tejido cervical normal, NIC 1, NIC 2 y NIC 3 respectivamente. BIBLIOGRAFA Mtodos de anlisis clnico y su interpretacin Dr Aldo A. Garcia 4 Edicion www.cancerquest.org/.../pics/cervix_cin123.jpg http: //www.dmedicina.com/salud/infeccin html. El cncer cevicouterino o cervical: NIC y la Etapificacin del Cncer.
PRACTICA N 7
ESPERMATOGRAMA
1.- OBJETIVOS: Que el alumno se capacite en un examen completo de semen. 2.- GENERALIDADES: El semen tambin denominado lquido seminal espermtico ya que pueden o no contener espermatozoos, es un liquido lechoso que contiene secreciones de la prstata, vesculas seminales, epiddimos y glndulas uretrales, espermatozoides y alguna de sus clulas precursoras(espermatocitos) y clulas de Sertoli.
La evaluacin del espermatozoide es solo un paso en la investigacin de la infertilidad del hombre. Existen otros procedimientos que incluyen anlisis qumicos del liquido seminal por ejemplo determinacin del nivel de fructosa, evaluacin hormonal del paciente: ensayo de la hormona luteinizante, hormona estimulante folicular, testosterona, prolactina, tiroxina y corticosteroides, etc. 3.- RECOLECCIN DE LA MUESTRA La recoleccin de la muestra se podr realizar despus de un perodo de abstinencia sexual de tres das. La muestra se recoge por masturbacin o por coito interrupto en un frasco precalentado (21C)de vidrio boca ancha y esterilizado o en un recipiente de plstico. Los preservativos aunque sean cuidadosamente lavados y limpios contienen sustancias espermicidas y por esta razn no deben utilizarse. Es mejor obtener la muestra en el laboratorio para que pueda observarse y medirse los tiempos de coagulacin y licuefaccin del eyaculado. Deber evitarse la exposicin de los espermatozoides al fro puesto que este disminuye marcadamente la movilidad de los espermatozoides. Se apuntar la fecha y hora exacta de la recogida de muestra. El material deber examinarse entre una y tres horas de la eyaculacin por lo menos debern examinarse tres pruebas si se percibe cualquier tipo de anormalidad en la primera muestra. El examen de semen comprende: Examen microscopio: En conjunto se ver; cantidad, color, turbidez, viscosidad y pH. Examen microscpico: Movilidad, nmero y morfologa de los espermatozoides. Examen Qumico: Nivel de fructuosa. 4.EXAMEN MACROSCPICO Volumen: la cantidad media es de 3-3.5ml, un volumen menor de 1ml o mayor a 4ml esta asociado con la infertilidad. Color y Turbidez: en los seres humanos el color y la turbidz no tienen relacin con el contenido en esperm. Amarillo franco : despus de un periodo prolongado de abstinencia rojizo o parduzco por una hemospermis. Viscosidad: El eyaculado fresco es un gel, pero se licue despus de 10-20 minutos. La incapacidad del eyaculado para o la persistencia como gel van asociados con la infertilidad. El examen de semen no podr practicarse hasta que se licu pues solo entonces los espermatozoides alcanzan movilidad completa.Consiste en retirar una varilla de vidrio del seno -del esperma, es normal una filancia de 5-10mm. PH: El pH esta entre 7.2-7.6,el pH alcalino protege el semen del entorno cido de la vagina. Un eyaculado formado principalmente de secreciones protticas tiene un pH por debajo de 7 y es corrientemente pobre en espermatozoides. 5. EXAMEN MICROSCPICO Cuando la mezcla se ha licuado se coloca una gota de semen sobre un porta objetos para determinar si hay espermatozoides; si los hay, juzgar su movilidad; si no hay se centrifuga la muestra y se observa el sedimento adems de espermatozoides deben registrarse el tipo y nmero de otras clulas en el eyaculado. Los leucocitos polimorfonucleares indican prostatitis, que es la responsable de una forma de infertilidad. La confirmacin bacteriolgica del diagnostico de prostatitis puede estar indicada debido a que la E. coli interfiere en la movilidad normal de los espermatozoides en el esperma, tambin puede confirmar el diagnstico de prostatitis por una concentracin baja de cinc en el semen.
Movilidad.- Se coloca una gota de semen en un porta objetos y se cubre con un cubreobjetos, utilizando un objetivo de alto aumento en seco, se cuentan los espermatozoides mviles y en reposo en varios campos y se registra el porcentaje de formas mviles presentes. Solo aquellos espermatozoides que se mueven hacia delante activamente se consideran mviles. El examen se repetir a l,3,6y 24 horas. La movilidad depende de la temperatura y del nmero de clula,s, a 37C en un eyaculado normal, solo el 50% de los espermatozoides se mueven despus de tres horas; a 21 C. el 50% son todava mviles despus de 7 horas. Una cantidad de espermatozoides mviles menor del 70% en la primera hora apunta hacia una anormalidad, pero esta no necesariamente puede ser por infertilidad. Los tipos de movimiento se pueden clasificar como rpido, lento, etc. El grado actividad es importante puesto que los espermatozoides ms activos pierden su movilidad antes que de los de movimientos lentos. CONTAJE DE ESPERMATOZOIDES Reactivo: Se prepara una solucin de formalina por mezcla de 5% de bicarbonato de sodio y un mi de formol a!40% y un mi de-agua destilada. Mtodo: Con una pipeta de contaje de glbulos blancos se toma el semen hasta la marca 05 y solucin de formalina hasta la marca 11 para obtener de 1:20 se deja la mezcla hasta que el mucus se disuelva, se sacude a fondo se llena una cmara de contaje de glbulos rojos y se cuenta el nmero de espermatozoides en mm de rea (un cuadrado grande)y se multiplica el resultado por 200,000 para obtener el nmero de espermatozoides por mi. Valores Normales: Los valores normales del contaje de espermatozoides por este mtodo son de 60 a 130 millones por mi, MORFOLOGA La apariencias morfolgica se estudia mejor con frotis teidos, se pueden preparar a partir de la muestra diluida para el contaje de espermatozoides, se prepara como describe para la sangre y tie con uno de los siguientes colorantes: Wright-Giemsa, hematotoxilina-eosina o papanicolaou. Se cuentan varios cientos de espermatozoides y espermatocitos con objetivo de inmersin y se deb el porcentaje de clulas normales. Se debe contar 200 espermatozoides, De los espermatozoides contados del 80-85% debern poseer morfologa normal, acompaados del 0.5-2% de clulas espermatognicas normales. Con fines descriptivos los espermatozoides constan de cabeza, cuello y cola, pero las variaciones de cabeza son las ms importantes. Los espermatozoides normales pueden presentar ligeras variaciones en la forma y tamao de la cabeza, por ejemplo pequea, redonda, puntiaguda o agrandada y tambin pueden presentar alguna variacin al colocarlos ya sea ausencia de coloracin o coloracin difusa. Cuanto menor es el nmero de espermatozoides mayor suele ser la proporcin de formas anormales, la anormalidad puede ser morfolgica o colorativa. Las anormalidades espermticas incluyen formas juveniles con apndices citoplasmticos, formas seniles con coloracin difusa de la cabeza o sin coloracin y variaciones patolgicas en la configuracin y nmero de cabezas. La agrupacin de espermatozoides en el eyaculado junto a un contaje bajo y movilidad disminuida debern hacer sospechar que puede existir un problema de anticuerpos. 6.- EXAMEN QUMICO
Determinacin de Fructuosa: Es el azcar ms importante de semen en niveles disminuidos han demostrado una deficiencia paralela de andrgenos. Existe una relacin inversa entre el nivel de fructuosa y el contaje espermtico, una concentracin baja de fructuosa es el resultado de un bajo nivel de testosterona o de deficiencia de las vesculas seminales. Se dispone de varios para la determinacin cuantitativa de fructuosa y pueden ser los siguientes: Anlisis colormetrico con resorcinol, determinacin enzimtica y condensacin con cido3-indolactico. Valores Normales: El nivel medio de fructuosa de hombres normoespemicos es de 246mg/dl. 7.- PARTE EXPERIMENTAL Examen macroscpico. Examen microscpico. Prueba de movilidad. Recuento de espermatozoides. Examen macroscopico del semen
Volumen 1 1.5 ml Color : amarillo franco Viscosidad : gel
EXAMEN MICROSCOPICO:
Se licua la muestra se pone en porta objetos para observar al microscopio
CONTEO DE ESPERMATOZOIDES :
materiales de conteo Se carga en la pipeta como globulos blancos ,con disolucion 1: 20
CUESTIONARIO 1. Qu otros mtodos existen para determinar la esterilidad en el hombre? Estudio clnico. En la mayora de los varones infrtiles la historia clnica es anodina. No obstante, algunos procesos los identifican fcilmente, como defectos congnitos de los propios genitales o generales y tratamientos mdicos (quimioterapia, etc.) o quirrgicos (orquiopexias, linfadenectomas). Estudio del semen. Es la piedra de toque de la valoracin de la fertilidad, pero no es una prueba de fertilidad. Nadie pone en duda un diagnstico de infertilidad en ausencia de espermatozoides, pero existe gran controversia en cuanto al volumen mnimo del eyaculado para que sea adecuado. Siempre se debe ser muy cauto en establecer diagnsticos de infertilidad y sobre todo las posibilidades de descendencia. El semen se estudia mediante su recogida por masturbacin despus de una abstinencia sexual de 5 das. Biopsia del testculo. Suele obtenerse informacin desde el punto de vista cualitativo, en forma descriptiva sobre las alteraciones morfolgicas y desde el punto de vista cuantitativo cuando se realiza el recuento celular, que permite conocer exactamente el grado de lesin testicular y el grado de correlacin con el seminograma. Estudio endocrinolgico. Debe valorarse el eje hipotlamo-hipofisario, con determinaciones basales de LH y FSH y pruebas de estimulacin (clomifeno y GnRh) y el estado funcional de la clula de Leydig (testosterona y su estimulacin con HCG). 2. Cules son los posibles tratamientos cuando una persona presenta un nmero de reducido de espermatozoides y morfologa anormal de espermatozoides? El limitado conocimiento de la fisiopatologa, sobre todo en cuanto a la espermatognesis, dificultan las posibilidades teraputicas. Cuando se conozca la causa debe actuarse sobre ella, ya sea suprimindola (quimioterapia, radioterapia, drogas, frmacos) o actuando quirrgicamente (hipospadias, epispadias, reconversin de vasectomas). En los casos de causa hormonal o inmunolgica se debe actuar sobre la causa que ha originado el problema (tratamientos con gonadotropinas, anlogos de la LHRH, etc.) 3. Cules son las causas por lo que un hombre puede ser estril?
Causas de infertilidad masculina Causas pregonadales Hipogonadismos prepuberales Sndrome de Kallman: hipogonadismo hipogonadotrpico de origen hipotalmico, asociado a trastornos de la olfacin y ausencia de hormona liberadora de gonadotropinas Eunucos hipogonadotrpicos: dficit de hormonas hipotalmicas con produccin muy baja de LH, pero normal de FSH, con desarrollo incompleto de caracteres sexuales secundarios Hipogonadismos pospuberales Exceso de estrgenos (cirrosis heptica, tumores de Leydig, etc.) Exceso de andrgenos (sndrome adrenogenital) Exceso de prolactina (prolactinomas) Exceso de glucocorticoides (sndrome de Cushing) Causas gonadales Anorquia congnita Aplasia de clulas germinales (sndrome Del Castillo) Sndrome de Klinefelter Sndrome de Noonan Criptorquidia Lesiones posradiacin, posquimioterapia, postinfecciosas, etc. Causas postesticulares Obstruccin de la va seminal Congnita Adquirida (postinfecciosa: gonoccica, tuberculosa o inespecfica), por vasectoma (voluntaria, teraputica) Inmunolgica: autoanticuerpos antiespermticos Se calcula que el 10% de los matrimonios son estriles, y que en el 40-50% o ms de los casos la infertilidad es masculina. Un hombre es infrtil cuando es incapaz de fertilizar un vulo. En ms de la mitad de los casos de azoospermia o de oligospermia profunda no se puede precisar el origen, a pesar del gran nmero de causas de esterilidad masculina que se han podido identificar. Descartadas las causas derivadas de cualquier tipo de trastorno en el coito, como impotencia, defectos en la eyaculacin (prematura, retrgrada), relaciones muy espordicas, etc., entre las causas ms comunes destacan las hipotlamohipofisarias, que cursan con una disminucin de las concentraciones plasmticas de LH y FSH. Cabe citar aqu las hiperprolactinemias que se asocian a impotencia coeundi, disminucin de gonadotropinas y de testosterona, la administracin de frmacos que inhiben la secrecin de ambas gonadotropinas, LH y FSH (medroxiprogesterona, estrgenos, andrgenos), o slo de la FSH, como ocurre con la difenilhidantona. Hay muchos txicos ambientales que afectan la espermatognesis: radiaciones, hidrocarburos halogenados y frmacos o drogas como sulfasalazina, marihuana y alcohol. En el grupo de causas testiculares de esterilidad se incluyen las asociadas a deficiencia andrognica por afeccin de las clulas de Leydig y defecto secundario de la espermatognesis, pero hay muchas otras que cursan con secrecin andrognica normal. Tal es el caso de la aplasia de las clulas germinales o Sertoli cell only syndrome, que se caracteriza histolgicamente por ausencia de espermatognesis y conservacin de las clulas de Leydig y de las clulas de Sertoli. Estos pacientes, por tanto, presentan azoospermia con virilizacin normal. Se cree que la alteracin es congnita en la mayora de los casos, habindose observado este sndrome en hermanos.
De todas maneras, se ha descrito tambin en individuos que han desarrollado una orquitis o tenan una criptorquidia. Las concentraciones de LH y testosterona son normales y las de FSH muy elevadas. Este sndrome representa algo menos del 10% de todas las azoospermias. Se han descrito casos de detencin de la maduracin espermatognica, generalmente en la fase de espermtide, de causa no aclarada, si bien se sospecha un origen congnito. El varicocele es una causa frecuente de esterilidad cuyo tratamiento quirrgico produce un 70% de curaciones. Su incidencia en la poblacin general es del 10-15%, y en los individuos estriles del 20-40%. El mecanismo por el cual el varicocele determina cambios en la calidad, el volumen, el recuento o la composicin del semen no se conoce con exactitud. Se ha sugerido que el flujo sanguneo retrgrado en la vena espermtica interna por incompetencia valvular, con la dilatacin progresiva del plexo venoso peritesticular, afecta la temperatura de ambos testculos. En el 85% de los casos se localiza en el lado izquierdo. La criptorquidia unilateral se asocia, en un nmero significativo de casos, a alteraciones en la espermatognesis. En un porcentaje muy pequeo de casos se han detectado anticuerpos dirigidos contra el semen. Existiran inmunoglobulinas que se fijaran a la superficie del espermatozoide, pudiendo reconocerse por reaccin mixta antiglobulina y medidas por pruebas de aglutinacin en suero y lquido seminal; al parecer, el tratamiento con prednisona podra ser efectivo en ciertos casos. Algunos pacientes presentaban oclusiones de las vas epididimarias o deferentes. Las infecciones del epiddimo, las vesculas seminales o la prstata tambin son causas de infertilidad. Finalmente, dentro del grupo de causas postesticulares se encuentran las alteraciones del sistema de los conductos excretores. Pueden ser congnitas, con aplasia de los conductos deferentes, el epiddimo y las vesculas seminales, que aparece de forma aislada o asociada a fibrosis qustica y cursa con azoospermia. En algunos de estos casos existira el antecedente de exposicin prenatal a niveles altos de dietilestilbestrol administrados durante la gestacin. Alteraciones adquiridas con obstruccin de los conductos excretores se han descrito en el sndrome de Young, que se acompaa de infecciones crnicas sinusales y pulmonares. El sndrome de los cilios inmviles representa una causa curiosa de esterilidad masculina de origen congnito, que cursa con un defecto en la motilidad de los cilios de las vas respiratorias y de la cola de los espermatozoides; ello origina infecciones respiratorias crnicas y esterilidad por inmovilidad de los espermatozoides; se asocia al sndrome de Kartagener (situs inversus, bronquiectasias y sinusitis crnica) en el 50% de los casos. BIBLIOGRAFIA Fundamentos y tcnicas de anlisis bioqumico.- anlisis de muestra. Lquidos corporales y anlisis de orina Susan King Strasinger, 1991, 2 edicin, mexico. Estructura y funciones del cuerpo humano Viviana Escuredo 2002,2 edicin Espaa. www.Sexualidad.es espermatozoide.http.
You might also like
- Vacuna a Vacuna edición México: Manual de información sobre vacunasFrom EverandVacuna a Vacuna edición México: Manual de información sobre vacunasNo ratings yet
- Papanicolau-Indicaciones y resultadosDocument25 pagesPapanicolau-Indicaciones y resultadosDaniela Gomez100% (2)
- Técnica OTB ligadura trompasDocument32 pagesTécnica OTB ligadura trompasEdrei Hernández71% (7)
- PAPANICOLAOUDocument10 pagesPAPANICOLAOUAdofito Tlpv Cremv100% (1)
- Prueba PapanicolaouDocument28 pagesPrueba PapanicolaouCarlos BenitezNo ratings yet
- Tiempos Quirurgicos.Document15 pagesTiempos Quirurgicos.Preyli Montesinos Paz Soldan0% (1)
- Historia Natural Embarazo EctópicoDocument3 pagesHistoria Natural Embarazo EctópicoYolanda Paola MuvdiNo ratings yet
- Administración de soluciones IV gota a gotaDocument16 pagesAdministración de soluciones IV gota a gotaLuis Antonio Juarez Zapeta100% (2)
- Prueba de PapanicolaouDocument6 pagesPrueba de PapanicolaouKEYNER 97No ratings yet
- Clasificacion de La FDADocument9 pagesClasificacion de La FDAYessica Diaz LimaNo ratings yet
- Maniobras de LeopoldDocument11 pagesManiobras de LeopoldKarina AC100% (2)
- Apendicitis Marco Teorico PDFDocument28 pagesApendicitis Marco Teorico PDFRoberto Bello0% (1)
- Embarazo EctopicoDocument17 pagesEmbarazo EctopicoAndrea RamosNo ratings yet
- Pae Ano ImperforadoDocument37 pagesPae Ano ImperforadoKelvin Humberto Peralta Rodríguez100% (1)
- Cáncer Cervicouterino: Factores, Diagnóstico y TratamientoDocument20 pagesCáncer Cervicouterino: Factores, Diagnóstico y TratamientoJoel RosEsp0% (1)
- Tiempos QuirurgicosDocument62 pagesTiempos QuirurgicosEduardo Rojas Olivares100% (7)
- Cancer CervicouterinoDocument13 pagesCancer CervicouterinoEmilyBlanchardIguaránNo ratings yet
- ApendicectomiaDocument5 pagesApendicectomiaSharon EUNo ratings yet
- Introducción a las suturas enDocument10 pagesIntroducción a las suturas enNes Soto100% (1)
- Procedimientos Antimicrobianos en El Ejercicio de La CirugiaDocument53 pagesProcedimientos Antimicrobianos en El Ejercicio de La Cirugiamarina19021100% (2)
- Historia natural del cáncer de mama enDocument3 pagesHistoria natural del cáncer de mama enDavid Perez50% (4)
- Cáncer Cervico-Uterino (CaCu)Document48 pagesCáncer Cervico-Uterino (CaCu)Ramon Eduardo Melchor Vindiola100% (2)
- Desprendimiento Prematuro de PlacentaDocument35 pagesDesprendimiento Prematuro de PlacentaMiguel Gómez100% (1)
- OtbDocument60 pagesOtbHumberto Quime100% (3)
- Salpingectomía y fimbriectomíaDocument4 pagesSalpingectomía y fimbriectomíaMelissa Ochoa0% (1)
- Caso Clínico Preeclampsia PDFDocument13 pagesCaso Clínico Preeclampsia PDFRomina Reyes Loor100% (2)
- Histerectomía VaginalDocument29 pagesHisterectomía Vaginalluciana charis luis100% (1)
- Embarazo EctópicoDocument11 pagesEmbarazo EctópicoBrenda Cruz RomeroNo ratings yet
- Sindrome de Hellp Ejgm402Document57 pagesSindrome de Hellp Ejgm402Judith Gallegos Mendoza100% (1)
- TococirugiaDocument21 pagesTococirugialuisNo ratings yet
- Mecanismos y fases del trabajo de partoDocument28 pagesMecanismos y fases del trabajo de partoRivera WiliNo ratings yet
- Codigo Evac - Perd InsensDocument3 pagesCodigo Evac - Perd InsensMarcela Flores Guerrero100% (1)
- Cancer CervicouterinoDocument45 pagesCancer CervicouterinoMaricela Martínez San JuanNo ratings yet
- TamizDocument12 pagesTamizGraciela Ortega GonzálezNo ratings yet
- Pap: Detección temprana cáncer cérvixDocument15 pagesPap: Detección temprana cáncer cérvixRosy MendezNo ratings yet
- Oxitocina en El Trabajo de PartoDocument4 pagesOxitocina en El Trabajo de PartoDaniela Morales SaraviaNo ratings yet
- Incisiones QuirúrgicasDocument25 pagesIncisiones QuirúrgicasAdal BerrocalesNo ratings yet
- PapanicolauDocument21 pagesPapanicolauZé Antônio100% (2)
- Toxoplasmosis y EmbarazoDocument28 pagesToxoplasmosis y EmbarazoLuisa Ruiz0% (1)
- Prueba de PapanicolaouDocument2 pagesPrueba de PapanicolaouMar MiguelNo ratings yet
- HISTERECTOMIADocument10 pagesHISTERECTOMIAKlever CuevaNo ratings yet
- POLIHIDRAMNIOS2 Y OLIGOAMNIOS HectorjesusDocument40 pagesPOLIHIDRAMNIOS2 Y OLIGOAMNIOS Hectorjesushector adrian0% (1)
- HISTERECTOMÍADocument5 pagesHISTERECTOMÍAjekoNo ratings yet
- Pasos de Dialisis.Document2 pagesPasos de Dialisis.saraofe1100% (1)
- Aspectos del puerperio y la lactanciaDocument52 pagesAspectos del puerperio y la lactanciaLMN214100% (1)
- Cuidados RN 40Document5 pagesCuidados RN 40Frank Hernandez100% (1)
- Mobiliario y Equipo de QuirófanoDocument11 pagesMobiliario y Equipo de QuirófanoRenata GonzalezNo ratings yet
- Ropa QuirúrgicaDocument6 pagesRopa Quirúrgicalizbeth de dios garciaNo ratings yet
- CESÁREADocument9 pagesCESÁREAAndrea Estefania Vivas MontoyaNo ratings yet
- Cervicovaginitis Infección de Vías UrinariasDocument32 pagesCervicovaginitis Infección de Vías UrinariasJose Juan Resendiz Luevano100% (2)
- Caso Clínico CACUDocument9 pagesCaso Clínico CACUItzel Ledezma100% (1)
- HisterectomiaDocument10 pagesHisterectomiaLuna RXNo ratings yet
- Métodos Naturales Que Implican Abstinencia PeriódicaDocument6 pagesMétodos Naturales Que Implican Abstinencia PeriódicaSofia Saravia TorresNo ratings yet
- SalpingectomiaDocument2 pagesSalpingectomiaJorge Rodríguez100% (3)
- Anexos Ovulares 1Document15 pagesAnexos Ovulares 1Joel AbrahamNo ratings yet
- Pae - CesareaDocument11 pagesPae - CesareaByronAntamba100% (1)
- Embarazo EctópicoDocument20 pagesEmbarazo EctópicoDaniela GomezNo ratings yet
- El Festival Folklórico Internacional Raqchi 2013Document1 pageEl Festival Folklórico Internacional Raqchi 2013Cenrique CANo ratings yet
- Volumen en 24 HR Peso de RN % 225 1.34 7 8.16231343Document1 pageVolumen en 24 HR Peso de RN % 225 1.34 7 8.16231343Cenrique CANo ratings yet
- Carta Poder 2Document2 pagesCarta Poder 2Cenrique CANo ratings yet
- Poem AsDocument2 pagesPoem AsCenrique CANo ratings yet
- Jeremy Bentham Trabajo FinalDocument30 pagesJeremy Bentham Trabajo FinalCenrique CA0% (1)
- Pia Deserticota Una Fuente Natural de TuyonasDocument1 pagePia Deserticota Una Fuente Natural de TuyonasCenrique CANo ratings yet
- Cómo abordar diluciones y concentraciones microbiológicasDocument11 pagesCómo abordar diluciones y concentraciones microbiológicasVil SieNo ratings yet
- Informe PH, Conductividad y M.ODocument6 pagesInforme PH, Conductividad y M.OCristhianAlexanderVegaNo ratings yet
- 1 Unidad Dimensiones Del Ser HDocument17 pages1 Unidad Dimensiones Del Ser HEmma Maria José Marcial100% (1)
- Inotrópicos y vasopresores: principios de usoDocument48 pagesInotrópicos y vasopresores: principios de usopamelaNo ratings yet
- Frequency of Genotypic Markers 2Document12 pagesFrequency of Genotypic Markers 2Zharick Juliana Perdomo FandiñoNo ratings yet
- 4 6 ABDB - 2hDocument2 pages4 6 ABDB - 2hjafs190594No ratings yet
- Mecanismos y Secuencia de La Erupción DentalDocument163 pagesMecanismos y Secuencia de La Erupción DentalEucrys RiosNo ratings yet
- PsicobiologiaDocument2 pagesPsicobiologiaLily BethNo ratings yet
- MalariaDocument32 pagesMalariaJeniffer Felix AgueroNo ratings yet
- Quimiotipos de EspartilloDocument2 pagesQuimiotipos de EspartilloLiliana CelayaNo ratings yet
- Denuncia de Contaminacion Del Rio Yauli PDFDocument14 pagesDenuncia de Contaminacion Del Rio Yauli PDFBrajhan Victor Tito CasihueNo ratings yet
- Manual Entrenamiento WATERMAN WOMAN Apnea y Sobrevivencia Grandes Olas 2018Document35 pagesManual Entrenamiento WATERMAN WOMAN Apnea y Sobrevivencia Grandes Olas 2018Diego CordovaNo ratings yet
- Cortes y Partes de Carnes RojasDocument11 pagesCortes y Partes de Carnes RojasYEYFRINNo ratings yet
- Monográfico Listo 23 Agosto-1Document90 pagesMonográfico Listo 23 Agosto-1ElizabethGerman100% (1)
- Examen de Genética CortoDocument4 pagesExamen de Genética CortoKatiAriasNo ratings yet
- Control de La Hemorragia PostoperatoriaDocument24 pagesControl de La Hemorragia Postoperatoriaosbaldo1632No ratings yet
- Anel Ledesma RodríguezDocument21 pagesAnel Ledesma Rodríguezanel ledesmaNo ratings yet
- Lista de Precios Laboratorios 2-5-2023Document36 pagesLista de Precios Laboratorios 2-5-2023Bio-Express Bio-ExpressNo ratings yet
- Práctica Propiedades Del AguaDocument3 pagesPráctica Propiedades Del AguaIsaac Cervantes80% (5)
- Germinación plantas medicinalesDocument14 pagesGerminación plantas medicinalesAlejandro H Fisher100% (1)
- Himno A CochabambaDocument18 pagesHimno A Cochabambapedro encinasNo ratings yet
- MED - LEGAL Traumatología-AsfixiaDocument7 pagesMED - LEGAL Traumatología-AsfixiaMario EscandonNo ratings yet
- Noveno. Guía 3.2Document5 pagesNoveno. Guía 3.2Elias Camargo QuinteroNo ratings yet
- Práctica Tallo HojaDocument20 pagesPráctica Tallo HojaJairo ChamorroNo ratings yet
- TEMA - 6 - Teoría de La CausalidadDocument34 pagesTEMA - 6 - Teoría de La CausalidadJerry GarciaNo ratings yet
- Definición Simbólica de Los KinesDocument3 pagesDefinición Simbólica de Los KinesErian Folkes GilNo ratings yet
- Teoria CelularDocument2 pagesTeoria Celularshantal riveroNo ratings yet
- Anatomia Del CorazonDocument38 pagesAnatomia Del CorazonErgueta Villarroel Melissa100% (1)
- Tecnologia 3. Etv PDFDocument217 pagesTecnologia 3. Etv PDFVeronica Sanchez BarrientosNo ratings yet
- Metodologia para La Evaluacion Del Doblamiento FoliarDocument1 pageMetodologia para La Evaluacion Del Doblamiento FoliarAlexandra TorresNo ratings yet