Professional Documents
Culture Documents
Cardiologie Subiecte Rezolvate
Uploaded by
Diana MaicanCopyright
Available Formats
Share this document
Did you find this document useful?
Is this content inappropriate?
Report this DocumentCopyright:
Available Formats
Cardiologie Subiecte Rezolvate
Uploaded by
Diana MaicanCopyright:
Available Formats
1. Epidemiologia si etiologia RAA.
In ciuda unei scaderi dramatice a incidentei RAA n decursul secolului
XX, boala ramne o problema n toate tarile lumii dar mai ales n cele
subdezvoltate sau n curs de dezvoltare n care apare estimativ un
numar total de 10-20 de milioane de cazuri pe an .
Frecventa RAA a nceput sa scada nainte de era antibiotica din motive
neclare si a diminuat n mod accelerat n paralel cu introducerea pe
scara larga a antibioticelor; unul din motivele scaderii poate fi si
accesul larg la antiinflamatoare prescrise empiric
In anumite populatii (din Hawaii, Noua Zeelanda si India) RAA se
mentine la o incidenta de 10-15 la 100.000, mai ales la copiii de 10-15
ani
In Romnia incidenta RAA este de aproximativ 8-10 cazuri la 100.000
de locuitori.
2. Patogenie .
Streptococii b-hemolitici de grup A cauzatori de RAA apartin serotipului
M (mucoid) ndeosebi tipurilor 3, 5, 6, 14, 18, 19 si 24, cu unele variatii
de frecventa de la o tara la alta
Existenta unor suse reumatogene este nsa relativ controversata din
cauza faptului ca exista germeni care care nu apartin serotipului M si
totusi produc RAA spre deosebire de situatia de la GNDA care este
generata de tipuri clar nefritigene (tip 12 dupa faringita si tip 49 dupa
impetigo)
Mecanismele de producere a RAA sunt doar partial cunoscute avnd ca
elemente certe: infectia exclusiv faringiana cu un streptococ b-
hemolitic de grup A si susceptibilitatea individuala (neclar definita).
3. Diagnostic pozitiv si diferential al RAA .
Diagnosticul pozitiv de RAA
2 criterii majore sau
1 criteriu major + doua minore
Situatii n care diagnosticul nu trebuie sa adere strict la criteriile Jones
(si pentru initierea tratamentului):
cardita de cauza neclara n prezenta antecedentelor certe de
infectie streptococica
coree aparuta tardiv dupa o infectie streptococica
alte situatii cu un singur criteriu major + un criteriu minor sau
mai multe criterii minore (inclusiv asa-zisa artrita post-
streptococica reactiva)
Trebuie evitat excesul de diagnostic (de preferat n cazuri neclare din
cauza riscului de complicatii) dar si administrarea empirica de
antireumatice care opresc evolutia clinica dar nu reduc riscul de
valvulopatii
Diagnosticul diferential al RAA
Artrita post-streptococica reactiva:
perioada de latenta de 1-2 saptamni
raspuns la aspirina slab sau nul
artrita severa, fara cardita
frecvent tenosinovite si afectare renala
Spondilartrita ankilozanta, forma periferica:
artrite non-migratorii, lent evolutive
redoare lombo-sacrata cu artrita sacro-iliaca radiologic
Artrita idiopatica juvenila (diverse forme clinice):
debut si evolutie lente, fara corelatie infectioasa
afectare concomitenta a > 4 articulatii n 6 luni (oricare)
evolutie progresiva si non-migratorie
factor reumatoid prezent
mai frecventa la fete
4 .Tratamentul RAA
Tratamentul simptomatic al RAA
Ameliorarea simptomelor de RAA:
aspirina 80-100 mg/kg/zi la copii si 4-8 g/zi la adulti n mai multe
prize (preferabil postprandial) sub controlul nivelului seric de
aspirina (optim 20-30 mg/dL) pna la disparitia simptomelor si
normalizarea VSH si CRP
Terapia carditei:
prednison 2 mg/kg/zi timp de 1-2 saptamni dupa care reducere
gradata n decurs de alte doua saptamni
aspirina la fel ca mai sus
tratament conventional al insuficientei cardiace
Terapia coreei:
prednison 1 mg/kg/zi ~ 2 saptamni apoi sevraj lent n decurs de
10-14 zile
acid valproic, carbamazepina sau diazepam
Tratamentul antimicrobian
Eradicarea streptococului b-hemolitic (imediata):
penicilina V 250 mg de 2-3 ori/zi la copii si 500 mg de 2-3 ori/zi la
adulti sau penicilina G 2-4 Mu./zi i.m. timp de minimum 10 zile
(acceptabil: cefalexina 500 mg de 4 ori/zi sau cefadroxil 500-
1000 mg de 2 ori/zi oral)
la cei alergici la b-lactamine: eritromicina 40 mg/kg/zi (maximum
1000 mg/zi) oral n 2-4 prize
eradicare si la contactii bolnavului
Profilaxia recidivelor ulterioare de RAA:
penicilina V potasica 250 mg de 2 ori/zi sau
sulfadiazina 500 mg/zi la < 27 kg si 1 g/zi la > 27 kg
benzatin-penicilina G 1,2 Mu. i.m. la 4 (3 ?) saptamni
la cei alergici la b-lactamine sau sulfamide: eritromicina 250 mg
de 2 ori/zi
durata: pna la vrsta adulta ~ 21 de ani (toata viata ?)
5.PAUZA
SUBIECTE VALVULOPATII MITRALE
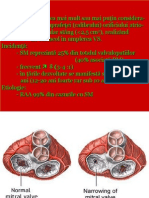
6.Etiopatogenie. SM.
Etiologie:
- RAA 99% din cazurile cu SM
Alte etiologii:
Congenital - foarte rar
- SM + membran n AS = cor triatriatum
- + DSA = sindrom Lutembacher
- la nou nscut poate apare o ngroare a aparatului valvular i subvalvular
fr afectarea valvelor
-SM cu pilieri anormali valva in hamac sau in parasuta
Dobandita
- calcificri degenerative ale inelului mitral(vrstnici SM larg care nu
necesit interv.chirurgical)
- colagenoze: PR, LES, SA;
- boli ce mimeaz SM: mixomul AS, tromboza AS;
- carcinoidul s.tricuspidiana
- mucopolizaharidoze (fenotipul Hunter Hurley)
- alte etiologii rare: amiloidoza, terapia cu metisergide
Insuficienta mitrala.
Etiologie
IM: - congenital
- dobndit
IM: a) Reumatismal 35% din IM
- forma scleroatrofic
- retracie de cordaje
- dilataie izolat a inelului mitral (rar)
b) Degenerativ i distrofic idiopatic
- degenerescen mixoidSd. Barlow (PVM)
- degenerescen fibro-elastic (vrstnici)
c) IM Oslerian endocardita infectioasa
d) IM ischemic: - disfuncie pilier (post)
- ruptur de pilier
- anevrism ventricular
e) Alte etiologii: - traumatic
- post comisurotomie
- congenital (canal atrioventricular sau IM congenital pur)
- cardiomiopatie obstructiv
- displazii (sd.Marfan, sd. Ehlers, Danlos, maladia Hurler)
- colagenoze, LES, PR, SA
- sarcoidoz
- sd. hipereozinofilic
- tumora carcinoid
- calcificri inel mitral (AS)
f)IM funcional: HVS - HTA
- boala coronarian
- cardiomiopatia dilatativ
7. Fiziopatologie.
Stenoza mitrala
Orificiul mitral = 4-6 cm2 i permite o umplere diastolic normal a VS
Prin studii hemodinamice (cateterism) s-a putut aprecia corelaia dintre
gradul stenozei i apariia simptomelor:
- > 2 cm2 hemodinamic aproape normal
- < 1,5 cm2 modificri ale presiunii i rezistenei
- 0,5-1 cm2 stenoz strns, modificri severe hemodinamice
Trecerea sngelui din AS VS la N se realizeaz prin diferena de presiune
dintre AS i VS
D.p.d.v. fiziopatologic:
2 cm2 gradient mic SM uoar
1-2 cm2 gradient moderat SM medie
< 1 cm2 gradient sever SM sever cu HTP fix
Insuficienta mitrala
Element esenial: regurgitarea sngelui VS AS
Regurgitarea depinde de:
- suprafaa orificiului mitral
- diferena de presiune atrioventricular
- de durata regurgitrii
Tipuri de regurgitare: a) R. mic 10 ml/sistol
b) R. medie 10-30 ml/sistol
c) R. important 30-100 ml/sistol
Consecine:
Aval: dilatarea VS accentuarea regurgitrii
Amonte: dilatarea AS
IM acut AS necompliant EPAc
IM cronic AS compliant hipertensiune venocapil. important apare
fibrilatie atriala si HVS
8.Diag pozitiv si dif al stenozei mitrale.
Tablou clinic
Tulburri funcionale
- SM - asimptomatic mult vreme
- poate fi depistat cu ocazia unui examen complet pentru o alt
afeciune
- diagnostic frecvent ntre 25-30 ani
Tulburri funcionale de debut:
a) dispnee progresiv de efort (trebuie cuantificat dup
clasificarea n 4 stadii NYHA);
b) edem de efort = EPA de efort
c) tusea
d) hemoptizii:
- iniial la efort (n cursul puseelor de bronite sezoniere) - ulterior frecvente
i la repaos
- se produc datorit anastomozelor anormale ntre venele pulmonare i
venele bronice (la omul normal aceste anastomoze sunt inactive)
- n SM se realizeaz un adevrat scurt-circuit ntre venele pulmonare i
venele bronice
- ele pot s se produc i datorit EPA sau maladiei tromboembolice
e)durerii toracice:
- dureri ce survin la efort uneori;
- pot simula o angin pectoral;
- alteori pot fi surde i nu au comportamentul crizei de
angin pectoral;
- junghiul interscapulo-vertebral Vaquez-Vilbonnet;
- hepatalgie de efort cu iradiere retrosternal.
f) modificrile strii generale:
- nanism mitral (pseudo anemic)
- facies mitral
- TAS 110-120 mmHg
g) palpitaii datorit tulburrilor de ritm frecvente ce apar n SM: EA, EV,
TPA, FlA, FiA.
h) tromboembolii: - tromboze
- embolii
E sistemice datorit trombozei AS
i)disfonie Sd. Ortner datorit compresiunii recurentului
j) infecii pulmonare = bronite hibernale
k) convulsii: - prin debit mic
- prin tromb AS
- prin tulburri de ritm
- prin embolii
l) moarte subit prin tromboembolie si tahiaritmii
m) semne legate de ICD: hepatalgii, edeme, ascit
Examen obiectiv
A. Semne generale: -facies mitral
(Inspecia) - cianoz periferic (extrem.)
- casexia mitralului
- nanism
- ascit
- edeme
- sechelele unor AVC embolice(hemipareze, hemiplegii)
- uneori bombarea hemitoracelui stg.i a zonei epigastrice,
hipoc.dr.
B. Palparea:
- freamt catar diastolic
- vibraia mitral (valve suple)
- pulsaia parasternal dreapt
- VD palpabil n epigastru
- vibraia diastolic n sp. II parasternal stg.(HTP)
C. Auscultaie: - ritmul Duroziez (zg.I >, CDM, UD)
- zg. I > valve mobile
- zg. I < valve remaniate
- insuficien aortic
- insuficien mitral
- VS insuficient
CDM > 0,04-0,12 dup zg. II
< 0,04 clivare
> 0,12 zg.III (galop)
- se aude n zona apexului
Intervalul Q-ZI folosete pentru aprecierea zg.II CDM gradului
stenozei
Q-ZI lung _ stenoz strns
Q-ZI scurt _ stenoz larg
zg. II-CMD scurt _ stenoz strns
zg. II P HTP
- SD n zona de auscult. a pulmonarei HTP
- impuls sistolic parasternal stg uruitura diastolic UD
- la apex n lateral stg.
- expresia unui flux turbulent prin zona stenozat
- mai aspru
- ncepe imediat dup zg. II
- intensitatea ei nu este n relaie cu gradul stenozei ci durata
ei.
- este prezent pe toat perioada gradientului AS-VS
(>3mmHg)
SM uoar: - nu se aude UD
- se poate auzi n lateral stg. i dup un minim efort
sau n picioare
SM foarte strns:
- se aude pe linia axilar anterioar pe toat durata
diastolei
S.presistolic: - precede zg.I
- se aude n RS
- apare datorit accelerrii fluxului prin stenoz n
momentul contraciei AS
gradul stenozei ci durata ei.
- este prezent pe toat perioada gradientului AS-VS
(>3mmHg)
SM uoar: - nu se aude UD
- se poate auzi n lateral stg. i dup un minim efort sau n
picioare
SM foarte strns:
- se aude pe linia axilar anterioar pe toat durata
diastolei
S.diastolic de insuf. pulm. Graham Steel:
- n focarul pulmonar
- > n inspir
- apare dup PII
- se poate confunda cu I.Ao.
SS n zona tricuspidei: - de I.tricuspidian
- 7 n inspir
Galop de VD: - (zg.III.dr.) n stenozele mitrale strnse - semn de
HTP(HVD)
SS de nsoire n stenozele mitrale f. strnse
Galop VS - cnd stenoza mitral se asociaz cu o I. Mitral sau I. Ao.
Semnele de I.C. dreapt (cnd s-au instalat)
- jugulare turgescente
- hepatomegalie
- edeme m. inferioare
- ascit
- pleurezie dreapt
- embolii pulmonare (infarct pulmonar)
- puls hepatic
- ss. de insuficien tricuspidian
- galop ventricular drept
Explorri paraclinice n stenoza mitral
I. ECG util. De ce? - sugereaz stenoza mitral (ax la dreapta, P mitral)
- sugereaz i alte asocieri la SM
- sugereaz gradul stenozei
SM uoar: - ecg N
SM moderat: - AS larg cu 7 presiunii
P lrgit i crestat >0,12 n DII,
DIII, V1 aP + 450 300 (stg.)
- dac apare FiA unde F mari
SM cu HTP: - P devine nalt, ascuit DII, V1
- aQRS deviat la dr.(+1200,+1500)
- HVD
II. FONO: - precizeaz elementele auscultatorii ale SM
- permite calcularea indicelui Wells
- izoleaz suflul diastolic (IAo. sau IP)
- izoleaz SS de nsoire (dg. dif. cu IM)
- izoleaz UD (dg.dif. cu alte elemente auscultatorii diastolice)
III.Rx. poate arta: - o siluet cardiac mitral
- lrgirea AS (PA, OAS, LS)
- dublu contur dr.
- calcificri mitrale sau de AS
- VS mare sau mic
- semne de hipertensiune veno- capilar:
_redistribuie venoas lobar superioar
_edem interstiial
_linii Kerley exprim staza limfatic (A-la
hil, B-la baz SM strns, C-ntre)
_edem alveolar
_epanament pleural
- hemosideroz
- calcificri pulmonare
- infarct pulmonar
- alte boli pulmonare asociate
IV.ECHO M:
- EF = N = 40 mm/sec. n SM este scurtat
- micare anterioar sistolic a valvei mici poster.
- platou diastolic al VMA
- creterea diametrului telesistolic al AS (>40 mm)
- VS normal; VD mare
- calcificarea valvei mitrale i a aparatului subvalv.
ECHO-2D: - suturi comisurale
- remanieri valvulare i subvalvulare
- mrirea AS cu sau fr tromboz
- dilatarea cavitilor drepte i venei cave inferioare
- calcularea suprafeei orificiuluimitral n protodiastol
ECHO-Doppler continuu i pulsat permite cuantificarea gradului de
stenoz
V. Explorarea cu radioizotopi cardioangiografia permite aprecierea
dimensiunilor de caviti,debite, FE, tulburri de contractilitate i
regurgitrile
VI. Explorri funcionale respiratorii mai ales preoperator
- scintigrama pulmonar
Cateterism cardiac:
- permite calcularea gradientului dintre AS i VS
- azi se utilizeaz mai puin decnd exist ECHO 2D + contrast, color i
Doppler
- se poate calcula suprafaa valvei mitrale
VIII. Test de efort mai rar sau chiar de loc.
Diagnosticul diferenial al stenozei mitrale
UD - se vor elimina: - frectura pericardic
- mixomul AS
- tromboza AS
- stenoza tricuspidian
- hipertiroidia (zg.I >, UD)
- DSA
- n faa unui EPA se vor elimina alte cauze de IVS
9. Diag pozitiv si dif al insuficientei mitrale .
Tablou clinic
Semne funcionale: sunt dependente de volumul regurgitrii i de
modalitatea de apariie
IM moderat asimptomatic i dg. este ntmpltor
IM cr. mare dispnee de efort (DC v) ortopnee palpitaii (tulb. de
ritm)
IM acut E.I., ruptura de pilier, cordaje, IM acut, dispnee
paroxistic ,EPA,oc cardiogen.
Examen obiectiv
Inspecie -oc-pulsaie hiperdinamic evident, scurt
Palpaie - mrirea cordului longitudinal
- AS se poate palpa n sp. III parast. stg.- impuls telesistolic
- pulsaie parasternal stg.(AS mare mpinge VD)
- puls venos jugular normal
- freamt sistolic la apex (dat. SS)
- pulsaie apexian echivalent al zg.III
Auscultaie: - zg. I sau N datorit rigiditii valvelor sau contopirii cu suflul
- zg. II P 7
- zg. III prezent datorit 7 fluxului prin
valva mitral n prima parte a diastolei
IM este semnificativ
Suflul sistolic(holosistolic) - imediat dup zg.I i dup A2
- uniform
- intens
- iradiere n axil i interscapulo-vertebral stg.(cuspa
ant.) - iradiere spre aort
(cuspa post.)
- muzical (rupturi de cordaje)
7 n efort
dup adrenalin
NTG, digital
manevra Valsalva
diuretice
vasodilatatoare
Paraclinic
I. ECG
IM uoar ecg N
IM sever
- AS 7, P larg, crestat
- HVS subdenivelare V5 V6 (suprasolicitare VS), R mare n D1 ,
aVL, V5 V6,, S mare n V1 - V2
- HVD
- HBiV
- FiA
IMAc ecg N. Rx
IMAc: - AS N sau mic
- staz pulmonar (hil stufos, linii Kerley)
IMCr: - AS enorm
- VS 7 , ulterior VD mrit datorit supra-ncrcrii sistolice
- cord mare
- calcificri inel mitral
- hiluri i circulaie pulmonar ncrcate (circ.
pulm. cu staz venoas i capilar sau HTP art.)
III. FONO: - SS n band
- zg. III prezent
IV. ECHO-M:
- AS > 40 mm telesistol
- 7 VD ( > 27 mm)
- 7 VS ( > 60 mm) multiple ecouri n sistol cu micare posterioar
- VMA ampl cu micare pn n sept IV ECHO-2D:
- poate decela i etiologia prin aspecte particulare
Ex. IM oslerian - vegetaii
IM ischemic: - hipokinezie de sept
- hiperecogenitate de pilieri
- anevrism VS
IM degenerativ - balonizare n AS
IM reumatismal - valve ngroate cu mobilitate redus
ECHO color i Doppler volumul regurgitrii
V. Cateterism i angiocardiografia
- calcule hemodinamice necesare interveniei FE , F de regurgitare
(>60% - IM sever)
Forme clinice
I. IM acut: - ruptur de cordaj mitral (traumatic sauischemic), debut
brutal, EP ,dureri toracice
subfebrile , oc cardiogen
- n EI
II. IM cr. - reumatismal
- sd. Barlow (PVM)
- disfuncie papilar ischemic
Diagnostic diferenial
SS: - suflu inocent
- miocardopatie obstructiv:
mezosistolic
7 dup nitrit de amil
7 n ortostatism
- stenoz aortic
- DSV
- DSA
10. Diag bolii mitrale .
Clinica
Funcional: - dispnee
- EPA sau subacut
- hemoptizii
Obiectiv: - ritm Duroziez
- SS: - holosistolic n jet de vapori iradiat n axil
- alteori atipic mezo-telesistolic puin iradiat
- poate lipsi mai rar
Paraclinic
Rx.: - VS +
- AS mrit extrem
- expansiune sistolic a AS
- calcificri mitrale
ECG:
- HVS mai puin exprimat n funcie de leziunea care domina
- HVD
- HBiA
ECHO: - semnele ambelor leziuni
M: - micare sincron anterioar a VM
- ecouri multiple n sistol
2D: - valvele ngroate, calcificate cu deschidere limitat + orificiu beant
cu regurgitare sistolic
Formele clinice:
1. Forme fr suflu sistolic
2. Forme cu hemosideroz marcat
3. Forme cu HTP sever
4. Forme cu ecg-HVS
5. Forme cu ectazie marcat a AS
Dup elementele stetacustice:
- forme comune
- forme atipice
- forme ci IM silenioas
Diagnostic pozitiv
- SS la un bolnav cu elementele stetacustice ale SM
- Rx
- Ecg
- Echo
11. Evolutia si complicatiile valvulopatiilor mitrale .
Stenoza mitrala
Evoluie i prognostic
Depind de:
- gradul stenozei
- de asocierile morbide
- de starea miocardului
- de terenul pacientului
Accidente evolutive (complicaii)
A. Manifestri legate de staza din AS
- TPSV
- FiA paroxistic sau permanent
- complicaii trombo-embolice sistemice
- compresiune prin AS gigant
paralizie recurenial
B. Manifestri pleuro-pulmonare
- dispnee de efort
- dispnee paroxistic EPA de efort
- bronite cronice repetate
C. Modificri ale IVD (n SM neoperate):
- ficat cardiac
- edeme
- ascit
- I. tricuspidian
D. Manifestri febrile: - endocardita infecioas
- trombus intraatrial AS
Prognostic - variabil n funcie de clasa funcional:
- clasa I 10 ani, deces 80%
- clasa II deces n 5 ani neoperai
postoperator: - 95% supravieuire peste 5 ani
- 80% supravieuire peste 10 ani
Insuficienta mitrala
Evoluie i prognostic
IM Cr. (RAA) - evol. lent, se decompenseaz peste 50 ani
- prognosticul depinde de: grefa bacterian,
embolii, instalarea IC
IM Ac. prognostic grav fr corecie chirurgical deces
IM PVM prognostic bun
12. Tratamentul valvulopatiilor mitrale .
Stenoza mitrala
I. Etapa asimptomatic
a) Profilaxia RAA: - penicilin
- eritromicin
b) Profilaxia endocarditei bacteriene:
- tratamentul focarelor infecioase
- protecie antibiotic la manevre medicale i chirurgicale
c) Evitarea eforturilor mari
d) Atenie ! Sarcina
e) Tratarea corect a anemiei i infeciei
II. Etapa simptomatic.
- restricie sare
- restricie efort
- sedare
- diuretice: nefrix, furosemid
Insuficienta mitrala
I. IM Asimptomatic profilaxia RAA
EI
II. IM Simptomatic: - reducerea consumului de sare
(IC) - diuretice
- digital
- K
- vasodilatatoare ( presarcina): prazosin, captopril,
hidralazin, nitroprusiat
- antiaritmice
- anticoagulante.
Tratament chirurgical
- Recorectare anuloplastie (copii, adolesceni, femei), dificil nu necesit
anticoagulante
- nlocuire protez: IMAc, IM Cr.sever, IM din CMHO
NU: n IMAc din CMD i din anevrism VS post IMA
SUBIECTE VALVULOPATII AORTICE
13. Etiopatogenia valvulopatiilor aortice.
Stenoza aortica
- SA valvular
Clasificare: - SA supravalvular
- SA subvalvular
fix - inel fibros
- diafragm
inserare anormal a valvei mitrale anterioare;
hipertrofia septului interventricular (CMHO, stenoz subaortic
dinamic);
combinaii: (SA subvalvular + SA supravalvular);
congenital
SA valvular degenerativ
reumatismal
SA valvular congenital
Valva aortic normal tricuspid
SA valvular: valve aortice bicuspide
valve aortice unicuspide
(copii<1 an deces );
n evoluie valva aortic bicuspid calcificri (> 30-40 ani) SA;
Se poate asocia cu: - coarctaia de aort (Sd.Turner); PCA;TMV; SP
supravalvular;VS hipoplazic
SA valvular degenerativ:-> 60 ani,pe valve normale (tricuspide);comisuri
nefuzionate; pnza valvular ngroat, rigid, calcificat; se poate asocia cu
leziuni coronariene (ostium) i calcificri de inel mitral (IM).
SA valvular reumatismal: apare la vrste mai tinere; pe valve: tricuspide,
bicuspide;fuzionarea comisurilor; modificri ale valvelor: nodoziti pe
marginea liber sau chiar la nivelul pnzei valvulare; se asociaz frecvent cu
insuficiena aortic.
Modificri anatomice n SA
a) Modificri anatomice la nivelul valvelor, comisurilor;
b) Modificri la nivelul VS: - hipertrofia
- dilataia;
c) Modificri la nivelul VD n stadiile finale (IC);
d) Modificri la nivelul AS - dilataie (7 ptdvs + IM);
e) Modificri la nivelul aortei (dilataie anevrismal post stenotic) - SA
valvulare;
Insuficienta aortica
Etiologie Inciden
- 4% din totalul valvulopatiilor
- 9% din valvulopatiile aortice
Cauzele insuficienei aortice
Modificri: - valvelor
- aortei
- valvelor + aortei
Modificrile valvelor:
- RAA(75%)
- congenitale: bicuspidia aortic
- EI pe valve normale sau malformate sau afectate anterior
M0dificri aortice:
- sindrom Marfan
- disecie de aort
- lues
- traumatismul toracic
- sindromul Pezzy Lanbry
Modificri valve + aort
- spondilita ankilozant
Modificri anatomice
Infecia reuatismal: - ngroarea i retracia valvelor
- fuzionarea comisurilor
- se asociaz cu SA, SM
- ngroarea marginii libere a valvelor
Anomalii congenitale: - bicuspidia aortei (30%) ( se asociaz mai frecvent cu
SA)
- degenerare mixomatoas (prolaps)
EI: - pe valve native
- pe valve afectate
- pe proteze
- pe valve congenitale
- vegetaii, perforaii, distrucii valvulare (I.Ao. Ac)
Modificrile aortei:- aorta ascendent poate fi afectat prin procese
inflamatorii (lues, aortite),infiltraii(mucopolizaharidoz-sd.Marfan )
traumatisme toracice.
- valvele sunt normale
Modificrile valvulare i aortice: - spondilita ankilozant
Consecine anatomice ale I.Ao.:
- dilatarea i hipertrofia VS
- dilatarea i hipertrofia AS
14. Fiziopatologia valvulopatiilor aortice
Stenoza aortica
Alte modificri hemodinamice:
Dilatarea AS FiA Fiziopatologia SA
dependente de gradul stenozei
- leziuni coronariene
- leziuni valvulare
- leziuni congenitale
Aria normal a orificiului aortic 3-4 cm
2
/1,5 cm
2
/m
2
Simptomatologia este dependent de gradientul presional care se
realizeaz ntre VS-Ao: SA obstacol gradient presional VS-Ao (debit
sanguin, suprafa valvular, fora de contracie VS, rezistena salvular,
rezistena periferic) HVS (ngroarea peretelui ventricular)
Fiziopatologia SA
HVS
Efecte negative: Efecte benefice:
- rigiditatea pereilor - FE normal
- alterarea f-iei diastolice - meninerea stressului
- disfuncie diastolic parietal (wall-stress)
( umplerea protodiast. - menine constant
presiunea
umplerea telediast.AS) parietal i
consumul de O2
- fibroz interstiial miocardic
- ischemie miocardic
- tulburri de ritm
- moarte subit disfuncie sistolic contractilitii,
forei de contracie, FE
+ DC ischemie (cerebral, renal)
+ D coronarian (relativ i n timp absolut)
Insuficienta aortica.
_ depinde de mrimea volumului regurgitat
_ variabil n raport cu tipul de I.Ao. acut sau cronic
I.Ao.cronic
+
volum regurgitat
+
dilatare i hipertrofie
+
+ volumul telediastolic
+ volumul telesistolic
+
Disfuncie diametrelor VS<55 mm indici
sistolic + FE<45% de prognostic
sever
Funcia normal
diastolic uneori modificat la vrstnici sau dac se
asociaz ischemia miocardic
I.Ao.Acut
+
volum ventricular diastolic
+
7 presiune telediastolic (40-60 mm Hg)
+
7 presiune n AS i venele pulmonare
+
EPAc.
- circulaia coronarian:
- poate fi normal
- v n cazul 7 presiunii telediastolice din VS
15.Diag pozitiv si dif al stenozi aortice.
Tablou clinic
Orificiul aortic < 1 cm
2
simptome.
1. Dispnee de efort: - progresiv (pres.VS, AS, VP)
- paroxistic nocturn
- ortopnee
- accentuat (FiA)
2. Angina pectoral: - la efort
(tipic) - cedeaz la NTG, repaos
- ischemie relativ, ats.coron.
3. Sincopa: - la efort (post efort)
- cauza: tulb. de ritm (TV,FV,BS), vasodil., periferic(efort),
IVS tranzitorie (disociaie electromecanic tranzitorie)
4. Moartea subit: - SA sever
- efort
SA Examenul clinic - semne
- dependente de gradul stenozei
- SA uoare (largi) fr semne sau simptome
- SA medii i severe semne (puls, TA, cardiace)
- puls ntrziat i de amplitudine redus (pulsus parvus et tardus)
- puls amplu (bisferiens) SA + I Ao
- TA obinuit ; 7 (SA largi)
- puls alternant (IVS)
- jugulare normale; dilatate (ICD)
- cord de dimensiuni normale (inspecie, percuie)
- oc apexian ntrziat i susinut
- impuls presistolic (contr. AS)
- oc viguros (I Ao, I Mi asociate)
- freamt catar sistolic (sp. II p.s. dr.,vasele mari)
- FCS n IVS
SA Examenul clinic semne
Auscultaia cordului:
- zgomot 1: normal, slab (IC)
- clic protosistolic de ejecie la 0,05-0,08 de la nceputul Z1,
fix (dilatarea aortei + domul valvular)
- zg.2 (Ao) diminuat (SA congenitale )
- dedublare paradoxal de zg.2
- galop protodiastolic (zg 3 IVS)
- zg. 4 prezent (sistol atrial) galop presistolic
- suflu sistolic rombic crescendo-descrescendo gr.3-4 (5-6)
maxim n focarul aortei iradiat pe vasele gtului
- accentuarea SS n clinostatism i dup nitritul de amil
(vasodil)
- SS de regurgitare mitral
- SS diminu cnd s-a instalat IVS
- puls carotidian cu prelungirea timpului de semiascensiune
(N<
0,04), tergerea incizurii dicrote:
- SA medie (G = 50 mm Hg) T = 0,06
- SA sever (G= 80 mmHg ) T = 0,08
SA Explorri paraclinice
Examenul radiologic
- iniial (SA uoare, medii) cord normal sau moderat crescut
- SA severe = HVS arcul inferior stng alungit, bombat, rotunjit,
umplerea triunghiului cav.
= dilataie poststenotic a aortei ascendente
= calcificri de inel i valve aortice
= circulaie venoas pulmonar ncrcat (IVS)
= butonul aortic apare micorat
Electrocardiograma
- RS, FiA, EA, EV, FiV, TV
- HVS tip baraj strain pattern indice Sokolow - Lyon > 35 mm,
SV1 + RV6
- BRS incomplet, complet
- BAV de diferite grade (calcificri)
- SAS (P mitral)
SA Explorri paraclinice
Ecocardiograma: - prezena stenozei, localizarea,gradul
stenozei,severitatea stenozei
ECO M: - valve ngroate, calcificate
- hipertrofia concentric de perei VS
- dilatarea aortei ascendente
- reducerea separriidiastolice a valvelor aortice < 1,5 cm
- multiple ecouri n sistol.
ECO 2D: - se evideniaz locul stenozei dom valvular
- se determin numrul valvelor (bicuspidia)
- msurarea orificiului aortic (planimetric)
- ngroarea valvelor, aspectul comisurilor
- determinarea grosimii pereilor ventriculari
- aprecierea funciei sistoloce (FE, FS) contractilitate
pereilor.
SA Explorri paraclinice
ECO Doppler-color fluxul turbulent n aorta ascendent
PW = viteza
ECO Doppler CW = gradientul presional,
SA sever: - AVA 0,75 cm
2
- velocitate > 4,5 m/sec
- G max 80 mmHg
- G mediu 45 mm Hg
SA moderat: - AVA 0,75-1,4 cm
2
- velocitate 3,5-4,5 m/sec
- G max 50-80 mm Hg
- G mediu 35-45 mmHg
SA uoar: - AVA > 1,5 cm
2
- velocitate < 3,5 m/sec
- G max < 50 mm Hg
- G mediu < 35 mm Hg
SA Cateterismul cardiac i angiografia
7 n SA severe care sunt subestimate (IVS)
7 50 ani
7 Angin pectoral
7 Preoperator pentru evaluarea circulaiei coronariene
7 Pentru evaluarea gradientului Ao-VS i aria valvular
7 Pentru msurarea presiunii telediastolice VS , (N = 12 mm Hg)
Stenoza aortic supravalvular
- congenital
- inel fibros situat deasupra ostiilor coronariene
- se asociaz cu alte leziuni congenitale (sindr. Williams- facies elfin,
retadare mintal, hipervitaminoz D, hipercalcemie), stenoze arteriale
pulmonare, insuficien aortic
Diagnostic: - nu exist clic protosistolic
- nu exist dilataia aortei ascendente
- eco + cateterism
Stenoza aortic subvalvular
- fix, inel, diafragm fibros
- se asociaz cu I Ao i SA valvular(leziune de jet)
- diagnostic ecografic
- tratament rezecie
Diagnosticul diferenial al SA
- presupune diagnosticul diferenial al suflului sistolic din SA
- se vor exclude pe baza datelor clinice i paraclinice definitorii
urmtoarele afeciuni:
CMHO - SS n spaiul III, IV
- SS >> n ortostatism
- ecg: Q (inf.lat)
- eco: obstrucia tractului de ejecie a VS
Insuficiena mitral:
- lez. VMP SS iradiaz la baz
- PC normal
- eco ruptur cordaje
- ecoDoppler gradul regurgitrii
Diagnosticul diferenial al SA
DSV : - SS n spaiul IV-V holosistolic
- freamt
- zgomot III prezent
- EcoDoppler locul defectului
direcia untului i severitatea
- Rx: circulaia de debit
Sufluri sistolice funcionale:
- copii, gravide , anemice, hipertiroidie
- SS gr. 2-3/6
- variabil cu poziia i efortul
- protomezosistolic
- ecg, eco, Rx normale.
16.Diag. pozitiv si dif sl insuficientei aortice.
Tablou clinic
Simptome: asimptomatice muli ani,palpitaii
atipice dureri precordiale atipice,transpiraii,pulsaii anormale percepute
la baza gtului
dispnee de efort : - progresiv, 7 PCP,v FE
angina pectoral: la efort,mai puin frecvent
astenie, sincopa, dureri abdominale, cefalee (nespecifice)
Examen obiectiv
semne periferice clasice: - puls celer et altus, semnul Musset,semnul
ciocanului cu ap,semnele sindromului Marfan
Examenul cordului:
- cardiomegalie - zg.II N sau diminuat
- tahicardie - zg.III prezent
- tulburri de ritm(FiA) - suflu diastolic n focarul Erb
- TA diferenial mare - uruitura Austin Flint
(formul divergent) - ss. n focarul aortic de debit
- zg.I diminuat
- clic protosistolic
Explorri paraclinice
_ Ecg: - HVS de tip diastolic
- dilatarea AS
- tulburri de ritm i de conducere
_ Fono: - suflu diastolic imediat dup zg.II
_ PC: - puls bisfericus
_ Rx.: - dilatarea VS
- dilatarea aortei ascendente
- calcificri de buton aortic
_ Echo:
M mode: - ecou de separare diastolic,flutter valvular mitral,>
DTSVS > 55 mm
2D mode:valvele aortice nu se nchid n diastol, anomalii congenitale
(bicuspidia),rupturi, vegetaii, flux turbulent (Doppler) cu velocitate
crescut,grade 1-4 n raport cu lungimea jetului
_ Cateterism: - pacieni > 50 ani
- se va face i coronarografie
- se apreciaz gradul regurgitrii, volumul i presiunea VS.
Diagnostic diferenial:
- insuficiena pulmonar
- PCA
- fistula a-v
- ruptura sinusului Valsalva
- stenoza tricuspidian
17.Evolutia si complicatiile valvulopatiilor aortice.
IA. Evoluie Complicaii
- mult vreme bine tolerat
- IC exit n 2-3 ani (50%)
- EI, tulburri de ritm
18.Tratamentul valvulopatiilor aortice.
SA. Tratament: - medical n general nu se face,chirurgical n SA
simptomatice
-medical:pruden n utilizarea nitroglicerinei,vasodilatatoarelor i
diureticelor,protecie pentru EI, nu este permis sportul de
performan,terapie antiaritmic dac apar tulburri de ritm, SA
simptomatic se opereaz
-chirurgical: - valvulotomie, valvuloplastie cubalon
Indicaii pentru intervenie chirurgical: (AVR)
A. Pacieni cu SA simptomatici: angin,dispnee, sincop,persoane
active(chiar dac SA este moderat) persoane cu disfuncie de VS
Tratamentul chirurgical n SA
B. Pacieni cu SA asimptomatici: pacieni cu SA moderate, pacieni cu SA
care fac hipotensiune arterial la efort, pacieni cu disfuncie de VS, HVS
C. Pacieni cu SA i care au indicaie de CABG: se va face AVR
Recomandri pentru AVR n SA indicaii
1. Pacieni cu SA sever asimptomatici clasa I
2. Pacieni cu SA sever i care au indicaie de clasa I
3. Pacieni cu SA sever i care au indicaie pentru intevenie pe aort sau
alte valve clasa I
Recomandri pentru AVR n SA
4. Pacieni cu SA moderat i cu indicaie sau alte intervenii pe aort sau
valve clasa II a
5. Pacienii asimptomatici cu SA sever i disfuncie sistolic de VS ,rspuns
anormal la efort (hipotensiune art.) clasa II a ;TV, HVS ( 15 mm) ,aria
valvular < 0,6 cm
2
clasa II b
6. Prevenirea morii subite la pacienii asimptomatici i care nu au niciunul
din elementele de la punctul 5 clasa III
Valvuloplastia aortic cu balon
- Tehnic intervenional realizat n laboratorul de cateterism prin
care unul sau mai multe baloane sunt plasate dealungul valvei stenotice i
umflate pentru a lrgi orificiul stenozat;
- utilizat la tineri i aduli, mai puin la vrstnici(valve calcificate)
Tratament chirurgical n SA
- rezultatul acestui procedeu este reducerea gradientului transvalvular
i mai puin lrgirea orificiului peste 1 cm
2
.
Terapia medicamentoas la pacientul cu SA inoperabil
Controlul simptomelor: congestia pulmonar: digital, diuretice, ACE;
controlul frecvenei ventriculare FiA: digital,amiodaron; cardioversia;
blocani, nitrai cu pruden.
IA.Medical:-profilaxia EI
- vasodilatatoare (IEC)
- controlul tulburrilor de ritm (digitalice, BBC)
- I.Ao.ac: - nitroprusiat de sodiu
- balon de contrapulsaie aortic
- TA (disecie)
Chirurgical: - DTSVS > 55 mm obligatoriu intervenie chirurgicala
- FE < 45%
- ideal ar fi mai devreme
- proteze biologice sau metalice
- intervenii reparatorii
SUBIECTE VALVULOPATII PULMONARE
19. Etiopatogenia valvulopatiilor pulmonare .
SP. _ congenital ( mult mai frecvent)
_ dobndit
Stenoza pulmonar congenital
- poate fi izolat (mai rar)
- asociat altor anomalii
- poate fi : _ valvular
_ a. Pulmonare periferice
- poate fi: asimptomatic (descoperit la adult)
simptomatic: -sever
-asociat altor malformaii
IP. Clasificare
A. Congenital: - anomalii ale valvelor pulmonare
- atrezia valvelor pulmonare
- dilatarea idiopatic a arterei pulmonare
B. Dobndit:
1. Organic: - EI, traumatism toracic, post valvulotomie pulmonar,
disecia arterei pulmonare,reumatismal
2. Funcional: - HTP,normal
21. Diag pozitiv si dif al valvulopatiilor pulmonare .
SP. Tablou clinic
Istoric: - SP uoar, moderat asimptomatice ,SP sever: - pot fi
oligosimptomatice,simptomatice: dispnee de efort, fr ortopnee (PCP+),
durere toracic (IMA-VD), rar sincop
Examenul obiectiv: - suflu sistolic n sp. III parasternal stng,clic de ejecie
pulmonar, palparea VD parasternal stng, habitus de tip sd. Noonan: statur
mic, nas plat, torace infundat,cianoz: dac se asociaz DSIA, sau foramen
ovale patent),pulsul carotidian normal sau redus,puls venos jugular cu und
a vizibil,dedublare zg.2 cu P2 <,zg.4 prezent n formele severe de SP.
Examene paraclinice
CEcg: - SP uoare ecg normal,SP severe HVD (R/S n V2 7),deviere axial
dr., SAD
C Rx. Cord-pulmon: - circulaie pulmonar normal sau srac,dilatarea
poststenotic a art. pulmonare principale,mrirea VD.
C Probele funcionale respiratorii nemodificate
C Ecocardiografia: - mrirea cavitilor drepte,ingroarea valvelor
pulmonare,gradient VD-AP 7 (Doppler)
C Jugulograma: unda a mrit.
cateterism + angiografia: - vizualizeaz stenoza,determin
gradientul,determin dimensiunile orificiului, evideniaz unturi (sau nu).
Diagnostic pozitiv n SP congenitale
ss parasternal stng
clic de ejecie pulmonar
HVD (clinic, ecg, rx., eco)
gradient VD-AP (Doppler)
Diagnostic diferenial:defectul septal interatrial,dilatarea idiopatic de a.
Pulmonar,stenoza aortic bicuspidia aortic,IM,DSV,suflu sistolic fiziologic
(hiperkinetic).
IP. Tablou clinic-asimptomatic; simptomatic (n raport cu boala de baz):
oboseal, anorexie, edeme periferice
Examen fizic
- inpuls parasternal stng al VD hipertrofiat
- clic sistolic de ejecie
- dedublare larg fiziologic de zg.II
- ss. de ejecie accentuat n inspir
- sd. Parasternal stng (Grahamm Steel) sau organic
- zg. 3 prezent
Explorri paraclinice
Ecg.: - normal,HVD
Rx.: - HVD,dilatarea arterei pulmonare
Eco (Doppler): - VD normal, mrit,regurgitare pulmonar
Angiografic:- se evideniaz fluxul retrogra
Diagnostic diferenial:insuficien aortic, PCA,fistule a-v, ruptur s.
Valsalva n cavitile drepte,fistula coronarian.
23.Tratamentul valvulopatiilor pulmonare.
SP.
Medical: - profilaxia endocarditei infecioase
Chirurgical: - valvulotomie
- valvuloplastie cu balon
IP.
- profilaxia EI
- tratamentul leziunilor de baz
24.Etiopatogenia valvulopatiilor tricuspidiene. ST.
-RAA
- Sindrom carcinoid : - leziuni pulmonare,leziuni tricuspidiene, leziuni mitrale
(mai rar)
- LED
-Endomiocardofibroza
- Afeciuni cardiace congenitale: - DSV
IT.Durosiez a fost cel care a descoperit-o evideniind ss. n zona
tricuspidian, venele pulmonare, ficat pulsatil
1. Primar rar: - unic; combinat cu stenoz tricuspidian sau alte
valvulopatii aortice sau mitrale
2. Secundar stenozei mitrale cel mai frecvent
Insuficiena tricuspidian izolat
Etiologie
1. RAA rar prinde numei valva tricuspid
2. Prolapsul de valv tricuspid (izolat sau combinat)
3. Sindrom Marfan
4. Traumatisme toracice
5. DSA+prolaps de valv tricuspidian
6. Sindrom carcinoid
7. Endocardit infecioas cu localizare pe valva tricuspid,mai rar,
ntlnit la morfinomani, post abortum, neoplasme caracterizat prin febr,
pneumonii repetitive, abcese pulm.
8. Mixom AD mai des stenoz tricuspidian
9. Cardiomiopatii de VD
10. Endomiocardofibroz
11. Infarct miocardic de VD cu disfuncie de valv tricuspid
12. Pericardit constrictiv
13. Maladii cardiace congenitale: CA, Ebstein, anevrism SIV.
Insuficiena tricuspidian secundar
Etiologie
- leziuni mitrale
- leziuni aortice (mai rar)
- CM pe cord stng
- HTP primitiv
- HTP secundar: embolii, boli pulmonare cronice
- Boli congenitale cu unt inversat (Eisenmenger)
- bronhopneumonii (copii)
25.Fiziopatologia valvulopatiilor tricuspidiene.
ST. Perturbarea trecerii sngelui din AD VD:
- 2 mm Hg asimptomatic
- 5 mm Hg evident
- 10 mm Hg tablou clinic tipic
IT. regurgitarea sistolica ventriculo-atriala dreapta
- presiunea in AD >10 mmHg
- creste presiunea venoasa in sist cav inf si sup
- creste pres telediastolica in VD
- suprasolicitare V si AD
26. Diag pozitiv si dif al valvulopatiilor tricuspidiene.
ST. Clinic :Simptome: - slbiciune ,oboseal
Ex. Obiectiv: hepatomegalie,ascit, edeme fr s fi avut simptome
pulmonare n antecedente (bolnav n clino),RS mult vreme, zg.I clivat,
crete n inspir,UD mai evident n inspir,presistolic- mai nainte de unda P i
se termin nainte de zg.I,CD tricuspid.
Paraclinic:
Ecg: - HAD (P nalt ascuit D
II
V
1),
BRD
incomplet, FiA
Rx: dilatarea AD i a VCS
Cateterism: se stabilete gradientul AD, VD
Echo: asemntor cu stenoza mitral, dar pe cordul drept
Forme:
1- 1,5 cm
2
ST uoar, medie
<1 cm
2
ST strns
Diagnostic pozitiv: Clinic ,ecg ,Rx , echo + cateterism
Diagnosticul diferenial cel mai greu de fcut este cu SM.
IT. Clinic
Uor de diagnosticat
_ Semne funcionale - cele de ICD
- dispnee de efort - ascit
- v dispneei din SM - tulburri digestive
- pulsaii la jugulare - subicter
- ficat dureros - leziuni cutanate(staz)
- edeme
Tabloul clinic este dominat de semnele stazei periferice, iar cele pulmonare
au diminuat mai ales n SM la care a aprut al II-lea baraj.
_ Semne obiective:
- freamt n focarul tricuspidian
- pulsaie ampl sub apendicele xifoidian spre dreapta
- ss.intens gr. III, IV, V : _ inspir (Rivero Carvallo)
_ efort
_ nitroglicerin
- scurt uruitur diastolic prin debit
- Zgomot III prezent la tricuspid
- zg. II > P
- suflu diastolic la pulmonar dac T survine dup o st.mitral, n cea
primar nu
- tulburri de ritm (FiA)
- puls hepatic i jugular
- ascit, edeme
Explorri paraclinice
Ecg: - P7 n D , V
- HVD, dilatarea VD axa QRS deviat la dreapta dac survine dup o
suferin a cordului stng, axul poate fi intermediar.
Fono: - ss. n band accelerat n inspir , zgomot III la focarul tricuspidian
Rx.: - dilatarea VD ,dilatarea VD lateral stng (spaiul
retrosternal),elemente ale suferinei de cord stng (SM), modificri
pulmonare (SM anterioar).
ECHO: AD > , VD > ,micare exagerat a valvei tricuspide, vegetaii, valve
ngroate, SIV cu micri paradoxale, dac IT este n Ebstein se va vedea
implantarea joas a planeului tricuspidian
Cateterism preoperator
Diagnostic pozitiv: - ss n focarul tricuspidian > inspir,semne de IVD.ecg,
fono, echo
Diagnostic diferenial: boala mitral, DSV,DSA,stenoza pulmonar.
28.Tratamentul valvulopatiilor tricuspidiene.
ST.
medical: - scderea consumului de sare,reducerea eforturilor, diuretice,
digitalizare (FiA)
chirurgical: - comisurotomie pe cord deschis; protez numai biologic
deoarece cele metalice dau frecvent tromboze i embolii pulmonare.
IT.
Medical: - IT asimptomatic urmrire
- IT simptomatic regim alimentar i de via, digital ,diuretice
Chirurgical:
- IT uoar i medie nu necesit tratament chirurgical
- IT sever hemodinamiccu vegetaii(E inf) operaie Fontana
(scoatereavalvei)secundar n SM (dac este sever).
Operaii: - anuloplastie (inel Carpentier)
- plicatur
- protez biologic.
29. Diag pozitiv si dif al defectului septal interstitial .
Clinic
La un pacient cu DSA mare, se poate palpa un impuls al VD sau al arterei
pulmonare. Zgomotul I este normal si exista o dedublare larga si fixa a
zgomotului II. Dedublarea este fixa deoarece modificarile fazice in
intoarcerea venoasa sistemica la AD in timpul respiratiei sunt acompaniate
de modificari reciproce in volumul sangelui suntat de la AS la AD, astfel
scazand modificarile respiratorii ale volumelor bataie ale VD si AD care sunt
responsabile in mod normal pentru dedublarea fiziologica. Poate apare un
suflu sistolic de ejectie, audibil in spatiul II i.c. stang, cu intensitate maxima
in mezosistola, care se termina inainte de zgomotul II si este de obicei atat
de discret incat este confundat cu un suflu inocent. Fluxul prin DSA nu
produce un suflu.
Electrocardiografic, un pacient cu DSA are adeseori deviatie axiala
dreapta si BRD incomplet. Deviatia axiala stanga apare in DSA tip OP. In
defectele de tip sinus venos apare un ritm jonctional sau atrial inferior (unde
P inversate in derivatiile inferioare). Un pacient cu DSA are de obicei ritm
sinusal (R.S.) normal in primele 3 decade de viata, dupa care pot apare
diverse aritmii atriale, inclusiv fibrilatia atriala si tahicardia
supraventriculara.
Pe radiografia toracica, pacientul are artere pulmonare proeminente si
pattern vascular pulmonar periferic de tip vascularizatie de sunt (in care
arterele pulmonare mici sunt foarte bine vizualizate in periferia ambilor
plamani).
Ecocardiografia transtoracica (ETT) poate evidentia dilatatia atriilor si
a ventriculului drept. Defectele tip OP sau OS sunt adeseori vizualizate
direct, dar ETT de obicei nu identifica defectele de tip sinus venos.
Sensibilitatea ecocardiografiei poate fi marita prin injectarea de microbule de
aer in solutie printr-o vena periferica, dupa care poate fi vizualizata trecerea
unora dintre bule, prin defect, in AS.
Ecocardiografia transesofagiana si Doppler color sunt deosebit de
utile in detectarea si determinarea localizarii DSA si in identificarea
defectelor de tip sinus venos si drenajului venos pulmonar aberant. Desi
ecocardiografia poate furniza suficiente informatii pentru ghidarea
managementului unui DSA, uneori poate fi necesar cateterismul pentru a
determina magnitudinea si directia suntului, ca si prezenta hipertensiunii
pulmonare si severitatea sa.
30. Diag pozitiv si dif al defectului septal interventricular .
DSV la copii : suflu sistolic, dispnee,semne de insuficienta cardiaca, suflu de
ejectie pulmonar , cianoza precoce.
DSV la adulti :mic- asimptomatici; moderat- dispnee, soc apexian deplasat,
uruitura diastolica, zg 3 prezent.Cei cu DSV nerestrictiv cu sindrom
Eisenmenger prezinta cianoza si hipocratism digital, HTP, clic de ejectie
pulmonar, edeme periferice, ICD.
Diagnostic. Pacientii cu DSAV prezinta clinic pana la varsta de 1 an
infectii frecvente respiratorii si crestere ponderala redusa. Insuficienta
cardiaca intalnita la sugar este frecventa. Semnele fizice sunt similare cu
cele observate la pacientii cu DSA tip OP dar pot include un suflu holosistolic
pe marginea stanga inferioara a sternului (al unei comunicari
interventriculare) si/sau un suflu apical descrescendo holosistolic de
regurgitare mitrala.
Electrocardiograma este asemanatoare cu cea a DSA tip OP.
Radiografic, se intalnesc cardiomegalie generalizata si vase
pulmonare dilatate.
Ecocardiografia bidimensionala este diagnostica. Ferestrele apicala si
subcostala sunt folosite pentru a determina marimea defectului septal,
angajarea tesutului valvular si atasarii cordajelor la ventriculi, marimea
ventriculilor, marimea insuficientei valvulare AV si anatomia tractului de
iesire VS. Patternul sunturilor si numarul si marimea jeturilor regurgitante
sunt cel mai bine evaluate folosind Doppler pulsat, continuu si color.
La studiul hemodinamic, pacientii au presiuni arteriale pulmonare
mari ; pana la varsta de 2 ani, un numar semnificativ de pacienti au
progresiv boala vasculara pulmonara obstructiva severa.
Diagnosticul poate fi stabilit si prin angiocardiografie selectiva
ventriculara stanga. Se evidentiaza absenta septului AV si o deficienta a
portiunii de admisie a SIV cu elongarea tractului de iesire VS in raport cu
tractul de admisie.Valva aortica este ridicata si deplasata anterior in raport
cu valvele AV si aorta producand un semn patognomonic de gat de
lebada vazut angiografic in diastola.
31.Diag pozitiv si dif al persistentei de canal arterial.
Un pacient cu PCA si sunt moderat sau mare are puls arterial periferic
saltaret, o presiune a pulsului mare si un impuls ventricular stang
hiperdinamic. Zgomotul I este normal. Prezinta un suflu continuu de
masinarie , audibil in spatiul II i.c. stang anterior, care incepe la scurt timp
dupa zgomotul I, creste in intensitate la sau imediat dupa zgomotul II (astfel
estompandu-l) si scade in intensitate in timpul diastolei. Daca suntul este
mare, pot fi notate suflurile mezodiastolic si sistolic (prin cresterea fluxului
prin valvele mitrala, respectiv aortica). Daca apar obstructia vasculara
pulmonara si hipertensiunea pulmonara, acest suflu continuu scade in durata
si intensitate si eventual dispare si pot apare un clic de ejectie pulmonar si
un suflu diastolic descrescendo de regurgitare pulmonara.
Explorari paraclinice
Intr-un canal arterial patent mic, ECG si radiografia toracica sunt
normale. Intr-un canal arterial patent mare, cu sunt substantial stanga-
dreapta, hipertrofia VS si dilatatia AS sunt evidente, iar radiografia toracica
arata pletora pulmonara, dilatatia arterelor pulmonare proximale si o aorta
ascendenta proeminenta. Canalul arterial poate fi vizualizat ca o opacitate la
confluenta aortei descendente si butonului aortic. Daca se dezvolta
hipertensiunea pumonara, apare si hipertrofia ventriculara dreapta.
Ecocardiografia transtoracica bidimensionala poate vizualiza de
obicei canalul arterial iar studiul Doppler demonstreaza flux continuu in
trunchiul arterial pulmonar.
Cateterismul si angiografia permit cuantificarea magnitudinii
suntului si rezistenta vasculara pulmonara si vizualizeaza ductul arterial.
Rezonanta magnetica nucleara poate ajuta la precizarea diagnosticului.
32.Diag pozitiv si dif al tetralogiei Fallot.
Clinica
Majoritatea pacientilor cu tetralogie Fallot au cianoza de la nastere sau
care apare in primul an de viata. In copilarie, acesti pacienti pot avea crize
hipoxice subite, caracterizate prin tahipnee si hiperpnee, urmate de
agravarea cianozei si, in unele cazuri, pierderea constiintei, convulsii,
accidente cerebrovasculare si chiar moarte. Aceste crize nu mai apar la
adolescenti sau adulti. Adultii cu tetralogie Fallot au dispnee si limitarea
tolerantei la efort. Ei pot avea complicatii ale cianozei cronice, incluzand
eritrocitoza, hipervascozitatea, anomalii ale hemostazei, abcese cerebrale
sau stroke si endocardita. Fara interventia chirurgicala, cei mai multi pacienti
mor in copilarie. Rata de supravietuire este de 66% la 1 an, 40% la 3 ani,
11% la 20 ani, 6% la 30 ani si 3% la 40 ani.
Pacientii cu tetralogie Fallot au cianoza si clubbing (hipocratism)
digital, a caror severitate este determinata de gradul obstructiei tractului de
iesire al VD. Pulsatiile arteriale periferice sunt normale. Se palpeaza un
impuls ventricular drept. La unii pacienti se poate palpa un freamat sistolic
(cauzat de fluxul turbulent prin tractul de iesire al VD). Zgomotul I este
normal, dar al 2-lea zgomot este unic, deoarece componenta sa pulmonara
este inaudibila. Un clic de ejectie aortic (datorat unei aorte dilatate si
calare pe sept) poate fi auzit. Un suflu sistolic de ejectie, audibil de-a
lungul marginii stangi a sternului, este cauzat de obstructia tractului de iesire
al VD. Intensitatea si durata suflului sunt in relatie inversa cu severitatea
obstructiei tractului de iesire al VD. Un suflu slab si scurt sugereaza ca
obstructia este severa.
ECG arata deviatie axiala dreapta si HVD.
Pe radiografie, marimea cordului este normala sau cordul este mic,
iar vascularizatia pumonara este diminuata, saraca. Cordul este, clasic, in
forma de sabot, cu un apex ventricular drept orientat superior si un segment
arterial pulmonar principal concav. Poate fi prezent un arc aortic situat la
dreapta. Desaturarea arteriala in oxigen este evidenta, ca si eritrocitoza
compensatorie, a carei marime este proportionala cu severitatea desaturarii.
Ecocardiografia este folosita pentru a stabili diagnosticul, ca si
pentru a evalua prezenta anomaliilor asociate, nivelul si severitatea
obstructiei tractului de iesire al VD, marimea arterei pulmonare principale si
ramurilor sale si numarul si localizarea defectelor septale ventriculare. Suntul
dreapta-stanga prin DSV poate fi vizualizat prin Doppler color iar severitatea
obstructiei tractului de ejectie al VD poate fi determinata prin masuratori
Doppler spectral.
Prin cateterism este posibila confirmarea diagnosticului si obtinerea
de date aditionale, anatomice si hemodinamice, incluzand localizarea si
marimea suntului dreapta-stanga, nivelul si severitatea obstructiei tractului
de iesire al VD, caracterele anatomice ale tractului de ejectie VD si arterei
pulmonare principale si ramurilor sale si originea si traiectul arterelor
coronare.
RMN poate furniza deasemenea multe din aceste informatii.
33. Diag pozitiv si dif al canalului atrio-ventricular comun .
Canalul AV partial
OP. Permite de asemenea detectarea muschiului papilar VS unic,
hipoplaziei VS si DSA tip OP se intinde adiacent valvelor AV, care pot fi
deformate sau incompetente. Cel mai adesea foita anterioara sau septala a
valvei mitrale este deplasata, si de obicei exista cleft. Valva tricuspida de
obicei nu este afectata. Defectul interatrial este mare adeseori. Semnele
clinice sunt aceleasi ca in DSA tip OS. Suflurile de regurgitare valvulara AV
pot fi audibile daca valva este anormala. Totusi, de obicei nu exista o
regurgitare valvulara semnificativa.
Radiografia toracica evidentiaza de obicei cardiomegalie atriala
dreapta si ventriculara, proeminenta tractului de iesire VD si cresterea
circulatiei pulmonare.
Electrocardiograma este caracteristica si arata o tulburare de
conducere intraventriculara dreapta insotita de bloc fascicular anterior stang
si deviatie axiala stanga. Un interval P-R alungit se observa la multi pacienti,
legata de deplasarea nodului AV postero-inferior sau maririi AD.
Ecocardiografia. Ecocardiografia bidimensionala este considerata
standardul pentru diagnosticul tuturor formelor de DSAV. Trasaturile
importante sunt marirea VD si arterei pulmonare, miscarea sistolica
anterioara a SIV, apozitia prelungita valva mitrala-sept in diastola si diverse
anomalii ale miscarii valvei mitrale. Defectul este usor de vizualizat din
ferestrele apicala si subxifoidiana, ultima demonstrand mai bine relatia intre
defectul atrial, valvele AV si SIV. Tesutul septal interatrial este absent in
regiunea crestei SIV. Configuratia cu 3 foite a valvei mitrale poate fi
deasemenea identificata. Axul lung subxifoidian al tractului de iesire VS
arata deformarea in gat de lebada . Ecocardiografia este utila pentru
detectarea valvei mitrale cu orificiu dublu, asociata la 3 % din pacientii cu
DSA tip coarctatiei de aorta.
Defectul septal AV complet
Diagnostic. Pacientii cu DSAV prezinta clinic pana la varsta de 1 an
infectii frecvente respiratorii si crestere ponderala redusa. Insuficienta
cardiaca intalnita la sugar este frecventa. Semnele fizice sunt similare cu
cele observate la pacientii cu DSA tip OP dar pot include un suflu holosistolic
pe marginea stanga inferioara a sternului (al unei comunicari
interventriculare) si/sau un suflu apical descrescendo holosistolic de
regurgitare mitrala.
Electrocardiograma este asemanatoare cu cea a DSA tip OP.
Radiografic, se intalnesc cardiomegalie generalizata si vase
pulmonare dilatate.
Ecocardiografia bidimensionala este diagnostica. Ferestrele apicala
si subcostala sunt folosite pentru a determina marimea defectului septal,
angajarea tesutului valvular si atasarii cordajelor la ventriculi, marimea
ventriculilor, marimea insuficientei valvulare AV si anatomia tractului de
iesire VS. Patternul sunturilor si numarul si marimea jeturilor regurgitante
sunt cel mai bine evaluate folosind Doppler pulsat, continuu si color.
La studiul hemodinamic, pacientii au presiuni arteriale pulmonare
mari ; pana la varsta de 2 ani, un numar semnificativ de pacienti au
progresiv boala vasculara pulmonara obstructiva severa.
Diagnosticul poate fi stabilit si prin angiocardiografie selectiva
ventriculara stanga. Se evidentiaza absenta septului AV si o deficienta a
portiunii de admisie a SIV cu elongarea tractului de iesire VS in raport cu
tractul de admisie.Valva aortica este ridicata si deplasata anterior in raport
cu valvele AV si aorta producand un semn patognomonic de gat de
lebada vazut angiografic in diastola.
35.Diag pozitiv si dif al coartatiei de aorta.
La examenul fizic, presiunea arteriala sistolica este mai mare la brate
decat la picioare dar presiunea diastolica este egala. Astfel, o presiune a
pulsului mare este prezenta la brate. Pulsatiile la artera femurala sunt slabe
si intarziate. Se poate palpa un freamat sistolic in incizura suprasternala si
poate fi notata marirea VS. Un clic sistolic de ejectie (datorat unei valve
bicuspide aortice) este frecvent prezent, iar zgomotul II este accentuat. Un
suflu sistolic de ejectie aspru poate fi identificat de-a lungul marginii stangi a
sternului si in spate, mai ales deasupra coarctatiei. Un suflu sistolic, cauzat
de fluxul prin vasele colaterale, poate fi auzit in spate. La aprox. 30% din
pacienti, un suflu sistolic indicand o valva aortica bicuspida este audibil la
baza.
Explorari paraclinice
ECG arata de obicei hipertrofie VS.
Pe radiografia toracica, fluxul colateral crescut prin arterele
intercostale cauzeaza incizuri ale treimii posterioare ale coastelor 3-8. Aceste
incizuri sunt de obicei simetrice. Incizurile nu sunt vizibile pe coastele
anterioare, deoarece arterele intercostale anterioare nu sunt localizate in
santurile costale. Coarctatia poate fi vizibila ca o indentatie a aortei si se
poate vedea dilatatie prestenotica sau poststenotica a aortei, producand
semnul de E inversat sau 3 .
Coarctatia poate fi vizualizata ecocardiografic, iar examinarea
Doppler face posibila o estimare a gradientului presional transcoarctatie.
Tomografia computerizata, rezonanta magneto-nucleara si aortografia
de contrast furnizeaza informatii anatomice precise privind localizarea si
lungimea coarctatiei. In plus, aortografia permite vizualizarea circulatiei
colaterale.
Cei mai multi adulti cu coarctatie sunt asimptomatici. Diagnosticul
este pus in timpul unui examen fizic de rutina, cand hipertensiunea arteriala
sistemica este observata la brate, cu puls arterial femural diminuat sau
absent. Cand sunt prezente simptomele, ele sunt de obicei cele ale
hipertensiunii : cefalee, epistaxis, ameteli si palpitatii. Ocazional, diminuarea
fluxului sanguin spre picioare cauzeaza claudicatie. Uneori pacientii solicita
consult medical deoarece au simptome de insuficienta cardiaca sau disectie
de aorta. Femeile cu coarctatie au in mod deosebit risc mare de disectie
aortica in timpul sarcinii.
36.Tratamentul cardiopatiilor congenitale.
DSA. Un DSA cu un raport flux pulmonar/sistemic de peste 1,5 trebuie
inchis chirurgical pentru a preveni disfunctia VD. Inchiderea chirurgicala nu
este recomandata la pacientii cu boala vasculara pulmonara ireversibila si
hipertensiune pulmonara. Exista device-uri pentru inchiderea percutana a
DSA. Profilaxia pentru endocardita infectioasa nu este recomandata
pacientilor cu DSA (reparat sau nereparat) daca nu exista o anomalie
valvulara concomitenta (de ex. prolaps de valva mitrala sau cleft de valva
mitrala).
PCA.
Ligatura chirurgicala a canalului arterial permeabil, care se realizeaza
in general fara bypass cardiopulmonar, are o mortalitate asociata sub 0,5%.
Totusi, la pacientii cu dilatatie ductala anevrismala sau calcificare ductala,
poate fi necesara rezectia cu bypass cardiopulmonar. Datorita riscului
endarteritei asociata cu duct patent arterial nereparat (estimat la 0,45%
anual dupa a 2-a decada de viata) si a riscului mic asociat cu ligaturarea, se
recomanda sa se ligatureze chirurgical chiar un defect mic sau acesta sa fie
ocluzionat cu un device plasat percutan. Odata ce s-a dezvoltat boala
vasculara obstructiva pulmonara, ligaturarea chirurgicala sau inchiderea
percutana sunt contraindicate.
Coarctatia de aorta.
Corectia chirurgicala trebuie luata in consideratie pentru pacientii cu
un gradient de presiune transcoarctatie peste 30 mm Hg. Desi dilatatia cu
balon reprezinta o alternativa terapeutica, procedura este asociata cu o
incidenta mai mare a anevrismului de aorta subsecvent si coarctatie
recurenta fata de corectia chirurgicala.
Persistenta canalului comun.
Ligatura chirurgicala a canalului arterial permeabil, care se realizeaza
in general fara bypass cardiopulmonar, are o mortalitate asociata sub 0,5%.
Totusi, la pacientii cu dilatatie ductala anevrismala sau calcificare ductala,
poate fi necesara rezectia cu bypass cardiopulmonar. Datorita riscului
endarteritei asociata cu duct patent arterial nereparat (estimat la 0,45%
anual dupa a 2-a decada de viata) si a riscului mic asociat cu ligaturarea, se
recomanda sa se ligatureze chirurgical chiar un defect mic sau acesta sa fie
ocluzionat cu un device plasat percutan. Odata ce s-a dezvoltat boala
vasculara obstructiva pulmonara, ligaturarea chirurgicala sau inchiderea
percutana sunt contraindicate.
37. Morfologia si functiile pericardului normal.
Pericardul este un sac fibroelastic seros, inchis, localizat posterior fata de
stern in dreptul coastelor II-VI si anterior fata de vertebrele V-VIII. In cursul
dezvoltarii embrionare, cordul invagineaza acest sac pana la nivelul
pediculului vaselor mari. Stratul de contact intim cu miocardul este
pericardul visceral sau epicardul (seroasa subtire, fara strat fibros) care
acopera intreg cordul, cu exceptia unei arii post din dreptul AS dintre venele
pulmonare = sinus oblic; zona dintre vasele mari in care epicardul se reflecta
pe el insusi pt a forma pericardul parietal = sinus transvers. Pericardul
parietal are conventional 2 straturi intim aderente, unul extern si unul intern.
Stratul ext sau fibros este compus din multiple straturi de fibre de colagen
aliniate in diverse directii si interconectate cu fibre de elastina. Stratul fibros
fixeaza cordul prin ligam atasate de tendonul central al diafragmului inf, de
stern prin ligam sterno-pericardice ant si inf si de pleura lat. Stratul intern
este o membrana mezoteliala seroasa cu microvili ce secreta lichid
pericardic ca ultrafiltrat plasmatic in sp intrapericardic. Acest lichid este
hipoproteic comparativ cu plasma, relativ bogat in albumina si fosfolipide cu
rol de surfactant / lubrefiant si se afla in mod fiziologic in cant medie de 15-
35 ml (cel mult 50 ml) la un nivel presional = cu cel intrapleural
(intratoracic).
Inervatia pericardului ramuri din C4-C5 care folosesc calea nv frenic.
Functiile pericardului:
1. Functii mecanice:
a. globale: lubrifiere pt minimalizarea frictiunii din cursul contractiilor
cardiace, egalizare a fortelor gravitationale, hidrostatice si inertiale,
bariera impotriva infectiilor.
b. Legate de cavitatile cardiace: limitare a dilatarii cavitatilor, facilitare a
interactiunii si cuplarii mec, mentinere a geometriei VS, prezervare a
relatiei presiune-volum ventriculare.
2. Functii de monitorizare a vol si tensiunii parietale ventriculare prin rec
vagali si simpatici bogat reprezentati.
3. Functii modulatorii pt expresia genica, struct si fct miocitelor cardiace.
4. Functii ale mezoteliului pericardic metabolic activ:
a. prod de PgE2, PgI2 si alti eicosanoizi care moduleaza neurotransmisia
simpatica, tonusul coronarian epicardic si contractilitatea miocardica;
b. secretie de BNP (brain natriuretic peptide) indicator sensibil al
alterarii relatiei presiune volum ventriculare din insuficienta cardiaca
si de 8-iso-PgF2 (marker de stres oxidativ);
c. prod de fact de crestere angiogenici angina pect instabila.
5. Functii diverse: imunologice, vasomotorii si fibrinolitice;
6. Cale de acces pt medicam si terapie genica.
38. Etiologia pericarditei acute.
1. Idiopatica (+ cele virale reprez 75-80 % din cazuri);
2. produsa de org patogene:
- virala virusuri Coxsackie, Echo, adenovirusuri, EBV, HIV, HBV, virus gripal,
urlian, virusul varicelei;
- bact, supurativa (cu orice germen: stafilococ, streptococ, pneumococ,
haemophilus, neisseria, Chlamydia, Legionella, bacili G -) sau tuberculoasa;
- micoplasme;
- fungi, ricketsii, paraziti;
3. Neoplazica:
- metastatica sau prin invazie de vecinatate: neoplazii mamare si pulm,
boala Hodgkin, limfoame, leucemii acute, melanom;
- primare (rare): rhabdomiosarcom, mezoteliom, fibrosarcom etc;
4. prod prin mec imunologice in cadrul bolilor de tes conj sau vasculitelor:
- boli reumatoide si de colagen: PR, LES, RAA, boala mixta de tes conj,
sclerodermie;
- altele: granulomatoza Wegener, poliarterita nodoasa, vasculite, sarcoidoza,
boala Crohn, colita ulceroasa, boala Behcet, febra medit familiala etc;
- reactii medicam cu comp autoimuna hidralazina, izoniazida,
procainamida;
5. prod de boli non-neoplazice ale struct contigue:
- infarct miocardic acut: pericardita epistenocardica; tardiv: sdr Dressler;
anevrism si pseudoanevrism ventricular stg;
- sdr postagresiune cardiaca: interv chir cardiace, tardiv dupa plagi
penetrante etc;
- anevrism disecant de aorta;
- endocardita inf cu abces de inel valvular (fuzat);
- boli pleuro-pulm (pneumonie, pleurezie, tromboembolism pulm ac);
6. prod prin agresiuni fiz:
- traum toracice inchise, plagi penetrante (eventual si cu corpi straini);
- iatrogene: perf prod de sonde sau catetere, RCP, interv chir toracice, dupa
proceduri diagnostice sau interventionale percutane;
- post-iradiere;
7. asoc unor boli de metabolism: insufic renala in std uremic (cu sau fara
dializa), hipotiroidie (mixedem), guta, pericardita colesterolica;
8. prod prin mec incerte sau necun in cadrul unor boli si sdr diverse:
pancreatita ac, reactii medicam fara comp autoimuna (la cromoglicat
disodic, difenilhidantoina, anticoag, trombofibrinolitice, peniciline etc),
chilopericard, purpura trombotica trombocitopenica, azbestoza, amiloidoza,
intepaturi de peste-scorpion, beta-talasemie.
39. Dg pozitiv si dif al pericarditei acute.
Tablou clinic
Debutul tipic presupune:
Durere toracica ant, clar dependenta postural (mai intensa in
clinostatism), acc de misc resp, tuse, deglutitie sau sughit, cu instalare
progresiva pe parcursul catorva ore. Iradierile umar stg, gat, ceafa;
specific pe mg sup a m trapez (creasta trapezului), in mandibula,
torace post;
+ subfebrilitate sau febra moderata (febra mare peric ac purulenta).
Febra lipseste in caz de hemopericard <= invazii neoplazice sau de
efractiile de struct cardiace ori vasc, in formele metabolice, la varstnici.
Tuse seaca.
Odinofage, disfagie, sughit.
Dispnee poate lipsi in formele cu lichid putin sau in acum lente.
Debuturi atipice frecvent sub forma unor stari gripale, mialgii,
palpitatii, dureri toracice difuze.
Examenul clinic:
Semn patognomonic: frecatura pericardica zgomot aspru caract de
frecare piele-pe-piele ca de du-te-vino, aparand clasic in tripla
cadenta in cele 3 momente ale misc ventric rapide pe pericard: sist
ventric, umplerea ventric rapida si sist atriala:
Comp sist ventric intre S1 si S2, concordanta cu vf pulsului
carotidian;
Comp precoce diast dupa S2;
Comp sist atriala care precede S1.
In ~ 1/3 din cazuri este in 2 timpi, la numai circa 10 % este intr-un singur
timp. Se aude bine in 85 % din cazuri, mai bine pe mg stg a sternului. In
evolutie tranzitorie, dispare si reapare pe parcursul catorva zile, in fct de
evol cant de lichid pericardic si de pr de vindecare.
Paraclinic:
EKG: evol in 4 stadii (modif date de inflam epicardului si a miocardului
subiacent)
Std 1: supradeniv ST, cu concavitatea in sus, in aproape toate deriv, cu
exceptia aVR si V1-V3; raport de amplitudine ST/T in V6 > 0,24; cu
pattern de tip concordant in I-III; segment PR subdeniv in DI, II, III, aVL,
aVF, deriv precordiale V5, V6 si supradeniv in aVR.
Std 2: ST revine sub linia izoel, ulterior T devine aplatizat difuz, se
poate mentine PR subdeniv sau revine la linia izoel;
Std 3: unde T discret neg cu ST la linia izoel, mai ales in deriv
precordiale stg;
Std 4: EKG perfect normal vindecare sau persistena modif difuze de
unda T, sau unde T neg peric cronica.
Af miocardica poate fi sugerata de aparitia tulb de ritm sau de cond
pasagere.
Rx CP: in general nu ofera info relevante. Cordul poate ave aspect normal
in forma uscata sau daca exista o cant < 100 ml lichid. In cazul acum mari
de lichid, cordul este marit cu aspect de cord in carafa. La 33 % din pac
se poate asocia si lichid pleural predominant de p dr.
Ecocardiografia: esentiala in depistare, cuantificare, dg etiologic si
consecinte hemodinamice. Identif lichidului pericardic evid unui sp de
clivare pericardic sau sp transsonic (lichid) de diverse grosimi si localiz,
prez lui nefiind oblig, ori ingrosare de pericard cu eventuale dep de fibrina
(uneori libere in lichid). In general, lichidul se dispune circumferential
simetric sau se acum post de VS.
Date de lab:
Cresterea niv seric de troponine T sau I, de CK-MB, mioglobina si
TNF alfa (existenta unui grad de miocardita);
Teste nespecifice de inflam poz: VSH, proteina C rectiva, nr de leuc
si formula leucocitara
Dozarea LDH, parametrii fct renale si hepatice.
Dg dif:
Dominat de sit in care simptomele clinice sunt polimorfe sau derutante, ex
clinic este neg, ecocardiografia nu e relevanta, iar EKG are modif
interpretabile. Princ tinte de dg sunt IMA si sdr de repolarizare precoce (SRP).
In IMA:
Supradeniv ST este relativ ampla (in peric depaseste rareori 5 mm),
are concavitatea in jos si in deriv I-III are aspect discordant;
Supradeniv ST coexista la un moment dat in evol cu undele T neg;
Subdeniv segm PR in deriv II si III cu supradeniv in aVR nu se observa
decat rarisim;
Tulb de ritm si conducere sau alungirea interv QT apar relativ frecvent.
In SRP:
Supradeniv J-ST numai in deriv precordiale;
Rap de amplitudine ST/T in V6 este intotdeauna < 0,24
In std 2 EKG problema diferentierii de miocardita ac in care sunt mai
frecvente disfunctia VS, tulb de ritm si de cond, cavitatile cardiace sunt
relativ mari si au kinetica diminuata iar tahicardia sinusala este discordant
de mare fara de febra si/sau fata de intensit durerii toracice.
40. Tratamentul pericarditei acute.
Obiective:
- terapie patogenica;
- t etiologica;
- t simptomatica.
Mijloace:
- medicam;
- chir minimale sau radicale.
Terapie patogenica:
Antialgice antiinflam:
aspirina 1-4 g/zi sau alt AINS se prefera ibuprofenul 300-800
mg la 6-8 ore (nu si in peric din IMA impiedica cicatrizarea)
corticosteroizii (prednison) numai in cazurile clare de rezistenta
la 7-10 zile de tratam cu AINS, boli ale tes conj, peric uremica,
forma autoreactiva; se pot admin si intrapericardic pt a minimiza
ef sist;
colchicina la cei cu Pac recidivanta, singura sau in combinatie cu
AINS sau AIS; se asoc prednisonului atunci cand se scade doza pt
a preveni recidivele;
opiacee ca antialgice in faza ac.
Tratam etiologic in cazul identif cauzei.
In af peric neoplazica se pot folosi:
- admin intraperic de antineoplazice;
- inducere deliberata de aderente peric (admin de tetraciclina si alte
subst sclerozante)
- tratam chir locale.
41. Dg tamponadei pericardice.
Tabloul clinic: depinde de rapiditatea acum de lichid pericardic si de vol
acestuia.
La acum rapida f rapida:
dispnee intensa, tuse seaca, +/- durere toracica, disfagie, disfonie,
sughit.
Sincopa.
Tahicardie, zgom cardiace asurzite.
Congestie venoasa retrograda mai ales in acum lente de lichid
(turgescenta jug, hepatomegalie, edeme), colaps vasc perif care face
ca pulsul paradoxal sa fie greu de evid.
Simptome si semne ob ale bolii cauzale.
La acum cu viteza medie lenta:
Fen congestive dr.
Descoperirea unei complicatii cu insufic ren, hep, ischemie
mezenterica.
AMC marita cu soc apexian nepalpabil.
Matitate la baza plamanului stg prin compresia, atelectazia plamanului
de catre pericard (semn Bamberger-Pins-Ewart).
Tahic, zgom cardiace asurzite, hTA, puls paradoxal.
Simptome si semne ale bolii cauzale putine / absente.
Paraclinic:
EKG:
- microvoltaj;
- subdeniv PR, modif de ST-T std 1-3 ale evol EKG a Pac, blocuri de
ramura;
- tahic sinusala;
- alternanta el a QRS, mai rar si a undei P sau T, f rar alternanta el a
tuturor undelor.
Rx CP:
- cardiomegalie importanta cu contururi net trasate, stergerea arcuatiei
normale, cord in carafa, unghiuri cardiofrenice ascutite.
- Circ pulm normala, la radioscopie pe incidenta de profil viz
epicardului datorita stratului de grasime subiacent, numit halou
epicardic.
Hemodinamic:
- jugulograma (si curbe pres AD), unda x relativ normala si unda y
aplatizata;
- cateterism cardiac curba pres la niv ventric scade la min pres la inc
diast si apoi revine lent la o val care se mentine ct (15-30 mmHg).
- Doppler venos hep cu unda S (sist) ampla si unda D (diast) mult
diminuata.
Ecocardiografic:
- lichid pericardic in cant mare;
- colaps diast al VD, AD +/- AS;
- modif resp ale vol si umplerii VD (mai mari decat normal) si VS (unde
ac modif nu exista in mod normal);
- in inspir scade velocitatea undei E mitrale si in expir creste, variatii
inspir-expir cu peste 25 %, modif inverse la niv valvei tricuspide, in
inspir scade comp diast a fluxului la niv venelor pulm, in timp ce in
expir scade comp diast si creste refluxul atrial la niv venelor hep;
- congestie fixa a VCI (scadere < 50 % in diametru in inspir prof);
- swinging heart (balans al inimii in sacul pericardic);
- pseudo-SAM (miscare sist ant a valvei mitrale);
- pseudo-prolaps de valva mitrala;
- pseudo-HVS
Este necesara analiza lichidului pericardic obt prin pct evac.
RMN toracic util cand se suspecteaza un pr neoplazic toracic.
42. Dg constrictiei pericardice.
Tablou clinic
- istoric de pericardita, iradiere mediastinala, interv chir cardiace;
- semne de ICD, dar fara elemente clare de suferinta cardiaca
turgescenta jugulara, hepatomegalie, edeme perif, rar dispnee;
- soc apexian adesea nepalpabil, retractii sist ale zonei precordiale;
- clic pericardic;
- TA normala sau scazuta;
- Semn Kussmaul cresterea pres ven sist in inspir normal ar trebui sa
scada cu 3-7 mmHg; acest smn mai apare si in CMR sau in IVD,
infarctul de VD, TEP acut;
- Puls paradoxal daca se asoc cu revarsat pericardic sau cu o boala
pulm obstructiva.
Paraclinic:
- EKG: microvoltaj QRS si T (atrofie, fibroza miocardica, interpunere de
lichid, cicatrici peric), T aplatizat sau inversat in anumite deriv / difuz,
bloc interatrial, tulb de cond AV si intraventric, unde Q in absenta unei
necroze miocardice, HAD, HVD, tulb de ritm atriale (FiA);
- Rx CP: cord cu ventriculi de dimensiuni normale, uneori AS marit, cu
contur cardiac net trasat, eventual cu calcificari pericardice si circ pulm
normala;
- Ecocardiografia transtoracica: pericard ingrosat, ventriculi de
dimensiuni normale, atrii dilatate, dilatare a VCI si a venelor hep fara
variatii resp, semne de umplere ventric lim aspect de disfunctie diast
de tip restrictiv si de interdependenta ventric modif importante
legate de resp ale fluxului mitral, tricuspidian si la niv venelor pulm si
hep la ex Doppler pulsat in ispir scade velocitatea undei E cu peste
25 %, cresc TDE si TRIV, in expir creste velocitatea undei T; modif
inverse la niv tricuspidei inspirul creste velocitatea undei E, expirul
are ef invers; unde EM > 8cm/s la ex tissue Doppler si Vp > 55 cm/s la
ex mod M color.
- Jugulograma si cateterismul cardiac: atat pulsul venos jug cat si curba
pres in AD evid o unda x cvasinormala, unda y ampla si de scurta
durata, de regula y>x sau sunt egale (deseori aspect in W). Pres
diast ale celor 2 ventriculi sunt egale si curbele pres in VS si VD in
diastola au aspect de dip-and-plateau (radical); val min a pres
ventric in diast este de 4-12 mmHg;
- CT, RMN: evid cresterea grosimii pericardului, ventriculii au aspect
tubular, sunt ingusti, sunt dilatate atriile si venele cave, SIV are aspect
sinous, angulat si exista modif ale miocardului atrofie, fibroza;
- Toracoscopia si biopsia peric si mioc fol de exceptie, pt dif de CMR.
43. Diferente hemodinamice si clinice intre tamponada si
constrictia pericardica.
- in tamponada: gradientul de pres dintre sp pericardic si cavit cardiace
este poz in cursul diastolei (reducere marcata a umplerii ventriculare) si
usor neg in cursul sist (retur venos posibil, cu pattern unimodal); in inspir,
reducerea presiunii din torace se transmite in pericard si duce la
cresterea returului venos spre VD cu bombarea septului interventric in VS
si aparitia pulsului paradoxal.
- in constrictie: oprirea returului venos se produce numai atunci cand vol
cardiac nu mai poate creste peste vol fix stabilit de pericardul rigid (in
mezotelediastola); in inspir, reducerea pres din torace nu se transmite in
pericard si scade pres numai din venele pulm (scade umplerea VS).
44. Dg poz si dif al pericarditelor cronice.
45. Tratamentul pericarditelor cronice.
Subiecte ATEROSCLEROZA
46. Etipatogenia aterosclerozei factori de risc principali.
Factori de risc modificabili: dislipidemiile , tutun; 20% creste
mortalitatea, HTA, DZ, alcool, alimentaia srac n fibre vegetale,
sedentarismul, obezitatea.
Factori de risc nemodificabili: vrsta, istoric familial, sex.
Alti factori de risc: factori hemostatici ( fibrinogen, factor VII,
activitatea fibrinolitic, PAI 1, homocisteina, alcool, tipul A de
personalitate, stressul, nivele sczute ale antioxidanilor. )
Regresia leziunilor se poate obtine cu antioxidante ( alfa tocoferol si
Vitamina C), IEC, Ca blocante, estrogeni, antiagregante,
hipolipemiante, xantintrombinice
47. Mecanisme inflamatorii in geneza aterosclerozei.
I.Endoteliul.
1.Reprezinta o bariera de permeabilitate
2.Proprietati non-trombotice ( prin intermediul PGI2 si cel de suprafata)
3. Rol in producerea factorilor de crestere.
4. 4. Participa la formarea de tesut conjunctiv.
5. Secretia substantelor vasoactive.
- prodilatative ( NO, bradikinina, Pgl, Factorul hiperpolarizant derivat din
endoteliu)
- proconstrictive (AGII, ET, Pgl, TX2, superoxizi , anioni, PDGF secretat local
).
Rol Anti si proinflamatori
Anti si pro fibrinolitice. ( PAI 1 )
Anti si pro oxidativa.
Patogenie - Endoteliul
Anti si pro coagulani - injuria endoteliului .Rolul major este jucat de PGI2
cu implicaie major in reglarea factorilor Hemostatici Trombolitici
reprezentati de :
a. activarea plasminogenului tisular,
b. trombomodulina,
c. eliberarea unui factor inhibitor al tPA ( PAI 1 ).
Factorii de crestere eliberati de endoteliu: factorii inhibitori
(reprezentai de Bradikinina, NO, heparan sulfat, Pgl Pcl, Factor beta de
transformare al creterii. Modul de aciune este variat:
1. stimuleaz proliferarea celulara ( mai ales CMN ).
2. chemotactism specific pentru placa de aterom.
3. modifica raportul CMN cu fenotip contractil / sintetic.
4. moduleaz mesajul transcripional al matricei extracelulare.
Patogenie - Endoteliul
Factorii de risc endotelial sunt reprezentai de : hipercolesterolemia, HTA,
DZ, fumat, hiperhomocisteinemia, deficitul de estrogeni.
Rspunsul la stress al endoteliului are la baza mai multe mecanisme dintre
care se disting:
I. gruprile SO altereaz metabolismul NO si reduc efectul benefic al
acestuia producnd disfuncie endotelial.
II. inflamaia endotelial + hipercolesterolemie = ATS.
III.proliferarea CMN are ca rezultat remodelarea sau hipertrofia peretelui cu
alterarea vasului dar nu produce obligatoriu ATS.
Patogenie - CMN
Exist dou tipuri fenotipice; tipul contractil care nu raspunde la mitogeni
si nu prolifereaz, si tipul sintetic care prolifereaz intens n sens reparator,
hipertrofiant.
Proliferarea lor in intima arterial duce la formarea leziunilor
intermediare si avansate de ATS.
Menin tonusul m.m. arterial ca raspuns la act multor stimuli
vasoactivi reprezentai de : AG II, ET, Epinefrine ce produc vasoconstrictie;
sau de NO si Pcl = dilataie.
Proprietatea de acumulare de lipide cu formarea de celule vacuolare
= ATS.
Sunt capabile s rspund la div. mitogeni dar pot sintetiza si
secreta propriile substane gen FGF, PDGF sau alte molecule reglatoare ale
creterii ( putresceine) stimulndu-se astfel pe sine dar si pe celulele
vecine . ( ex. PTCA cu balon ).
Sintetizeaz colagen i proteoglicani, proteine elastice.
Patogenie - Macrofagele
Provin din monocite ca rspuns la un substrat inflamator.
Rolul de preluare prin chemotactism a LDL oxidate si pe care le pot
oxida cu propriile enzime.
Sunt supuse apoptozei.
Capabile de secreia substanelor implicate in metabolismul bazal:
leukotriene, IL1, IL6, SO.
Secret 6 factori de crestere ( identificati pn in prezent ): PDGF, IL1
( ce induce expresia genic a PDGF in fibroblasti ), Factor de crestere
fibroblastic (FGF), Factor epidermal de crestere (EGF) si molecule EGF like
( ex. TGF alfa ), TGFbeta, M-CSF ( factor de crestere pentru monocite si
macrofage ).
Rol proliferativ conjunctiv prin factorii inflamatori.
Surs permanent pentru celulele spumoase
Patogenie Plachetele i Limfocitele
Nu sintetizeaz proteine dar conin un echipament mortal de
molecule ce participa la coagulare dintre care cei mai importanti sunt 4
factori de crestere : PDGF, FGF, EGF, TGFa. sau beta care pot stimula orice
fel de celule din oricare esut avnd drept consecina stimularea rspunsului
proliferativ.
Elibereaz substane vasoconstrictoare.
Realizeaz un rspuns reparator la orice fel de injurie.
Limfocitele T se regsesc in toate fazele ATS plednd astfel pentru
importanta fenomenului imun sau autoimun in patogenia plcii; nu se
cunoate antigenul ce joaca rolul de trigger al fenomenului imun in ATS,
(citokinele si F. de crestere intervine ca o consecin a interaciunii Ly M).
Recent s-a dovedit c LDL oxidate joac un rol de antigen al interaciunii Ly-
M.
Patogenie Factorii de cretere
regleaz proliferarea celular.
prezint chemotactism / migratie spre zona plcii.
modific raportul intre CMN cu fenotip sintetic / contractil.
modific matricea extracelulara.
PDGF secretai in P, M, CM, E prezzinta 3 izoforme ce interacioneaz
cu receptorii celulari ai CMN crescnd Ca+ intracelular si stimulnd sinteza
ADN cu rol proliferativ celular.
EGF ( M, P) si IGF-1 ( M, E, P, CM) rol in migrarea si proliferarea CMN si
modific expresia oncogenelor c-myc.
FGF secretat in M, P, E, CM reprezint cofactori ai activrii PDGF
producnd creterea translaiei si expresiei receptorilor PDGF.
IGF-1 (insulin like ) crete rspunsul mitotic.
Altele : M-CSF, VEGF (f de crestere al endoteliului vascular )(M, CM ),
TGFb (M, CM, P), IL1,IL 6, IL8, TNFa, IFN, LDL oxidate.
Citokinele produse de M (IL1, IL6, TNFa ) stimuleaz proliferarea CMN
prin intermediul PDGF si inhiba endoteliul.
Subst active gen endotelina, adrenalina, noradrenalina, Hy, AG II
joaca un rol important in proliferarea si hipertrofia celulara.
Proteoglicanii = proteine extracelulare influenate de substantele
vasoctive determinnd legarea LDL in celulele spumoase.
48. Formarea si evolutia placii de aterom.
Evoluia leziunilor
Producerea leziunilor.
Tipul I, II, III = leziuni de tip preaterom.
Tipul IV = tip distinct.
Tipul V si VI = placa fibroadenomatoasa sau complicata.
Distributia leziunilor.
De la stadiul I IV = acumulare de lipide.
In stadiul V = creste Nr. de CMN si fibrelor de colagen.
In stadiul VI = hematomul si tromboza.
Momentul debutului.
Leziunea iniial si stria lipidic = in primele 2 decade.
Stadiul III si IV = in decada 3.
Stadiul V si VI = in decada 4.
Clinic. Stadiul I si IV = silenioase
Stadiul V si VI = silenioase / simptomatice
Clasificarea Stary Clasificare microscopic
Leziuni iniiale Striuri lipidice bogate n:
macrofage, Ly T, rare
CMN, celule spumoase,
grsimi saturate.
Tip I: leziuni incipiente
Tip II: a. potenial
progresive
b. neprogresive
Tip III: leziune
intermediar
ngroare difuz intimal,
CMN, es conjunctiv,
lipide.
Leziuni avansate
Tip IV: aterom placa ateromatoas
Tip V: a. Fibroaterom
b. Leziune calcar
c. Leziune
fibrotic
Plac fibrilipidic
Plac calcificat
Plac fibroas
Tip VI: leziune cu defect
- hemoragie i/sau
depozit Tr
Leziune sau plac
complicat.
49. Clasificarea arteriopatiilor obliterante periferice.
Clasificare etiologic
Ateroscleroza n 90 % din cazuri.
Cauze nonaterosclerotice:
Tromangeita obliterant Burger,
Arterita temporal Horton,
Obstruciile arteriale acute,
Fenomenul Raynaud,
Procesele inflamatorii arteriale.
50. Dg arteriopatiilor obliterante periferice.
Arterita obliteranta aterosclerotica:
Modalitate debut: lent cu dezvoltarea plcii i rapid cu ruptura i
complicaiile plcii.
Durerea: 1.Claudicaie intermitent la efort.
2. Durere de repaus precede tulburrile trofice
3. Durere nevritic parestezii. nocturne.
Obiectiv: 1. Culoarea paloare- cianoz + fen Raynoud
2. Temperatura sczut constant.
3. Colabarea venoas asociat.
4. Modificri trofice; amiotrofii, ulcere
5. Puls slab, absent, cu Ss pe teritoriul vasului
Stadializare: I absena semnelor, dg paraclinic
II durere efort: a)> 200 m, b)< 200m
III durere repaus
IV III + tulburri trofice.
Paraclinic:
Ecografie vascular doppler pulsat turbulene date de trombi,
stenoze, anevrisme.
Ecografie intravascular.
Tomodensitometria, CT, oscilometria, pletismografia
Arteriografia cu substan de contrast.
Presiunea O2 n esuturi N-70 +-10 mm Hg, critic 10 mm,
Investigarea specific bolii de baz: DZ, renali, HTA.
I. Arterita obliterant aterosclerotic
Manevre clinice de diagnostic:
Timp de claudicaie: 120 pai / min pn apare durerea,
Indice de claudicaie: la ci metri apare durerea.
Mers pe covor rulant, biciclet strandness test.
Test Burger: ridicarea la 60-75 grade paloare + vene
Electrostimularea solearilor.
Timpul de umplere venoas retrograd ( N sub 10 sec.)
Test de hiperemie reactiv proba Moscowitz = recolorare
Localizarea stenozei:
Durere n molet: A. femural superficial sau poplitee.
Molet + coaps: A iliofemural.
Regiunea fesier + old: Ao iliac i A. Hipogastric.
Diagnostic diferenial:
Arterite nonaterosclerotice: Burger, Takayasu
Vasospastice: Raynoud, acrocianoza, pernio.
Congenitale: Pseudoxantoma, Coarctaie de aort.
Boli postiradiere: periartrita scapulo-humeral.
Nevralgii: sciatic, cervico-brahiale.
Musculare: polimiozita, insuf venoase cronice.
Trombangeita obliteranta Burger:
Clinic subiectiv: claudicaie intermitent la un brbat fumtor de 40
ani sau dureri nocturne n molet, plant cu tulb trofice, tardiv ulcer
gangren + Tromboflebite 50 % de tip migrator, 70 % atingerea
membrelor superioare cu sindrom Raynoud.
Clinic obiectiv: tegumente roii, reci sau cianotice, modif trofice cu
diminuarea sau absena pulsaiilor arteriale.
Arteriografia: aspect tirbuon al vaselor colaterale, gracilitate distal,
tromboze periferice.
Diagnostic diferenial: ATS, trombozele idiopatice, embolii,
vasculite, traumatisme, colagenoze, paraneoplazii, homocistinuria
Arterita temporala Horton:
Clinic: cefalee temporal parox, mialgii,subfebril.
Obiectiv: arter indurat fr pulsaii,cu palparea vasului extrem de
dureroas.
Diagnostic: biopsia vascular.
Boala Takayasu:
Clinic: ischemie cerebral, ocular, coronarian, SNC.
Diagnostic: puls absent la memgrele superioare i absent la cele inferioare,
biopsie
Fenomenul Raynaud:
Clinic: apare la tinere, pubere sau imediat postmenopauz.
1. Sincopal: palide, reci, livide, cu puls prezent (nas, degete)
2. Asfixic:cianoz prin spasm al mm vasului, edem, parestez
3. Hiperemic: cldur local cu revenirea culorii.
Diagnostic diferenial:
Acrocianoza cianoz, tegumente umede, transpirate.
Obstrucia arterial ATS, Burger, embolii, tromboze.
Diferena ntre boala i fenomenul Raynoud.
Acrocianoza:
Definiie: cianoza simetric, cu hipersudoraie, scderea temperaturii
locale la mini i picioare.
Etiologie: frig, emoii, stres, infecii, traume, tulb neuroendocrine.
Livedo reticularis:
Definiie: cianoz neomogen ce formeaz o reea ptat, marmorat
pe picioare, gambe, coapse ce apare la frig, i la cald, recidivante,
trenante.
Etiologie: colagenoze, embolii de colesterol, crioglobulinemii,
intoxicaii cu Pb, As.
Eritemalgia:
Definiie: vasodilataie paroxistic la picioare, rar mini, dureri,
creterea temperaturii i nroirea tegumentar declanate de cldur.
Etiologie: idiopatic sau secundar ; HTA, policitemia vera, gut, boli
neurologice, intox icaii cu metale grele.
Clinic: eritem, dureri, hipertermie, tulburri trofice minime, fr
ulceraii sau cangren.
51. Tratamentul arteriopatiilor obliterante.
Arterita obliteranta aterosclerotica:
Principii tratament: dezvoltarea circulaei colaterale, regresia ATS,
limitarea procesului trombotic.
Generale: antrenament, igien optim, evitarea traumelor.
Factori de risc: fumat, HTA, glicemia, LDL col, HDL.
Medicamentos:
1. Vasodilatatoarele: acid nicotinic 100 mg X 3 minim 3 luni, pentoxifilin
400 mg X 3 sau IV 300 mg, Naftidofluril, Tanakan, Buflomedil, Prostaglandine
I2, E1, Iloprost, Tolazolin 25 mg X 4 timp de 15 zile.
2. Anticoagulante: heparin, acenocumarol n faza acut.
3. Antiagregantele: clopidogrel, ticlopidina, dextran, aspirina
4. Antimalarice de sintez: clorochina 600 800 mg.
5. Analgezice.
6. Chirurgical: revascularizare, protezare,simpatectomia lombar,
amputaia, tromendarterectomia.
Trombangeita obliteranta Burger:
Tratament: anticoagulante, dextran pe termen lung, profilaxie
antibiotic, mineralocorticoizi fluorocortizon 1,5 mg, chirurgical.
Arterita temporala Horton:
prednison 10-20 mg ani de zile.
Boala Takayasu:
prednison, B blocante, by-pass revascularizare cu protez artificial.
Fenomenul Raynaud:
Tratament general: evit frigul, fumatul, bi calde, fizioterapie,
tratam ulceraiilor trofice, hormonal substit
Tratament medicamentos: vasodilatatoare (Iec, Pgl E1, I2, nitrai,
Ca blocante, sedative, alfa blocante (prazosin, tolazolina), alfa metil
dopa, rezerpina.
Simpatectomia preganglionar cu recidive la 12 luni de 50%.
Acrocianoza si livedo reticularis:
evitarea frigului, bi calde, friciuni lacoolizate, vasodilatatoare,
simpaticolitice.
Eritemalgia:
evit cldura, comprese reci, aspirin 500mg, vasoconstrictoare
(efedrin, metisergid, propranolol, profilaxia bolii de baz).
Subiecte AP stabila, spontana, instabila si IMA
52. Etiopatogenia cardiopatiei ischemice.
Cauza principala a CPI o constituie ateroscleroza coronariana (95-98%
din cazuri) - restul etiologiilor (anomalii congenitale ale arterelor
coronare, arterite coronariene n cadrul unor vasculite sistemice, punti
musculare miocardice s.a.) fiind rare
FACTORI DE RISC
Factori intrinseci
-varsta,sex,rasa
Factori individuali
Ht a,obezitate
Factori lipidici de risc pozitiv
Colesterol seric total > 190 mg/dL
LDL-C > 130 mg/dL (> 3,4 mmol/L)
VLDL-C > 30 mg/dL
HDL-C
< 40 mg/dL (< 0,9 mmol/L) la B
< 50 mg/dL (< 1,1 mmol/L) la F
Hipertrigliceridemie (> 175 mg/dL)
Raport colesterol total/HDL-C > 4,5
Niveluri serice crescute de :
LDL oxidate
LDL mici si dense
Lp(a)
raport ApoB/ApoAI
Factori non-lipidici de risc pozitiv
Fumat
Hipertensiune arteriala
Alterari ale metabolismului glucidic (DZ, intoleranta la glucoza,
hiperinsulinemie, rezistenta la insulina)
Obezitate (BMI > 30) mai ales abdominala (> 102 cm la B; > 88 cm la
F (+ determinare prin TC)
Sedentarism
Niveluri serice crescute de: fibrinogen (> 350 mg/dL), CRP, PAI-1,
homocist(e)ina (> 12,0 mg/dL + niveluri serice scazute de B6, B12 si
ac. folic), factor VII
Deficit de estrogeni (?)
Consum excesiv (!) de etanol
53. Fiziopatogenia cardiopatiei ischemice.
APS:
Mecanism: scadere pasagera a furnizarii de oxigen catre miocard, fie din
cauza imposibilitatii asigurarii nevoilor crescute la efort (sau echivalente de
efort: emotii, stres mental, perioada post-prandiala, febra, expunere la frig,
hipertiroidie) n prezenta uneia sau mai multor stenoze coronariene
semnificative fixe, fie din cauza unei reduceri acute de calibru vascular
coronarian (spasm); deseori, scaderea aportului de oxigen rezulta din
combinatii variabile ale celor doua fenomene
Explicatia durerii: iritarea mecanoreceptorilor si a unor chemoreceptori din
miocard
AP spontana: mecanism: spasm pe a. coronara cu diverse grade de
afectare ATS, spasme multiple sau lipsa de tonus vascular adaptativ
(rigiditate difuza).
Sindromul X : mecanisme posibile: hiperreactivitate coronariana, anomalie
endoteliala, anomalie generalizata a musculaturii netede, hipersensibilitate
la durere.
54. Forme clinice ale cardiopatiei ischemice.
- dureroasa:
- AP stabila
- instabila;
- IMA non-Q;
- Q;
- nedureroasa:
- Silentioasa episodica;
- permanenta;
- cu alte manifestari aritmii cardiace;
- IC, MSC
55. Clasificarea APES.
Clasificarea canadiana (CCS) a APES
Clasa I:
AP declansata numai de eforturi fizice deosebit de mari sau
prelungite, depasind cu mult gradul de antrenament fizic
individual
Clasa II:
AP declansata de eforturi fizice cu putin mai mari dect cele ale
activitatii zilnice uzuale
Clasa III:
AP declansata de eforturile fizice ale activitatii zilnice obisnuite
(nu de viata de relatie)
Clasa IV:
AP declansata de cele mai mici eforturi (inclusiv de cele ale vietii
de relatie) sau n repaus
56. Dg poz si dif al APES.
Clinic: anamneza atenta cu detalii pentru diagnostic diferential;
examen obiectiv, de regula, nerelevant
ECG:
n afara crizelor: deseori normala; modificarile cele mai
caracteristice privesc segmentul ST (subdenivelare rectilinie sau
descendenta mai mare de 0,5 mm) si mai putin unda T
(negativa, ascutita, simetrica) care poate fi alterata de mai multi
factori (HVS, hipokaliemie s.a.)
n criza: variatie evidenta fata de ECG de repaus
nregistrare ECG Holter
proba de efort (semnificativa clinic prin declansare de durere sau
ECG prin aparitie de modificari semnificative de ST-T sau de
aritmii ventriculare)
Factori de risc la proba de efort
Conventionali evidenti:
segmentul ST (pentru diagnosticul de substrat)
numarul si tipul de BPV (global dar mai ales la maximum de efort
si la recuperare)
aparitia de TV indusa de efort
adaptarea intervalului QT la efort
(sindrom WPW): disparitia undei d (PREA-FPx)
Derivati prin calcul:
incompetenta cronotropa (incapacitatea de a atinge 85% din AV
maxima calculata la vrsta)
rata de revenire a frecventei cardiace (diferenta dintre AV
maxima la efort si AV la 1-2 minute post efort) - valori
semnificative = 12 batai n primul minut sau 42 batai/2
minute
Diagnosticul APES (2)
Radiologic: de regula, nimic semnificativ; daca se vd calcificari
coronariene punctiforme acestea au o mare valoare diagnostica
(specificitate de 93-97%)
Ecocardiografic: alterari regionale sau segmentare de kinetica
parietala, eventual calcificari la nivelul ostiilor coronare sau la nivelul
inelului aortic; n criza, comparativ cu aspectul din afara crizei, akinezii
n teritorii limitate si n mod pasager
La scintigrama miocardica de perfuzie:
n repaus sau la efort, evidentiind diverse defecte de perfuzie
teritoriala miocardica
n repaus si dupa provocare cu dipiridamol n doza de 0,56
mg/kgc (submaximal)
57. Tratamentul APES.
Terapia farmacologica a APES (
Nitrati organici si generatori de NO:
nitroglicerina - n timpul crizei de AP: sublingual un cpr. de 0,5
mg sau spray sublingual 1-2 puff-uri (100-400 mg); profilactic
unguent, gel sau plasture cu eliberare prelungita (5-10 mg/zi)
aplicate cutanat n regiunea toracica anterioara (? efect psihogen
al pozitiei) numai sub 24 de ore !
nitrati retard: izosorbid dinitrat sau mononitrat n doze de 40-240
mg/zi spatiate inegal, n functie de efect si de reactiile adverse
(cefalee)
alti nitrati: clonitrat, pentaeritritol tetranitrat s.a. practic iesiti din
uz (eficienta redusa)
molsidomina 2-16 mg/zi - posibil cu mai putine efecte secundare
si durata mai mare de actiune
Beta-blocante adrenergice:
de preferinta b1-selective, cu durata lunga de actiune:
metoprolol 50-200 mg/zi, bisoprolol 20-40 mg/zi, nebivolol 5-10
mg/zi (de preferat n HTA si la vrstnici); dintre cele neselective
de preferat carvedilolul 25-100 mg/zi n doua prize; preparate
desuete: propranolol, oxprenolol, acebutolol, alprenolol
NU pindolol si alte bB cu ASMI semnificativa - nedovedite n
trialuri ca eficiente
Antiagregante plachetare:
aspirina 75-100 mg/zi sau
ticlopidina 500 mg/zi n doua prize sau
clopidogrel 75 mg/zi (dupa doza de atac: 300 mg)
Antagoniste ale canalelor de calciu (tratament de initiere n AP
cu prag variabil, aditional n rest):
dihidropiridine: de preferat cele cu durata lunga de actiune
(preparate retard) si efect cu debut lent, cu selectivitate
vasculara mare (de generatia a II-a) mai putin stimulante
simpatice - amlodipina 5-10 mg/zi, felodipina 10 mg/zi sau
lercanidipina 5-20 mg/zi; posibil si nifedipina retard 2 x 30 mg/zi
verapamil 120-360 mg/zi, de preferat forme retard (administrare
zilnica unica) i la hipertensivi
diltiazem 180-360 mg/zi (de preferat forme retard)
Medicatie metabolica:
trimetazidina 60-120 mg/zi (sau ranolazina)
Terapii farmacologice de fond
Modulatoare lipemiante:
statine: simvastatina 10-40 mg/zi, atorvastatina 10-80 mg/zi,
fluvastatina 10-80 mg/zi (post-PCI), sau rosuvastatina 10-20
mg/zi - prin efecte lipidice dar si extralipidice ezetimib
fibrati daca LDL-C = N sau usor crescut cu TG mari sau hipo-HDL-
C: fenofibrat 200 mg/zi
rar sau numai n dislipidemii primare severe ori la valori mari si
rezistente de LDL-C: asocieri de statine cu ac. nicotinic sau cu
fibrati
Adjuvante: NU (nu exista dovezi)
hormoni estrogeni (la femei n menopauza)
antioxidante (vit. E, vit. C, beta-caroten etc.)
vit. B6, vit. B12, acid folic
58. Mecanismele anginei pectorale instabile.
Mecanisme fiziopatologice fundamentale:
fisurare-ruptura a stratului fibrinoid acoperitor ("capac") al unei
placi de aterom relativ mici si bogate n macrofage (de regula la
nivelul unor stenoze nu foarte strnse, < 80%)
activare locala a mecanismelor coagularii (mai ales de agregare
plachetara) cu formare de trombi de diverse dimensiuni, partial
ocluzivi
eliberare de substante vasoactive (Ang II, NE, TXA2, serotonina,
ET-1, U-II) cu variatii mari de tonus coronarian si tendinta la
spasm
declansare a unor mecanisme inflamatorii locale si generale
(eliberare de citokine, activare PCR, crestere fibrinogen, crestere
a temperaturii locale)
59. Clasificari ale API (Braunwald).
Istoric si evolutie clinica:
I. AP cu debut recent (de 1-3 luni) sau accelerata dar nu si n
repaus
II. AP n repaus de 1 luna dar nu n < 48 de ore
III. AP n repaus n ultimele 48 de ore
Circumstante clinice de aparitie:
I. Cu cauze extracardiace (API secundara)
II. In absenta unor cauze extracardiace (API primara)
III. In decurs de 2 saptamni dupa un IMA
Starea terapeutica:
I. Fara tratament coronarotrop
II. Sub tratament standard pentru AP stabila
III. Sub tratament antianginos maximal
60. Tratamentul anginei pectorale instabile.
Principii generale de tratament :
Conditii de mediu spitalicesc:
unitate de terapie intensiva coronariana pentru minimum 24 de
ore, cu personal antrenat
mediu linistit (sonor, temperatura constanta)
acces usor la facilitati specializate (defibrilator, ECG, pacing,
ecocardiograf, aspirator s.a.)
facilitati pentru diagnostic biologic rapid (TnT, mioglobina, CK-
MB)
Masuri generale:
O2 pe sonda nazala sau pe masca (mai ales la bolnavi cu risc
mare, cianoza sau dispnee)
monitorizare ECG, AV, PA, diureza, SpO2
asigurare de linie venoasa fiabila (de preferat vene centrale
pentru supraveghere PVC)
Tratament simptomatic = calmarea durerii cu opiacee (petidina 20-40
mg i.v. la 5-30 min. dupa nevoie pna la doza maxima de 200 mg/zi;
rar, morfina 2-5 mg)
Tratament anti-trombotic - antiagregant plachetar:
tirofiban 0,6 mg/kg i.v. n bolus apoi 0,2 mg/kg n perfuzie i.v. 24-
72 ore
heparina fractionata (enoxaparina 2 x 60 mg/zi s.c., dalteparina
2 x 5000 u./zi s.c. - 7 zile) sau heparina nefractionata 750-1250
u./ora n perfuzie continua (posibil si i.v. 10.000 bolus apoi 5.000
u. la 4 ore) 2-5 zile - atentie la rebound !
antiagregant plachetar (clopidogrel 300 mg initial apoi 75 mg/zi
sau ticlopidina 2 x 250 mg/zi sau aspirina 75-350 mg/zi)
Tratament coronaroprotector:
nitroglicerina n perfuzie i.v. 5-10 mg/min initial, apoi crestere cu
10 mg/min. la cte 5-10 min. n functie de efecte (clinice,
hemodinamice) pentru 24-48 de ore (la ntrerupere brusca -
recurenta ?)
nitrati organici retard ct mai repede post-NTG: izosorbid dinitrat
sau mononitrat 40-240 mg/zi la intervale inegale (spatiu liber 6-
10 ore)
beta-blocant adrenergic, preferabil metoprolol: i.v. 2-10 mg la cei
cu risc mare sau tahicardie, oral 25-100 mg/zi n rest
ACCa++ (nu dihidropiridine si mai ales n nici un caz
nifedipina !) n cazul posibilitatii de spasm - atentie la doze n
conditiile asocierii cu b-blocant
Alte tratamente medicamentoase:
simvastatina 20-40 mg/zi
trimetazidina 60-120 mg/zi (?)
psihotrope (mianserina 10-30 mg/zi sau tianeptina 10-30 mg/zi
dar nu triciclice) si/sau anxiolitice
IECA
Tratamente nemedicamentoase:
contrapulsatie cu balon intraaortic
proceduri de revascularizare - PTCA stent sau by-pass
(tendinta actuala este de amnare pna la stabilizare preliminara
n decurs de circa 7 zile) - de preferat la cei cu FE mai mica de
40% si la cei cu AP refractara sub tratament medicamentos la
dozele maxime tolerate
61. Angina pectorala spontana : forme clinice, diagnostic si
tratament.
Date generale:
insuficient clasificata; probabil circa 20% din totalul cazurilor de
angina pectorala; poate aparea si asociata cu AP de efort
mecanism: spasm pe a. coronara cu diverse grade de afectare
ATS, spasme multiple sau lipsa de tonus vascular adaptativ
(rigiditate difuza)
Diagnostic:
crize de AP spontana (nu la efort sau echivalente) sau crize de AP
de efort cu prag variabil
ECG: modificari ischemice variabile (sau absente) -
pseudonormalizare a unui traseu anormal bazal
Tratament:
ACCa++ n general, nitrati, unele b-blocante (?)
Varianta Prinzmetal :
Date generale:
descriere 1959; 2-3% din totalul cazurilor de AP
mecanism: spasm coronarian localizat, pe artera normala sau cu
leziuni minime (prin deficit eNOS, hipersensibilitate la ACh sau la
a-stimulante ?)
Diagnostic:
crize de AP spontana (nu la efort sau echivalente)
ECG: numai n timpul durerii - supradenivelare ST cu revenire
rapida la aspectul precritic bloc AV sau aritmii ventriculare
Tratament:
ACCa++ (preferabil non-dihidropiridinice), nitrati
ciproheptadina (?), vitamina E (?), Mg++ (?)
62. Prezentarea clinica a IMA.
durere stenocardica foarte intensa cu durata de peste 20-30
minute cu iradierile caracteristice, precedata deseori de o
perioada de 1-2 saptamni cu discomfort toracic sau crize AP
63. Diagnosticul IMA.
criterii clinice: durere stenocardica foarte intensa cu durata de
peste 20-30 minute cu iradierile caracteristice, precedata deseori
de o perioada de 1-2 saptamni cu discomfort toracic sau crize
AP
criterii ECG: supradenivelare ST persistenta n cel putin doua
derivatii contigue nsotita eventual de unde Q patologice ca
durata si amplitudine
criterii biologice: markeri de necroza miocardica TnT > 0,1
ng/mL, CK-MB > 6 u. (ambele teste se pozitiveaza la > 4 ore de
la debutul durerii) sau mioglobina (se pozitiveaza la 1-2 ore), b-
HBDH, ALAT, LDH (se pozitiveaza tardiv)
3 categorii pozitive: IMA cert; 2 categorii pozitive: IMA probabil;
1 categorie pozitiva: IMA posibil
64. Complicatiile aritmice ale IMA.
practic orice aritmie cu exceptia TORV
extrasistolie atriala - 50-70% din cazuri
bradicardie sinusala ~ 50% n IMA inferior
tahicardie sinusala - 20-25% n IMA anterior
extrasistolie ventriculara > 95% din cazuri
TV nesustinuta 15-40%
ritm idioventricular accelerat (sau tahicardie idio-ventriculara)
20-40% = semn de reperfuzie !
tahiaritmii atriale: FA: ~ 15%; TSV si FLA < 5%
TV sustinuta ~ 10%
FV 4-7% n era trombofibrinolitica (7-10% nainte)
65. Complicatiile hemodinamice ale IMA.
Clase clinico-hemodinamice (Killip) :
Clasa I: cea mai frecventa (80-85% din bolnavi) = fara semne de
suferinta hemodinamica
Clasa II: circa 10% din bolnavi = dispnee de decubit si raluri la ambele
baze pulmonare + uneori galop S3
Clasa III: edem pulmonar acut cardiogen franc (ortopnee, tuse cu
expectoratie spumoasa rozata, cianoza, raluri pulmonare n 2/3
inferioare)
Clasa IV: soc cardiogen; clasele III si IV mpreuna se constituie n 5-7%
din totalul bolnavilor
Clasificarea Killip are o mare valoare prognostica alaturi de vrsta,
localizarea si dimensiunea IMA, AV, PA sistolica, nr. de leucocite (!),
fibrinogen
66. Complicatiile mecanice ale IMA.
efractii de structuri cardiace (deseori cu alterare hemodinamica
rapida): rupturi de pilieri cu IMi acuta ~ 5%, sept IV ~ 1%, perete
liber VS ~ 1-2%)
anevrism VS (mai ales n IMA anterior ~ 30%)
expansiune VS (remodelare)
tromboza intraventriculara stnga (mai frecventa n IMA anterior ntins
67. Tratamentul bolnavilor cu IMA in primele 24 de ore de la debut.
Conditii de mediu spitalicesc:
unitate de terapie intensiva coronariana pentru minimum 24 de
ore, cu personal antrenat
mediu linistit (sonor, temperatura constanta)
acces usor la facilitati specializate (defibrilator, ECG, pacing,
ecocardiograf, aspirator s.a.)
facilitati pentru diagnostic biologic rapid (TnT, mioglobina, CK-
MB)
Masuri generale:
O2 pe sonda nazala sau pe masca (mai ales la bolnavi cu risc
mare, cianoza sau dispnee)
monitorizare ECG, AV, PA, diureza, SpO2
linie venoasa fiabila (de preferat vene centrale pentru
supraveghere PVC - nu cu tromboliza !)
Tratament simptomatic = calmarea durerii cu opiacee (petidina 20-40
mg i.v. la 5-30 min. dupa nevoie pna la doza maxima de 500 mg/zi;
rar, morfina 2-5 mg)
Tratament trombofibrinolitic (la bolnavi n primele 6 ore de la debutul
durerii; exceptional n primele 12 ore la cei cu IMA anterior ntins) si
antiagregant plachetar:
streptokinaza 1.500.00 u. n perfuzie i.v. n decurs de o ora
precedata de hidrocortizon hemisuccinat 200 mg i.v. Mg sulfat
4-8 g i.v. sau rt-PA 100 mg i.v. n 90 de minute (rata mai mare de
reperfuzie) ori reteplaza - urmate de heparina i.v.
antiagregant plachetar (aspirina 75-350 mg/zi n eventuala
asociere cu clopidogrel 75 mg/zi)
68. Tratamentul bolnavilor cu IMA dupa 24 de ore de la debut.
Tratament coronaroprotector:
nitroglicerina n perfuzie i.v. 5-10 mg/min initial, apoi crestere cu
10 mg/min. la cte 5-10 min. n functie de efecte (clinice,
hemodinamice) pentru 24-48 de ore (la ntrerupere brusca -
recurenta ?)
nitrati organici retard ct mai repede post-NTG: izosorbid dinitrat
sau mononitrat 40-240 mg/zi la intervale inegale (spatiu liber 6-
10 ore)
beta-blocant adrenergic, preferabil metoprolol: i.v. 2-10 mg la cei
cu tahicardie, oral 25-100 mg/zi n rest; posibil: carvedilol 2 x
12,5 (25) mg/zi dar si altele, initial n doze mici
ACCa++ (nu dihidropiridine si mai ales n nici un caz nifedipina !)
rar utilizate, cu atentie la doze n conditiile asocierii obligatorii cu
b-blocant
Alte tratamente medicamentoase:
simvastatina 20-40 mg/zi pe termen lung (ani)
IECA (doza initiala test: captopril 12,5 mg cu supraveghere TA
apoi oricare IECA, preferabil enalapril n doze crescnde de la 2 x
2,5 mg/zi la 2 x 20 mg/zi; dar posibil orice IECA)
psihotrope (mianserina 10-30 mg/zi sau tianeptina 10-30 mg/zi
dar nu triciclice) si/sau anxiolitice
Tratamente nemedicamentoase:
proceduri de revascularizare - PTCA stent per primam (cea mai
eficienta)
rarisim interventii de corectie mecanica de efractii mecanice dar
nu by-pass
Anticoagulare parenterala:
i.v.: heparina 700-1 200 u./h sau 5 000 u. i.v. la interval de 4 ore
- timp de circa 7 zile
s.c.: (terapie antitrombotica): heparine fractionate; cu dovezi:
enoxaparina, fraxiparina, dalteparina
n caz de CI sau trombocitopenie la heparina: sulodexid 600
LRU/zi i.m. n doua prize
Anticoagulare orala:
initiere la 1-3 zile de la nceperea anticoagularii i.v. (cu
suprapunere de 3-4 zile) - pe termen lung
INR tinta: 3,0-4,0 (medie 3,5); n asociere cu aspirina: 2,5-3,5
(medie 3,0) - risc hemoragic
CI la anticoagulare: sulodexid 1.000 LRU/zi oral
69. Evaluarea bolnavilor cu IMA inaintea externarii.
Evaluare clinica standard:
subiectiva: crize de angina pectorala, simptome de insuficienta
cardiaca, palpitatii, efecte medicamentoase
obiectiva: semne de disfunctie VS, TA n clinostatism si
ortostatism, TA nainte si dupa efort
Evaluare paraclinica la externare:
ECG standard, toleranta la efort, ECG Holter
ecocardiograma standard
70. Tratamentul medicamentos ambulatoriu post IM.
beta-blocant adrenergic: metoprolol 50-200 mg/zi (rar alte
preparate: atenolol, bisoprolol, carvedilol)
aspirina 75-350 mg/zi dar preferabil n asociere cu
anticoagulante orale (INR tinta: 2,5-3,5)
IECA (oricare, preferabile cele cu dovezi din studii clinice mari:
enalapril sau lisinopril (id.) n doze crescnde de la 2 x 2,5 mg/zi
la 2 x 20 mg/zi; ramipril 5-10 mg/zi; trandolapril 2-4 mg/zi)
simvastatina 10-40 mg/zi (sub control lipidic ?)
nitrat organic retard (simptomatic)
71. Recuperarea bolnavilor dupa un IMA.
Subiectele BOLILOR MIOCARDULUI
72. Clasificarea cardiomiopatiilor
Clasificarea WHO(1980): * Cauza necunoscuta: -dilatativa -
restrictiva
-hipertrofica -
neclasificabile
*Boli specific ale miocardului: -infectioase-metabolice
-boli sistemice -heredofamiliale
Clasificarea functional
Pe baza caracteristicilor fiziopatologice dominante, cardiomiopatiile au
fost clasificate in 3 tipuri:
-CM dilatative forma cea mai frecventa, caracterizata prin dilatatie
ventriculara, disfunctie contractila si deseori simptome de insuficienta
cardioaca congestive
-CM hipertrofice recunoscute prin HVS inadecvata, deseori cu interesare
asimetrica a SIV, de obicei cu functie contractila pastrata sau crescuta o
perioada in evolutia bolii
-CM restrictive(infiltrative restrictive) caracterizate prin alterarea umplerii
diastolice, in unele cazuri cu cicatrici (fibroza) la nivelul endocardului
ventricular.
Mai sunt cunoscute si alte forme de cardiomiopatii idiopatice:
*CM aritmogena de ventricul drept
*CM de necompatare ventriculara (boala rara, caracterizata prin ingrosare
endocardica, cu trabeculatii proeminente si recese adanci)
Cardiomiopatiile specific reprezinta afectari ale miocardului dar care
sunt associate cu o boala cardiac sau sunt parte a unei boli sistemice.
Acestea sunt:
CM ischemica
CM valvulara
CM inflamatorie
CM metabolic(anomalii endocrine; b ale depoz de glicogen;
hipokaliemie, dezordini nutritionale)
CM din boli sistemice generale(boli de collagen; boli
infiltrative(sarcoidoza, leucemia))
CM din distrofia muscular(distrofia Duchenne; distrofia tip Becker;
distrofia miotonica)
CM din afectari neuromusculare(ataxia Friedreich; sindr Noonan)
CM toxica(reactive la alcool, antracicline, iradiere, catecolamine)
73. Etiopatogenia cardiomiopatiilor
Desi cauza CMD idiopatice este neclara, in majoritatea cazurilor se accepta
interventia a 3 mecanisme de baza posibile, raspunzatoare de leziunea
miocardica:
1- Miocarditele infectioase(virale)
2- Anomaliile imunologice
3- Factorii familiali si genetici
Este posibil ca boala sa fie un sindrom plurietiologic, si nu o singura
afectiune.
I .Miocarditele virale (factorul viral)
Afectarea virala intervine in etiologia CMD la un numar relativ redus de
cazuri.
Se apreciaza ca la numai 15% din pacientii cu miocardita aceasta
progreseaza spre CMD probabil printr-un mecanism imunologic si doar 10%
din pacientii cu CMD prezinta la biopsie elemente de miocardita.
CMD este o posibila sechela tardiva a unei miocardite acute virale
subclinice.
Cea mai comuna cauza a miocarditei ce evolueaza spre CMD este
infectia cu enterovirusuri aproximativ 50%. Mai sunt incriminate:
citomegalvirusurile 15%, adenovirusurile 10%, virusul Epstein- Barr 5%,
virusul gripal 5% si HIV.
Dintre enterovirusuri, cel mai frecvent intalnite sunt Coxsackie
virusurile din grupa B, cu aproximativ 70 serotipuri asociate cu miocardita
virala umana.
II. Factorul imunologic
S-au identificat numeroase anomalii ale imunitatii umorale si celulare la
pacientii cu CMD, desi rezultatele nu sunt complet reproductibile.
Asocierea cu antigenele HLA clasa II (DR
4
si DQW
4
) sugereaza ca anomaliile
imunologice ar putea juca un rol in CMD.
S-au descris anticorpi antimiocardici fata de o varietate de antigene:
lanturi grele de miozina, receptori beta-adrenergici, receptori muscarinici,
laminina, mitocondrii, canalul calcic din membrana celulara etc.
S-au identificat anomalii ale celulelor T citotoxice, supresoare si NK.
Necroza celulara produsa de catre celulele T citolitice poate explica leziunea
progresiva.
III. Factorii familiali si genetici
Incidenta familiala a bolii este semnificativa, intalnita la aprox. 20-25%
din cazurile de CMD, dar este cu mult inferioara aceleia intalnite in CMH.
Prevalenta reala a afectarii familiale este probabil subestimata datorita
absentei markerilor afectarii precoce si a penetrantei (proportia purtatorilor
simptomatici) scazute si dependente de varsta.
Boala este genetic heterogena.
75. Diagnosticul clinic si paraclinic al cardiomiopatiilor neobstructive
(dilatative)
Manifestari clinice
Simptomatologia se dezvolta gradat la pacientii cu CMD. Unii pacienti sunt
asimptomatici desi au dilatatie VS, care poate fi evidentiata printr-o radiografie toracica de
rutina.
Simptomatologia predominanta este data de insuficienta ventriculara
stanga (IVS) fatigabilitate si slabiciune date de diminuarea debitului cardiac,
intoleranta la efort. Insuficienta cardiaca dreapta este un semn tardiv si de
prognostic prost.
Durerea toracica este prezenta la aprox. o treime din pacienti. In prezenta
arterelor coronare normale ea poate fi explicata prin scaderea rezervei
vasodilatatorii a microvascularizatiei miocardice. In stadiile avansate apar
durerea toracica prin embolie pulmonara si hepatomegalia dureroasa.
Examenul fizic releva grade variate de dilatatie cardiaca si semne de
insuficienta cardiaca congestiva. TA sistolica poate fi normala sau scazuta,
presiunea pulsului este scazuta (scade volumul bataie). Cand IVS este severa
apare pulsul alternant. Distensia venelor jugulare apare in insuficienta cardiaca
dreapta. Ficatul poate fi marit si pulsatil. Edemele periferice si ascita sunt
prezente in insuficienta cardiaca dreapta avansata.
Socul apexian este deplasat lateral datorita dilatatiei VS. Zgomotul II este
normal sau dedublat paradoxal in prezenta blocului de ramura stanga sau
componenta pulmonara poate fi accentuata in prezenta hipertensiunii arteriale
pulmonare.
Galopul presistolic este prezent aproape intotdeauna si precede
insuficienta cardiaca congestiva manifesta. Galopul ventricular apare odata cu
producerea decompensarii iar galopul de sumatie in prezenta tahicardiei.
Suflul sistolic se datoreaza insuficientei mitrale, mai rar celei tricuspidiene.
Explorari paraclinice
Explorari neinvazive
- Testele biochimice sunt indicate pentru a exclude o cauza posibila,
reversibila de CMD : ureea si creatinina serica (uremie), calciul seric
(hipocalcemie), fosforul seric (hipofosfatemie), sideremia
(hemocromatoza), functia tiroidiana hipo sau hipertiroidism, testare HIV.
- Radiografia pulmonara evidentiaza cardiomegalia ( creste indicele
cardiotoracic) si semne de redistributie a circulatiei pulmonare - edemul
interstitial si alveolar, hidrotoraxul.
- Electrocardiograma este aproape totdeauna modificata, fara specificitate.
Evidentiaza frecvent tahicardia sinusala. Modificarile ST-T, invariabil
prezente, sunt nespecifice. Se pot intalni semne de HVS, BRS, unde Q
patologice si diverse aritmii.
-Ecocardiografia permite evaluarea afectarii functiei contractile,
excluderea unor boli valvulare sau pericardice. Se apreciaza forma si
functia VS (tipic VS globulos cu functie contractila global alterata), gradul
insuficientelor valvulare, prezenta trombozei intracavitare (intraatriala sau
intraventriculara). Cresterea dimensiunilor cavitatilor stangi si drepte este
progresiva cu cresterea clasei functionale NYHA. Producerea emboliilor se
asociaza cu dimensiunea VS si fractia de ejectie (FE).
- Ventriculografia radionucleara (hematii marcate cu Tc 99 m) permite
aprecierea dimensiunilor VS, FE si contractilitatii la pacientii cu imagine
ecografica suboptimala.
- Scintigrafia de perfuzie miocardica - in repaus si la efort - este utila
pentru diferentierea de CMP ischemica.
- Monitorizarea Holter permite aprecierea prezentei si severitatii aritmiilor.
La 50 % din pacienti se evidentiaza prezenta aritmiilor ventriculare severe,
care se asociaza cu un risc crescut de moarte subita.
- Potentialele ventriculare tardive sunt prezente la 38 % din pacientii
investigati sistematic.
Explorari invazive
- Coronarografia permite excluderea cardiopatiei ischemice. Este indicata
mai ales la pacientii cu angina, cu unde Q pe ECG, sau cu anomalii
segmentare de cinetica parietala.
- Cateterismul cardiac permite aprecierea hipertensiunii pulmonare si a
rezistentei in circulatia pulmonara.
- BEM (biopsia endomiocardica) este indicata cand exista o suspiciune
clinica de afectare miocardica secundara, caz in care confirmarea
diagnosticului pote contribui la modificari majore ale tratamentului.
76.Diagnosticul clinic si paraclinic al cardiomiopatiilor obstructive
(hipertrofice)
Manifestari clinice
Majoritatea pacientilor cu CMH sunt asimptomatici sau moderat
simptomatici. Frecvent boala este descoperita la adult intre 30-40 ani.
De obicei severitatea simptomelor este corelata cu importanta hipertrofiei,
aceasta relatie nefiind absoluta.
Variabilitatea simptomatologiei de la pacient la pacient se explica prin
interactiunea intre HVS, gradientul subaortic, disfunctia diastolica si ischemia
miocardica.
Simptomul cel mai frecvent este dispneea : apare la 90 % din pacientii
simptomatici fiind consecinta disfunctiei diastolice cu cresterea presiunii
telediastolice din VS. Angina pectorala este prezenta la 75 % din pacienti, iar
presincopa sau sincopa sunt frecvent intalnite. La producerea anginei
pectorale cu coronare permeabile pot contribui : reducerea rezervei
coronariene, artere coronare intramiocardice modificate (boala vaselor mici),
compresiunea perforantelor septale, spasmul coronarian, cresterea
necesarului de O
2
miocardic (cresterea stressului parietal).
Totusi CMH poate coexista cu ateroscleroza coronariana.
Sincopa este rezultatul unui debit cardiac inadecvat la efort sau a unor
tulburari de ritm cardiac. Uneori, prima manifestare clinica este moartea
subita. La adulti tahicardia ventriculara nesustinuta la examenul Holter ECG
are valoare predictiva pentru moartea subita.
Examenul fizic
Semnele fizice depind de prezenta gradientilor intraventriculari.
In absenta gradientilor se intalnesc :
-Impulsul atrial stang palpabil sau vizibil precordial prin dilatatia AS
-Puls venos jugular amplu, cu unda a proeminenta
-Soc apexian puternic, deplasat lateral
-Prezenta galopului atrial si/sau ventricular
-Puls periferic abrupt, amplu, de durata scurta
-Suflu sistolic apical sau mezocardial.
In prezenta gradientilor :
-Suflul sistolic - are caracter de ejectie crescendo-descrescendo (suflu
mezotelesistolic pe marginea stanga a sternului si endoapexian datorat
stenozei functionale subaortice si insuficientei mitrale).
Situatiile care accentueaza obstructia : scaderea presarcinii,
cresterea inotropismului si scaderea postsarcinii maresc intensitatea
suflului.
1.Diminuarea presarcinii : ortostatismul, venodilatatoarele, tahicardia,
hipovolemia.
2.Cresterea inotropismului: efortul fizic, postextrasistolic, digitala.
3.Diminuarea postsarcinii: arteriodilatatoare, hipotensiunea arteriala.
-Pulsul arterial (carotidian) abrupt, amplu si bifid
-Impulsul apexului : este puternic si in peste 50 % din cazuri bifid.
Investigatii paraclinice
Electrocardiograma: este normala la 5 % din pacientii simptomatici si
la 25 % din cei asimptomatici, mai ales tineri.
In momentul diagnosticului, 10 % din pacienti prezinta fibrilatie atriala,
20 % deviatie axiala stanga si 5 % BRD. Aprox. 20 % din pacienti prezinta
unde Q patologice in derivatiile infero-laterale. Alte modificari posibile sunt :
HVS, unde T ample, negative, in derivatiile anterioare, caracteristice pentru
forma apicala.
Ocazional apar interval PR scurt, asociat cu prezenta undei
caracteristice sindromului WPW. La adulti apar frecvent aritmii in timpul
monitorizarii ECG Holter : prezenta TV nesustinute la 25-30 % din pacienti.
Prezenta acestora creste riscul mortii subite. Fibrilatia atriala persistenta sau
permanenta este intalnita la 10-15 % din pacienti. Fibrilatia atriala
paroxistica sau TSV se intalnesc la 30-35 % din pacienti. Aritmiile
supraventriculare sustinute nu sunt bine tolerate.
Modificarile ECG - undele T negative si undele Q pot preceda aparitia
hipertrofiei ecocardiografice.
Ecocardiografia
Confirma diagnosticul de CMH, cuantifica elementele morfologice -
distributia hipertrofiei, functionale - hipercontractilitatea VS si hemodinamice
- gradientul intraventricular.
Caracterele ecocardiografice sunt :
1. Hipertrofie asimetrica, interesand mai frecvent septul interventricular
(90 % din cazuri)
2. Raport grosime SIV / grosime PPVS > 1,5
3. Miscare anterioara sistolica a VMA in forma obstructiva (SAM)
4. Inchidere protosistolica a valvei aortice (in forma obstructiva) la aprox.
40-50 % din cazuri
5. Semne asociate: cavitate mica a VS, hipokinezie a SIV, diminuarea
pantei EF a valvei mitrale.
Maron si colaboratorii descriu 4 tipuri de hipertrofie in CMH :
- tipul I hipertrofie localizata in portiunea anterioara a SIV
- tipul II hipertrofia intereseaza tot SIV, peretele liber este
normal
- tipul III hipertrofia cuprinde SIV si peretele anterior, peretele
inferior este normal
- tipul IV hipertrofie localizata in alte parti ale peretelui liber, nu
cuprinde portiunea anterioara a SIV dar poate afecta alte zone (peretele
anterior, peretele lateral, portiunea posterioara a SIV, peretele posterior sau
apexul VS in forma apicala).
Cea mai frecventa este CMH tip I (in 90 % din cazuri), dar se poate
intalni si hipertrofia simetrica de perete.
Examenul Doppler evidentiaza prezenta gradientului, a insuficientei
mitrale si anomaliile functiei diastolice.
Examenul radiologic - este putin sensibil - poate arata o bombare a VS.
AS este dilatat la bolnavii cu insuficienta mitrala.
Examenul radioizotopic
-Scintigrafia de perfuzie ofera date privind hipertrofia si defectele de
captare datorate cicatricelor.
-Ventriculografia radioizotopica apreciaza cinetica ventriculara si
valvulara si obstructia.
Cateterismul cardiac - presiunea de umplere a VS si cea medie din AS
sunt de regula crescute. In 50 % din cazuri exista in repaus un gradient de
presiune in interiorul camerei de expulzie a VS. Postextrasistolic gradientul
creste.
-Angiocardiografia si cineangiografia sunt indispensabile daca se are in
vedere o interventie chirurgicala.
-Coronarografia este importanta la bolnavii cu CMH si angina in varsta
de peste 40 ani.
-Biopsia endomiocardica (BEM) se foloseste de exceptie.
Diagnosticul pozitiv - se demonstreaza hipertrofia cardiaca, cel mai
simplu ecocardiografic.
Diagnosticul diferential : - al suflului sistolic cu suflul din stenozele
aortice, defectul septal interventricular, insuficienta mitrala valvulara,
prolapsul de valva mitrala, insuficienta tricuspidiana, stenoza pulmonara,
care variaza in intensitate functie de numerosi factori.
Cand bolnavul cu CMH are insuficienta cardiaca si dilatatie trebuie
excluse CMD si cardiomiopatia ischemica, un rol important avand anamneza
familiala.
77.Diagnosticul clinic si paraclinic al cardiomiopatiilor restrictive
Debutul clinic presupune :
Durere toracica anterioara, clar dependent postural(mai intense in
clinostatism), accentuate de miscarile respiratorii, tuse, deglutitie sau
sughit, cu instalare progresiva pe parcursul catorva ore. Iradierile durerii
sunt spre umarul stang, ceafa; specifica ar fi iradierea pe marginea
superioara a nuschiului trapez creasta trapezului, dar si in mandibula,
torace posterior(diagnostic diferential relative dificil cu durerea de cauza
coronariana)
Durerea este insotita de subfebrilitate sau febra moderata(febra
mare insoteste pericardita acuta purulenta). Febra lipseste in caz de
hemopericard dat de invaziile neoplazice sau de efractiile de structure
cardiac ori vasculare, in formele metabolice, la varstnici.
Tuse seaca
Odinofagie, disfagie, sughit.
Dispnee(lipseste in formele cu lichid putin)
Debuturile atipice sunt frecvente sub forma unor stari gripale, mialgii,
palpitatii, dureri toracice difuze
Examenul clinic:- frecatura pericardica
Explorari paraclinice: EKG: evolutia este in 4 stadii(modificarile sunt date de
inflamatia epicardului si a miocardului subiacent, deoarece pericardul propriuzis
este inert electric)
* stadiul 1: supradenivelare ST, cu concavitatea in sus, in aproape toate
derivatiile(cu exceptia aVR si V
1
-V
3
); ST/T in V
6
>0,24; si cu pattern de tip
concard in I-III(spre deosebire de IMA); segmental PR subdenivelat in DI, II, II,
aVL, aVF, derivatiile precordiale V
5
, V
6
, si supradenivelat in aVR;
* stadiul 2: ST revine pe linia izoelectrica, ulterior T devine aplatizat difuz, se
poarte mentine PR subdenivelat sau revine pe linia izoelectrica;
*stadiul 3: unde T discret negative cu ST la linia izoelectrica, mai alex in
derivatiile precordiale stangi;
Stadiul 4: EKG perfect normal(vindecare) sau persistent modificarilor difuze de
unda T, sau unde T negative() pericardita cronica;
Radiografia cord-pulmon: in general nu ofera informatii relevante. In functie de
cantitatea de lichid, cordul poate avea dimensiuni normale in forma uscata sau
daca exista o cant <100 ml de lichid. In acumulari mai mari cordul are aspect de
cord in carafa. La 33% din cazuri se poate asocia si lichid pleural stang.
Ecocardiografia reprezinta explorarea paraclinica esentiala in depistarea,
cuantificarea, diagnosticul etiologic dar si al consecintelor hemodinamice in
pericardita acuta. Identificarea lichidului pericardic presupune evidentierea unui
spatiu de clivare pericardic sau spatiu transonic(lichid) de diverse grosimi si
localizari, prezenta lui nefiind obligatory, ori ingrosarea de pericard cu eventuale
depozite de fibrina(uneori libere in lichid.) In general lichidul se dispune
circumferential simetric sau se acumuleasza post de VS.
Date de lab: - cresterea nivelului seric de troponine T sau I, de CK-MB,
mioglobina si TNF alfa(indica existent unui grad de miocardita); cresterea
troponinelor nu este in marker de prognostic negative pentru riscul de recidive,
evolutia spre constrictive, tamponada sau disfunctie ventriculara.
- teste nespecifice de inflamatie positive: usual folosite VSH, protein V-reactiva,
numarul de leucocite si formula leucocitara.
-dozarea lactate dehidrogenazei, parametrii functiei renale si hepatice
Toate aceste teste sunt considerate ca fiind teste obligatorii sau etapa I de
investigare a pacientilor cu pericardita acuta.
Etapa a II-a de investigare- pericardiocenteza/drenaj pericardic si analiza
lichidului. Este folosita in cazul revarsatelor pericardice mari, sau cand se
suspicioneaza o pericardita purulenta, tuberculoasa, neoplazica, in tamponada
sau daca pacientii raman simptomatici sub terapia standard si testele din etapa
anterioara sunt neconcludente
Etapa a III-a biopsia pericardica, este optional, se va face daca pacientii raman
simptomatici sub terapia standard si testele anterioare sunt neconcludente.
Examenul histologic este util in pericardita neoplazica sic ea tuberculoasa. Se
poate face PCR pentru virusuri cardiotrope, Borrelia si bacilul Koch si studio
imunohistochimic pentru confirmarea formelor autoreactive.
78. Evolutia cardiomiopatiilor
CM dilatative: Prognosticul si mortalitatea apar in primul rand correlate cu gradul
disfunctiei ventriculare si severitatea aritmiilor ventriculare.
Complicatiile sunt relative frecvente si putin influentate de tratament:
* emboliile sitemice si/sau pulmonare
* aritmiile sunt frecvente FA la 20% din bolnavi, Ex complexe, TV;
* moarte subita.
Indicatori de prognostic favorabili:
- FE< 30%; - gradul cardiomegaliei; - hipokinezie globala - IC clasa IV
NYHA - varsta <40 ani - sincope - gallop persistent - BAV grI gr II, BRS -
hiponatriemie; - PCP>20 mmHG; -aritmii ventr potenl maligne.
CM peripartum evolutie variabila. La din bolnave modificarile morfologice,
dilatatia cardiac si fenomenele de IC dispar in 6-12 luni. La evolutia continua
si rapida spre exitus sau lenta spre ICC.
CM alcoolica abstinenta in stadiile incipiente poate duce la regresia
simptomelor si stabilizare.
CM restrictive si infiltrativa prognosticul este foarte variabil. De obicei
progresia simptomatologiei este continua si mortalitate mare. Nu exista terapie
specifica(doar simptomatica) exceptand CMR secundara incarcarii cu fier in care
indepartarea fierului poate fi utila si boala Farby in care, terapia de inlocuire
enzimatica a dat rezultate.
79.Tratamentul medicamentos al cardiomiopatiilor
Are drept obiective prevenirea si tratamentul insuficientei cardiace,
aritmiilor si trombemboliilor.
CMD idiopatica nu are tratament specific. Ea beneficiaza de tratamentul
standard al insuficientei cardiace.Masurile nefarmacologice: restrangerea
activitatii fizice, modificarea dietei, si farmacologice pot controla simptomele.
Cand disfunctia VS este simptomatica si au aparut semne de insuficienta
cardiaca aceasta trebuie tratata in functie de severitatea sa.Diureticele trebuiesc
administrate cu moderatie pentru controlul retentiei hidrosaline si reducerea
dispneei.
Terapia vasodilatatoare reprezinta tratamentul initial pentru orice pacient
cu CMD idiopatica simptomatic. Se folosesc inhibitoare ale enzimei de conversie
sau antagonisti ai receptorilor angiotensinei II (in caz de intoleranta la
IECA).Folosirea lor trebuie facuta precoce, in doze progresive. Cresc toleranta la
efort, debitul cardiac si fractia de ejectie.
Daca manifestarile de insuficienta cardiaca nu sunt controlate cu IECA si
diuretice, se foloseste medicatia inotrop-pozitiva - digitala, administrata mai ales
la bolnavii cu fibrilatie atriala. Ea moduleaza activarea neurohormonala
excesiva.Deoarece activarea simpatica are efecte cardiace negative,
betablocantele in doza progresiva incepand cu doze foarte mici au imbunatatit
simptomatologia, capacitatea de efort, functia VS. Se pot folosi metoprolol,
bisoprolol, carvedilol (are si actiune vasodilatatoare prin efectul alfablocant)).
Terapia antiaritmica poate fi utila in tratamentul aritmiilor simptomatice.
Are efecte inotrop
negativ si proaritmic. Nu s-a dovedit ca prelungeste viata sau ca previne
moartea subita. Numai amiodarona in doze mici (200 mg/zi) pe termen lung si-a
dovedit eficienta in reducerea aritmiilor ventriculare. Aritmiile maligne ce nu
raspund la tratamentul medicamentos pot beneficia de cardioverter-defibrilator
implantabil.
Riscul important de embolism sistemic sau pulmonar a dus la indicatia
unei anticoagulari
orale, de lunga durata. Indicatie au mai ales pacientii cu fibrilatie atriala si
insuficienta cardiaca mai severa asociata cu tahicardie sinusala, cu FEVS < 30 %
si trombi intracavitari, istoric de tromboembolism, in doze care sa prelungeasca
INR la 2-3.
CMD idiopatica ramane principala indicatie a transplantului cardiac.
Transplantul cardiac
reprezinta o alternativa pentru pacientii care raman in clasa functionala NYHA III
si IV in ciuda terapiei medicamentoase maximale.
S-a incercat remodelarea chirurgicala a VS rezectie partiala a peretelui
lateral asociata cu anuloplastie.
Cardiomioplastia cu muschiul latissimus dorsi parea sa aiba un beneficiu la
pacientii ce nu puteau fi supusi transplantului cardiac.
80. Tratamentul nemedicamentos al cardiomiopatiilor
Restrangerea activitatii fizice, modificarea dietei.
CM alcoolica- suprimarea complete si imediata a alcoolului poate imbunatatii
semnele si simptomele de insuficienta cardiac
81. Etiopatogenia miocarditelor acute
I. Miocarditele infectioase sunt produse de o varietate de agenti virali,
rickettsieni, bacterieni, protozoare si metazoare. Virtual, orice agent infectios
poate produce inflamatie cardiaca.
Agentii etiologici infectiosi
1. Infectiile bacteriene streptococ, stafilococ, pneumococ, meningococ,
Haemophilus, gonococ, bruceloza, difterie, salmoneloza, TBC, tularemie.
2. Infectiile spirochetozice leptospiroza, boala Lyme, sifilis.
3. Infectii fungice aspergiloza, actinomicoza,blastomicoza, candidoza,
coccidioidomicoza, criptococoza, histoplasmoza.
4. Infectii parazitare cisticercoza, schistosomiaza, toxoplasmoza, trichinoza,
tripanosomiaza.
5. Infectii rickettsiene febra Q, tifos exantematic.
6. Infectii virale adenovirusuri, arbovirusuri, Coxsackie, citomegalovirusul,
echovirusuri, hepatita, HIV, mononucleoza infectioasa, gripa, virusul urlian,
Mycoplasama pneumoniae, poliomielita, virusul sincitial respirator, rubeola,
vaccina, varicela, variola, febra galbena.
Agentii infectiosi actioneaza prin 3 mecanisme de baza:
1). Invazia miocardului
2). Producerea de toxine miocardice difteria
3). Alterari mediate prin mecanism imun.
In miocarditele virale principalul mecanism de producere a bolii este o
reactie imuna mediata celular si mai putin alterarea celulara prin replicare
virala. Argumente demonstrarea unei cresteri marcate in expresia
antigenelor complexului major de histocompatibilitate in biopsiile obtinute
de la pacientii cu miocardita.
Pot avea deasemenea un rol anticorpii orientati impotriva componentelor
intracelulare. Pacientii cu miocardita au miocite care exprima molecule de
adeziune intercelulara ICAM-1, persistenta expresiei acesteia putand contribui
la inflamatia miocardica continua.
II. Miocarditele neinfectioase
Miocarditele mai pot fi cauzate de reactii alergice si agenti farmacologici
sau apar in cursul evolutiei unor boli sistemice ca vasculitele.
Miocarditele pot fi procese acute sau cronice.
In America de Nord, virusurile (enterovirusurile) sunt cei mai frecventi
agenti etiologici care produc miocardita in timp ce in America de Sud boala
Chagas este cel mai des intalnita (Trypanosoma cruzi).
Afectarea miocardica poate fi focala sau difuza.
O singura leziune mica poate avea consecinte importante daca este
localizata in sistemul de conducere.
A. Miocarditele aparute prin mecanism imun
-Alergeni acetazolamida, cefaclor, colchicina, furosemid, izoniazida,
lidocaina, metildopa, penicilina, fenilbutazona, fenitoina, rezerpina,
streptomicina, tetraciclina, tiazidele
-Alloantigeni rejectia cordului transplantat
-Autoantigeni boala Chagas, Chlamidia pneumoniae, sindromul Churg-
Strauss, boli intestinale inflamatorii, miocardita cu celule gigante, DZ
insulinodependent, boala Kawasaki, myastenia gravis, polimiozita, sarcoidoza,
sclerodermia, LES, tirotoxicoza, granulomatoza Wegener.
B. Miocardite toxice
-Medicamente : amfetamine, antracicline, catecolamine, cocaina,
ciclofosfamida, etanol, fluorouracil, interleukina-2 (IL-2), litium.
-Metale grele : cupru, fier, plumb
-Agenti fizici : soc electric, hiperpirexie, radiatii.
-Diverse : arseniu, muscaturi de albina, CO, fosfor, muscaturi de scorpion,
muscaturi de sarpe si paianjen.
82. Diagnosticul clinic si paraclinic al miocarditelor acute
Manifestari clinice
Expresia clinica variaza de la forme asimptomatice secundare inflamatiei
focale la insuficienta cardiaca congestiva fulminanta, fatala, data de o
miocardita difuza.
Evolutia miocarditei virale este foarte variabila, depinzand probabil de
susceptibilitatea genetica individuala. La cei mai multi pacienti este autolimitata
si deseori nerecunoscuta.
La unii pacienti poate apare insuficienta cardiaca congestiva acuta. La altii
o miocardita nediagnosticata poate fi cauza aritmiilor aparute pe un cord normal
structural. Unii pacienti cu durere toracica si coronare normale angiografic pot
avea miocardita subclinica in antecedente.
Exista si posibilitatea ca miocarditele virale sa evolueze spre CMD ca o
consecinta a alterarilor cardiace imunologice mediate viral.
Deoarece afectarea miocardica este subclinica in majoritatea bolilor acute
infectioase, majoritatea pacientilor nu au simptome specifice afectarii aparatului
cardiovascular. Prezenta miocarditei este suspectata prin prezenta modificarilor
segmentului ST si undei T pe ECG.
Afectarea miocardului se asociaza cu simptome nespecifice fatigabilitate,
dispnee, palpitatii, disconfort precordial. Durerea toracica reflecta de obicei
pericardita asociata. In unele cazuri, manifestarile clinice si paraclinice durerea
toracica, electrocardiografice, nivelele enzimatice crescute, tulburarile de
cinetica regionale - pot simula un infarct miocardic acut.
Examenul fizic
Tahicardia este obisnuita, fiind disproportionata cu gradul febrei. Zgomotul
I este asurzit, uneori este prezent galopul protodiastolic. Poate apare un suflu
sistolic apical tranzitoriu. In cazurile severe apare insuficienta cardiaca
congestiva. Cordul este de dimensiuni normale in cazurile silentioase, dar poate
fi dilatat la pacientii cu insuficienta cardiaca. Pot apare embolii pulmonare sau
sistemice.
Explorari paraclinice
-Anomaliile electrocardiografice sunt de obicei tranzitorii si survin frecvent
cele mai frecvente sunt anomaliile segmentului ST si undei T. Pot apare si
aritmii atriale si ventriculare, tulburari de conducere atrioventriculare si
intraventriculare si rar unde Q. Blocul AV complet este de obicei tranzitoriu, iar
ocazional poate determina moarte subita. Tulburarile de conducere
intraventriculare sunt asociate cu alterari miocardice severe si prognostic mai
prost.
-Radiografia cord-pulmon cordul poate fi normal sau mult dilatat,
congestia pulmonara fiind prezenta la cazurile fulminante.
-Ecocardiografia demonstreaza un grad de disfunctie VS adesea
regionala, sau kinetica poate fi normala. Se pot intalni pereti ingrosati, trombi
VS, functie diastolica (umplere diastolica) anormala.
-Scintigrama miocardica cu Gallium 67, anticorpi antimiozina, Indium 111,
Tc 99m PP poate evidentia modificari inflamatorii si necrotice.
83. Tratamentul miocarditelor acute
Tratamentul este adeseori suportiv.
Repausul la pat (sau cel putin restrangerea activitatii) sunt necesare mai
ales in perioda de viremie.
La pacientii cu simptome de insuficienta cardica, terapia trebuie sa includa
diuretice pentru scaderea presiunii de umplere ventriculara, un inhibitor de
enzima de conversie pentru a scadea rezistenta vasculara periferica si un
betablocant dupa aparitia stabilizarii clinice.
La unii pacienti, ameliorarea efectiva a presiunii de umplere crescute
poate necesita administrarea intravenoasa a unor vasodilatatoare puternice
incluzand nitroglicerina.
Digoxinul trebuie utilizat cu prudenta si doar in doze mici.
La pacientii cu simptome severe, terapia suportiva poate include folosirea
intravenoasa a agentilor inotrop- pozitivi.
Prezenta aritmiilor atriale si ventriculare necesita terapie antiaritmica sau
implantarea unui defibrilator.
Deorece consecintele pe termen lung ale miocarditelor par a fi legate de
activarea autoimunitatii umorale si celulare, multi clinicieni au crezut ca
imunosupresia ar fi benefica.
Rezultatele unor studii recente nu au demonstrat efecte benefice ale
imunosupresiei, astfel incat imunosupresia nu trebuie utilizata in tratamentul de
rutina al pacientilor cu miocardita.
Desi terapia imunosupresiva nu este recomandata la pacientii cu
miocardita infectioasa, imunosupresia poate avea un rol important in
tratamentul pacientilor cu disfunctie cardiaca datorita unei boli sistemice
autoimune sclerodermie, LES, polimiozita, sarcoidoza. La fel pacientii cu
miocardita cu celule gigante.
S-au raportat recent cazuri de tratament cu succes al miocarditelor cu
agenti antivirali. Agentii antivirali pot reduce numarul celulelor infectate si
virusul identificat in fibroblastii miocardici.
Miocarditele virale - Coxsackie virusurile A si B - Tratamentul este simptomatic.
Repausul la pat este indicat in timpul miocarditei acute. Insuficienta cardiaca si
aritmiile se trateaza in mod obisnuit.
Miocarditele prin hipersensibilizare - Tratamentul include oprirea contactului cu
agentul incriminat si administrarea de corticosteroizi si/sau imunosupresoare in
cazurile severe.
Subiecte TULBURARI DE RITM
96. Definitii generale privind ritmul cardiac normal.
97. Mecanismele aritmiilor cardiac.
Tulburari de automatism:
alterari de automatism normal (AN)
automatism anormal (AA) - indus de depolarizare
parasistolie
Activitate declansata prin mecanism de tragaci (triggered activity):
prin post-depolarizari precoce (PD-P)
prin post-depolarizari tardive (PD-T)
Reintrare
Alte mecanisme:
cuplare inversa contractie-excitatie
curenti liminari de vecinatate
descarcari diastolice izolate de Ca
++
98. Impactul clinic al aritmiilor cardiac
Risc imediat de deces: FV, TORV, TV, FA cu sindrom WPW
Impact clinic: Clasa I:
simptome 0 sau (palpitatii, fluturare precordiala),
impact hemodinamic = 0
Clasa II:
simptome semnificative (ameteli, disconfort precordial, dispnee),
impact hemodinamic 0 sau
Clasa III: semne clinice semnificative de disfunctie:
cerebrala (sincopa, alterare a mentatiei s.a.)
cardiaca (durere stenocardica, insuficienta VS)
renala (oligoanurie)
Clasa IV: afectare clinica severa:
colaps vascular periferic, EPAC, soc cardiogen, stop cardiorespirator
99. abordarea clinica a tahicardiilor cu complex qrs normal sau ingust
100. tahicardiile paroxistice supraventriculare. Definitie. Clasificare.
101.tratamentul tahicardiilor paroxistice supraventriculare.
102. Fibrilatia atriala definitie, clasificare.
Aritmie caracterizata ECG prin nlocuirea undelor P prin oscilatii
ale liniei izoelectrice care variaza continuu n morfologie, amplitudine,
frecventa si durata:
activitate atriala cu frecventa de 400-600/min
amplitudinea undelor atriale ~ 0,05-0,5 mV
AV neregulata si rapida daca nu exista o afectare a conducerii AV -
spontan de regula > 120/min
103. Complicatiile fibrilatiei atriale.
Aritmice:
remodelare atriala electrica (permanentizare a FA cu scaderea
sanselor de reinstaurare a RS)
aritmii ventriculare cu risc mai mare de moarte subita
Hemodinamice:
scaderea debitului cardiac prin disparitia sistolei atriale si scurtarea
diastolei
cardiomiopatie dilatativa (tahicardiomiopatie)
alterarea sensibilitatii baroceptoare (cu hipotensiune arteriala
ortostatica si risc de sincopa)
insuficienta cardiaca sau EPAC (n functie si de fondul patologic
asociat sau cauzal)
Tromboembolice:
sistemice sau pulmonare (prin staza atriala si activarea
mecanismelor coagularii)
104. Tratamentul fibrilatiei atriale paroxistice.
-optimizarea AV si anticoagulare.. evaluare indicatii de terapie
antiaritmica.. cardioversie.. fara tratament antiaritmic sau anticoagulant
cronic sau terapia bolii de fond
Impact clinic IV => cardioversie de urgent
Impact clinic III => digoxin +/- beta-blocant
Impact clinic<III => optimizarea AV(bB sau ACCa
++
i.v.) sau Conversie la RS
medicamentoasa (Propafenona Flecainid Amiodarona)
105. Tratamentul fibrilatiei atriale persistente.
In cazul simptomelor minime sau absente se incearca optimizarea AV si
anticoagulare fara tratament antiaritmic cronic
In cazul simptomelor semnificative se face optimizarea AV si anticoagulare
urmata de terapie antiaritmica si anticoagulanta cronica.
106. Tratamentul fibrilatiei atriale permanente.
107. Flutterul atrial definitie si forme clinice.
Aritmie caracterizata printr-o activitate atriala regulata cu
frecventa tipica de 250-300/min si absenta liniei izoelectrice n cel putin
o derivatie
Mecanism: circuit de macroreintrare situat cel mai adesea n atriul drept,
cu traiect obligatoriu prin istmul dintre VCI si SC; alte sedii: AS, VCS, VCI
108.Tratamentul flutterului atrial.
Raspuns ventricular 1:1 => cardioversie de urgent
Impact clinic III-IV => cardioversie de urgent
Impact clinic <III ..simptomatic=> optimizarea AV(electrostimulare atriala
dreapta sau Beta-blocant, ACCa
++
-non-DHP, Digitalizare, Amiodarona)
asymptomatic = > anticoagulare (Heparina apoi ACO)
109.Forme EKG explicative ale diagnosticului clinic de aritmie
complete.
110. Abordarea clinica a tahicardiilor cu complex qrs larg.
QRS larg = QRS >12 sec
Tahicardie regulate => ~ 80% TV, 15-20% TSV condusa i.v.: - cu BCR (S sau D) -
pe cale accesorie (pasiv)
1-3% TRAV antidromica => Chei probabilistice: - ECG n RS (BCR, WPW) -
antecedent de IMA - APP documentate de T(S)V - boala structurala de fond -
efect MSC si adenozina
Tahicardie neregulata =>90-95% FA 5-7% FLA 2-3% TA + BAV variabil si
conducere i.v.: - cu BCR (S sau D)
- pe cale accesorie (pasiv)
Alte explicatii pentru QRS foarte larg:
- terapie cu antiaritmice de clasa Ic
- hiperkaliemie semnificativa
- insuficienta cardiaca
111. Tratamentul tahicardiilor ventriculare in acces aritmic.
112. Tratamentul tahicardiilor ventriculare in postacces aritmic.
113. Diagnosticul si tratamentul fibrilatiei ventriculare.
Fibrilatia ventriculara
Aritmie ventriculara caracterizata prin completa dezorganizare a
activitatii electrice cardiace, cu ritm foarte rapid, determinnd absenta
totala a contractiilor mecanice si ducnd la deces n 100% din cazuri (n
absenta tratamentului):
fondul patologic cauzal este IMA n primele ore de la debut sau o
afectare miocardica severa (CICr, cardiomiopatii, ICC); rareori se
datoreaza unor anomalii electrice miocardice
factorii favorizanti includ: ischemia miocardica acuta,
diselectrolitemii severe (hipoK+, hipoMg++), unele
medicamente
tratamentul consta numai n defibrilare (pna la care se face
resuscitare BLS) acuta sau ICD; profilaxie cu antiaritmice
(preferabil amiodarona)
114. Cardioversia si defibrilarea definitii, tipuri de soc electric,
efectuarea practica.
Cardioversie = aplicare de soc electric extern (EE) sincron cu unda R
(pentru aritmii care au unda R)
Defibrilare = aplicare de EE asincron (pentru aritmii care nu au unda R
individualizata adica FV si FLV)
Principiu de baza = depolarizarea simultana a tuturor celulelor
miocardice (sau a unei cantitati maximale de miocard) echivalenta cu oprirea
oricarei activitati electrice cardiace permitnd reluarea ulterioara cvasiimediata
a activitatii electrice cardiace normale
EE de cardioversie are o durata de 8-20 ms si se descarca la 20-30 ms
dupa vrful undei R
In cazul fibrilatiei atriale (FA), EE ar fi bine sa se descarce (ideal) numai
dupa intervale RR > 500 ms
115. Cardioversia indicatii, nonindicatii, prudente, contradictii.
116.Blocurile sinoatriale.
Gradul I: diagnostic numai invaziv endocavitar
Gradul II: anomalii de interval P-P:
tip Mobitz: (I) = scurtari progresive de P-P urmate de o pauza care
nu este dublul P-P de fond; (II) = pauze izolate care sunt dublul P-P de fond si nu
sunt precedate de variatii de interval P-P
2:1: bradicardie sinusala (aparent) cu frecventa care se poate dubla
dupa administrare de atropina sau dupa un efort fizic usor
avansat: ritmuri aparent sinusale, cu pauze de durata variabila (de
cercetat multipli P-P)
Gradul III: absenta activitatii sinusale (DD cu oprirea sinusala, paralizia
atriala)
117.Definitiile generale ale blocurilor atrioventriculare.
Gradul I (BAV 1): nA
cond
= N; nA
bloc
= 0
Gradul II (BAV 2): nA
cond
< N; nA
bloc
> 0
tip Mobitz nA
cond
> nA
bloc
Mobitz 1: cu alungire progresiva de PR
Mobitz 2: fara alungire antecedenta de PR
2:1 nA
cond
= nA
bloc
avansat nA
cond
< nA
bloc
Gradul III (BAV 3): nA
cond
= 0; nA
bloc
= N
In care:
nA
cond
= numarul de unde atriale conduse la ventricul
nA
bloc
= numarul de unde atriale blocate
N = numarul total de unde atriale (N = nA
cond
+ nA
bloc
)
BAV 1: foarte frecvent la un singur nivel
BAV 2 M1: ntotdeauna la un singur nivel
BAV 2 M2: ntotdeauna la un singur nivel
BAV 2 2:1: ntotdeauna la un singur nivel
BAV 2 avansat: ntotdeauna la cel putin doua niveluri
BAV 3: frecvent la mai mult de un nivel
118.Variante de bloc atrioventricular de gr II..
Sunt mai sus mentionate
119.Tratamentul blocurilor atrioventriculare
Terapie a cauzei de fond dupa identificarea tipului de BAV si a sediului
acestuia (poate necesita investigatie invaziva) si a starilor asociate
Terapie medicamentoasa:
atropina: 1 mg i.v. (numai in BAV 1 si BAV 2)
stimulante b-adrenergice: isoproterenol 0,02-0,04 mg i.v. sau n
perfuzie; se pot folosi si medicatiile bronhodilatatoare (insuficient de selective)
aminofilina: 120-240 mg i.v. apoi, n functie de efect, pe cale orala
(eficienta discutabila)
Pacing cardiac (temporar sau definitiv): n mod curent varianta VVI dar
preferabil VDI sau DDD cu sau fara adaptare de frecventa
120.Diagnosticul blocurilor complete de ramura.
121.Diagnosticul blocurilor fasciculare intraventriculare stangi.
INSUFICIENTA CARDIACA
142.Definitii ale insuficientei cardiace-descriere clinico
hemodinamica generala
^Definitie:
-sindrom clinic complex in care cordul nu este capabil sa mentina un debit
sanguin corespunzator necesitatilor metabolice ale organismului.
-calea finala a tuturor CP care reduc functia inimii de a ejecta volumul
sistolic in circulatie sau de a umple cu sange in diastola.
Forme clinice:->acuta/decompensata;
->cronice;
Fiziopatologic punctul de plecare al IC este disfunctia VS cauzata de o serie
de factori:
-suprasolicitare de presiune;
-supraincarcare de volum;
-alterarea contractilitatii;
-scaderea masei miocardice;
Aceasta disfunctie a VS duce la scaderea debitului cardiac cu hipoperfuzie
tisulara.
Exista 2 forme de disfunctie ventriculara:-sistolica prin alterarea
contractilitatii/ejectiei;
-diastolica prin alterarea
umplerii/relaxarii;
-Cele 2 se pot asocia.
Alterarea miocardului activeaza mai departe mecanismele compensatorii:
1)Mec Frank-Starling
2)Remodelarea ventriculara
3)Activarea neurohormoanala
4)Diverse:activare citochine;gene fetale
Efectele raspunsurilor neurohormonale:
efect imediat efect cronic
-retentia de apa si sare- creste presarcina congestie pulmonara,anasarca
-vasoconstrictie
periferica
mentinerea TA pt
perfuzie
exacerbarea disfc de pompa
-stimulare simpatica cresterea AV si f de
eject
cresterea consumului energetic al
miocardului
Clinica:
ICD -simptome : dureri abdominale,meteorism , anorexie,greturi,transpiratii
-semne : edeme periferice, turgescenta jugularelor, hepatomegalie;
reflux hepato-
jugular,ascita
ICS:-simptome:dispnee de efort;
dispnee paroxistica nocturna;tahicardie,tuse,hemoptizie.
-semne:raluri pulm bazale;edem pulmonar;
galop S3,epansament pleural,respiratie Sheyne-Stokes.
143. Variante de bucle presiune-volum n IC
144. Date de explorare paraclinica in IC
- investigatii de laborator
- electrocardiograma (EKG)
- radiografie toracica (arata marirea inimii si staza pulmonara)
- ecocardiograma.
Ecocardiograma
-este cel mai simplu si cel mai bun test pentru diagnosticarea insuficientei
cardiace si a tipului acesteia, sistolic sau diastolic.
-permite aprecierea dimensiunilor cavitatilor, contractilitatea, fractia de
ejectia a VS, cuantifica insuficienta mitrala, determina presiunile din cavitati
sau din artera pulmonara, apreciaza functia diastolica prin eco Doppler)
-De asemenea, poate determina cauza bolii si ghida tratamentul.
Dozarea peptidului natriuretic cerebrall
-este o investigatie noua ce poate fi folosita in diagnosticul insuficientei
cardiace. Se masoara nivelurile de peptid natriuretic cerebral care
suntcrescute, de obicei, in aceasta afectiune.
Urmatoarele investigatii sunt folosite pentru a identifica zonele cardiace
ce nu primesc suficient sange (zonele ischemice) si pentru a aprecia functia
ventriculului stang:
- scanarea perfuziei cardiace (metode izotopice): acest test poate evidentia
o perfuzie cardiaca deficitara
- ventriculograma cu radionuclide (evaluarea volumelor ventriculare):
aceasta investigatie este folosita atunci cand rezultatele echocardiogramei
suntnesatisfacatoare (cauzate de o persoana obeza sau cu sanii mari sau cu
o boala pulmonara severa); este mai putin sensibila in aprecierea bolilor
valvulare cardiace sau a ischemiei cardiace
- cateterismul cardiac este folosit pentru descoperirea arterelor coronare
stenozate (ingustate) sau obstruate si pentru masurarea presiunii in
interiorul inimii. Este utila, de asemenea, in diagnosticarea cauzelor ce
produc sau agraveaza simptomele specifice insuficientei cardiace.
Bolnavul va trebui monitorizat periodic de catre medicul sau curant. Aceste
perioade pot fi mai mici sau mai mari in functie de severitatea si evolutia
bolii. Investigatiile ajuta medicul sa determine tipul de insuficienta cardiaca
si gradul severitatii acesteia.
145.Stadializarea IC si clasificarea sa functionala
Clasificarea functionala:
1Clasa I: pacienti cu boli cardiace fara limitare a capacitatii de efort;
exemple:
orice efort care necesita < 7 MET
activitati fizice uzuale relativ intense, inclusiv cele recreative
alergare cu viteza ~ 8 km/ora
Clasa II: pacienti cu cardiopatii organice care produc o usoara limitare
a activitatii fizice dar fara simptome n repaus; eforturile fizice zilnice
obisnuite produc dispnee, oboseala, palpitatii sau durere anginoasa;
exemple:
eforturi fizice care necesita < 5 MET (gradinarit, dans, maturat,
activitate sexuala)
alergare cu viteza < 6 km/ora pe teren plat
Clasa III: pacienti cu cardiopatii organice care produc o limitare
severa a activitatii fizice dar fara simptome n repaus; eforturi mai mici
dect cele necesare n viata zilnica obisnuita; exemple:
eforturi care necesita < 2,5 MET (mbracat, spalat sub dus, facut
patul, spalat geamuri, jucat golf)
mers pe teren plat cu viteza ~ 4 km/ora
Clasa IV: pacienti cu cardiopatii organice care nu pot desfasura nici un
fel de eforturi (inclusiv cele ale vietii de relatie); simptomele pot fi
prezente si n repaus iar cel mai mic efort agraveaza simptomatologia;
se mai subclasifica n IVa (caracteristicile de mai sus fara terapie) si
IVb (aceleasi caracteristici dar sub terapie medicala maximala)
Clasificarea stadiala a ICC (ACC/AHA 2001)
Complementara fata de clasificarea NYHA
Stadiul A: fara anomalii structurale miocardice, pericardice sau
valvulare dar cu risc de ICC din cauza unor conditii comorbide
semnificativ legate de producerea ICC; fara semne sau simptome
anterioare ori actuale de ICC; exemple:
HTA
cardiopatie ischemica (fara IM)
diabet zaharat
APP de abuz de etanol sau de terapii cardiotoxice
AHC de cardiomiopatie
Stadiul B: anomalii structurale cardiace puternic asociate cu
producerea ICC; fara semne sau simptome anterioare ori actuale de
ICC; exemple:
HVS sau fibroza miocardica, inclusiv antecedente de IM
dilatatie sau hipocontractilitate VS
valvulopatii asimptomatice
Stadiul C: semne sau simptome actuale sau anterioare de ICC
asociate cu prezenta unei boli cardiace structurale de fond; exemple:
pacienti cu dispnee sau fatigabilitate datorate disfunctiei sistolice
de ventricul stng
pacienti aflati sub tratament pentru ICC dar fara simptome
Stadiul D: simptome severe de ICC n repaus n ciuda unui tratament
medical maximal, n prezenta unei boli structurale cardiace avansate;
exemple:
pacienti cu frecvente internari n spital pentru ICC sau care nu
pot fi externati n conditii de siguranta
pacienti spitalizati n asteptarea transplantului cardiac
pacienti ngrijiti la domiciliu care primesc tratamente i.v.
continue pentru controlul simptomelor sau care sunt mentinuti
cu un dispozitiv de asistare circulatorie mecanica
pacienti aflati n departamente speciale de ngrijire a ICC
146.Principii generale de tratament in IC
Recomandari pentru stadiul A
Clasa I:
controlul HTA sistolice/diastolice si dislipidemiilor conform
ghidurilor curente (A)
evitarea elementelor din modul de viata care pot creste riscul de
ICC (fumat, abuz de etanol s.a.)(B)
IECA la pacientii cu ateroscleroza, diabet zaharat sau HTA si
factori de risc cardiovascular asociati (B)
controlul frecventei ventriculare la pacientii cu tahiaritmii
supraventriculare (B)
tratamentul disfunctiilor tiroidiene (C)
evaluarea periodica pentru simptome si semne de ICC (C)
Clasa IIa: evaluarea neinvaziva a functiei VS la cei cu AHC de
cardiomiopatii sau APP de cardiotoxicitate (C)
Clasa III:
exercitii fizice de prevenire a ICC (C)
dieta hiposodata (cu exceptia HTA)(C)
suplimente nutritionale n scop preventiv (C)
Recomandari pentru stadiul B
Clasa I:
IECA la bolnavi cu APP de IMA indiferent de FE (A)
beta-blocant adrenergic la bolnavi cu APP de IMA (A)
beta-blocant adrenergic la bolnavi cu FE redusa indiferent daca
au avut sau nu un IMA (B)
nlocuire sau plastie valvulara la pacienti cu regurgitari sau
stenoze valvulare semnificative (B)
evaluare sistematica pentru simptome si semne de ICC (C)
masuri enumerate la clasa I pentru pacienti n stadiul A
Clasa IIb: tratamente cu vasodilatatoare sistemice pe termen lung la
pacienti cu regurgitare aortica severa (B)
Clasa III:
tratamente cu digoxin la pacienti aflati n ritm sinusal (C)
dieta hiposodata (cu exceptia HTA)(C)
antrenament fizic de prevenire a ICC (C)
suplimente nutritionale n scop preventiv (C)
Recomandari pentru stadiul C (1)
Clasa I:
diuretice la cei cu retentie de lichide (A)
IECA (n absenta contraindicatiilor)(A)
beta-blocant adrenergic (n absenta contraindicatiilor) la bolnavii
stabili care nu au primit recent un inotrop i.v. (A)
digitalic (A)
ntrerupere a medicatiei cu efecte clinice negative (AINS,
antiaritmice non-clasa III, ACCa - majoritatea)(B)
masuri de clasa I de la stadiile A si B
Clasa IIa:
spironolactona la cei cu simptome de clasa IV NYHA care au
functie renala normala si kaliemie normala (B)
recuperare fizica (antrenament) la pacientii ambulatori (A)
antagonist de receptori de Ang II ("sartan") la cei care nu
tolereaza IECA, n asociere cu restul terapiei (A)
combinatie hidralazina + nitrat organic retard la cei care nu pot
primi IECA din cauza de IRC sau hipo-TA (B)
Clasa IIb:
asociere de sartan la IECA (B)
adaugare de nitrat organic retard (singur sau n combinatie cu
hidralazina) la bolnavi aflati sub tratament cu IECA si celelalte
medicamente amintite la clasa I (B)
Clasa III:
perfuzie i.v. intermitenta si de lunga durata de medicamente
inotrop pozitive (C)
sartan n locul si/sau naintea unui IECA bine tolerat sau non-
contraindicat (B)
sartan naintea unui b-blocant la cei sub IECA (A)
ACCa pentru ICC (B)
utilizare de rutina a unor suplimente nutritionale (coenzima Q10,
carnitina, taurina, antioxidante - vitamina C sau E, beta-caroten)
sau a unor terapii hormonale (hormon de crestere, hormoni
tiroidieni)(C)
Recomandari pentru stadiul D
Clasa I:
identificare meticuloasa si control al retentiei lichidiene (B)
orientare a unor bolnavi eligibili spre transplant cardiac (B)
trimitere la centre specializate n ngrijirea ICC refractare (A)
toate celelalte recomandari de clasa I mentionate pentru stadiile
A, B si C
Clasa IIb:
plasare de cateter n AP pentru orientarea tratamentului la
bolnavi cu simptome severe persistente (C)
plastie sau n locuire de valva mitrala la pacienti cu regurgitare
mitrala secundara severa (C)
perfuzie i.v. continua cu inotrop pozitive pentru ameliorarea
simptomatologiei (C)
Clasa III:
ventriculectomie stnga partiala (C)
perfuzie i.v. intermitenta rutiniera de inotrop pozitive (B)
Anticoagularea orala n IC
Recomandari ACC/AHA 1995, ESC 1997
Clasa I:
fibrilatie atriala (toate formele clinice)(A)
antecedente de trombembolism pulmonar sau sistemic (inclusiv
tromboza venoasa profunda)(A)
Clasa II:
trombi intracavitari (AS, urechiusa AS, intra-ventricular stng
post-IM s.a.)(B)
ICC de clasa functionala IVb chiar si n absenta altor indicatii (C)
Clasa III:
aspirina sau alt antiagregant plachetar n loc de anticoagulant
oral (C)
147.Tratamentul medicamentos al IC
Terapia cu IECA n ICC
Efectele IECA (toate) dovedite n trialuri mari:
reducere semnificativa de mortalitate/morbiditate
ameliorare a calitatii vietii
Principii de utilizare:
initiere n oricare din stadiile ICC
initiere cu doze mici, sub controlul PA si functiei renale, care se
cresc progresiv pna la dozele tinta din trialuri (ex.: enalapril 2 x
20 mg/zi)
Reactii secundare:
tuse (circa 10% din pacienti)
hipotensiune arteriala (rar problematica)
angioedem sau edem Quincke (rar dar grav!)
inhibitie usoara a eritropoiezei
crestere de acid uric (rar guta clinic manifesta)
Terapia diuretica n ICC
Medicamente utilizate:
furosemid p.o: 40-100 mg/zi; i.v.: 40-2000 mg/zi
(torasemid) p.o.: 5-20 mg/zi
tiazidice (rar si numai n asociere cu furosemid)
antikaliuretice (spironolactona 25-100 mg/zi)
anti-V1A/V2 (conivaptan, tolvaptan)
Principii de utilizare:
initiere numai n caz de retentie lichidiana
terapie orala n formele usoare; n formele severe, numai dupa
terapie i.v. (pentru stabilizare)
control zilnic al terapiei prin diureza si greutate
n caz de rezistenta: asociere de 2-4 diuretice din clase diferite
de actiune (tiazidice, apoase, osmotice, antikaliuretice) si
restrictie hidrica
Terapia inotrop pozitiva n ICC
Medicamente uzuale:
digoxina p.o.: 0,25 mg/zi
(digitoxina p.o.: 0,1 mg/zi)
nici un alt medicament oral nu s-a dovedit lipsit de efecte
negative pe mortalitate sau morbiditate (amrinona, milrinona,
ibopamina, xamoterol s.a.) dar cu posibile sanse pentru
sensibilizantele la calciu (pimobendan, levosimendan)
Principii de utilizare:
initiere n oricare din clasele II-IV NYHA pentru controlul
simptomatologiei
utilizare zilnica - scheme intermitente (de tip 5/7) sunt permise
numai la cei cu disfunctie renala sau la vrstnici (> 75-80 ani)
Beta-blocantele adrenergice n ICC
Medicamente dovedit utile n trialuri mari:
metoprolol (succinat): 100-150 mg/zi
carvedilol: 2 x 25 mg/zi
bisoprolol: 10 mg/zi
n studiu: nebivolol
Principii de utilizare:
initiere numai dupa stabilizarea bolnavului (fara edeme,
simptomatologie minima s.a.)
initiere cu doze foarte mici care se cresc progresiv n mod lent
("start low, go slow") pna la atingerea dozelor tinta utilizate n
trialuri
evitare a b-stimulantelor n caz de decompensare (preferabile
inhibitoarele de PDE III: milrinona)
Efectele b-blocantelor n ICC
Efecte generale, clinice si paraclinice:
scadere semnificativa de mortalitate si morbiditate
ameliorare a capacitasii de efort si simptomelor
scadere semnificativa a dimensiunilor cardiace
crestere a fractiei de ejectie a VS
Explicatii posibile:
up-regulation al b-receptorilor adrenergici
protectie miocardica directa fasa de catecolamine
inhibisia sistemelor vasoconstrictoare (RAA, ET-1)
potentare a sistemului kininelor
efecte antiaritmice (crestere a pragului de FV)
restaurare a reflexului baroceptor alterat
efecte metabolice (antiapoptotic, antioxidant, shift de utilizare
AGL - carbohidrati, reducere HVS)
148.Tratamentul nemedicamentos in IC
Masuri generale:
dieta hiposodata (n stadiile cu retentie de lichide)
recuperare/reeducare fizica - rol posibil dar incert (de ncercat n
stadiile cele mai avansate, n functie de toleranta si n mod
progresiv)
Masuri interventionale/chirurgicale:
corectii ale bolilor de fond (coronariene, valvulare sau mecanice
de structuri cardiace)
anuloplastie (valvuloplastie) mitrala la pacientii cu dilatatie
importanta a cavitatii VS (?)
pacing biventricular sincron
Interventii dovedit inutile:
cardiomioplasite
rezectie partiala de VS (operatia
Batista)
149.Abordarea IC acute/decompensate
Tratamentul medical standard al
IC A/D:
diuretic de ansa (furosemid),
400-2000 mg/zi n perfuzie i.v.
stimulante b1-adrenergice
(dobutamina)
inhibitoare de PDE III ?
(milrinona)
optimizare a digitalizarii
ultrafiltrare extracorporeala
Tratamente interventionale sau chirurgicale
Terapii farmacologice noi:
Ca++-sensibilizante sau inodilatatoare cu inhibitie de PDE III
asociata (pimobendan, levosimendan)
peptide natriuretice (nesiritid)
adrenomedulina, blocante ET-1 ("sentani")*
ASISTENTA CARDIOLOGICA IN AMBULATOR
150.Principii generala de asistenta cardiologica in ambulator
1. Pacientul asimptomatic:
- screening populaional pentru depistarea factorilor de risc
ai bolilor cardiovasculare;
- depistarea pasiv a factorilor de risc;
- depistarea activ a factorilor de risc.
2.Pacientul simptomatic:
- anamnez minuioas;
- APP;
- AHP;
- istoric;
- simptomatologie;
- complicaii
HTA: IC: - blocante
- diagnostic confirmare HTA -IEC
- stadializarea - diuretice
- evaluarea riscului total
- tratament conform ghidurilor
- evaluare de etap la 3 luni
BC diagnostic AP tratament corect: - nitrai
- aspirin
-
blocante
IMA : - aspirin
- blocante
- statine
- IEC
- revascularizare
151.Supravegherea generala a bolnavilor cu diagnostice stabilite in
spital
Consta in:
-consultatia de control-anamneza
-examen obiectiv;
Explorari paraclinice:
-ECG;
-ECG cu mediere de semnal;
-ECG Holter(monitorizarea ambulatorie a ritmului cardiac pe 24h);
-Monitorizarea tensiunii arteriale-in clino si ortostatism;inainte si dupa
efort(la pacientii cu HTA);
-Teste de efort(la pacientii cu AP)
-Ecografia cardiaca;
-Ecografia Doppler;
-teste de laborator(profil lipidic,glicemie)-pentru aprecierea factorilor de
risc;
-monitorizarea INR la pacientii cu tratament anticoagulant;
Monitorizarea HOLTER
OTehnic neinvaziv
O Repetabil
O Permite evaluarea riscului aritmic de MSCA
O Permite evaluarea ischemiei silenioase
O Permite evaluarea severitii TR,TC, ischemiei silenioase
O Evalueaz rezultatele interveniilor chirurgicale
~ Supravegherea pacienilor post IMA cu evaluarea riscului de
MSCA
Scopuri:- -cresterea calitatii vietii;
-reducerea riscului cardiovascular;
-prevenirea complicatiilor si recidivelor;
-interventia la timp in cazul evolutiei nefavorabile a bolii;
-evaluarea-elaborarea tratamentului-urmarirea in dinamica a
rezultatelor;
-optimizarea metodelor de tratament.
152.Rolul studiilor populationale cardiovasculare
Studiile epidemiologice urmaresc:
descrierea aparitiei si raspandirii spatiale a bolilor
investigarea etiologiei bolilor (cauzele si modul de propagare)
descrierea factorilor de risc si a celor cu valoare de diagnostic sau
prognostic
prevenirea bolilor
Studiile analitice investigheaz relaia dintre dou categorii de variabile, factorul(ii) de risc i
efectul (boal, complicaie, deces), cutnd s evidenieze eventualele asocieri dintre
acestea.Exemplu :Studiu de evaluare a diabetului ca factor de risc pentru apariia infarctului de
miocard.
Studiile de cohorta(de urmarire)-Sunt dou scopurile studiilor de cohort, unul descriptiv
(descrierea incidenei unor efecte = boli, complicaii) de-a lungul timpului, iar cellalt analitic
(analiza asocierilor dintre factori de risc sau factori prognostici i efectele respective).
De exemplu, evaluarea fumatului ca factor de risc pentru apariia bolii arteriale periferice.
Studiile randomizate Exemplu:-confirmarea efectelor unui medicament
Pana in prezent, programele de evaluare a factorilor de risc se bazeaza pe rezultatele celui mai
prestigios studiu din istoria moderna a medicinii: studiul de la Framingham.Prin acest studiu au
fost identificati principalii factori de risc cardiovasculari si au fost elaborate sisteme de evaluare
si stratificare a riscului al individual.
Profilaxia Bolilor C-V
153.Controlul factorilor de risc modificabili
Factorii de risc modificabili sunt:-dislipidemiile;
-tutunul;
-HTA;
-DZ;
-alimentatia saraca in fibre vegetale;
-sedentarismul;
-obezitatea.
Controlul factorilor consta intr-un tratament nefarmacologic:
-intr-o dieta adecvata care sa duca la reducerea riscului:
-ex in HTA:consum scazut de sodiu(4,6-5,8 g/zi)
-evitarea sau diminuarea grasimilor saturate din alimentatie;
-alimente bogate in potasiu;
-consum crescut de fructe,legume,peste;
-dieta hipocalorca;
-in abandonarea fumatului(reduce riscul de AVC si boala
coronariana);
-reducerea consumului de alcool(risc de AVC);
-scaderea in greutate(duce la corectarea dislipideamiei si a
DZ)
-exercitii fizice:mersul pe jos,inotul;
Tratamentul farmacologic al *dislipidemiilor-administrarea de
hipolipeminate:-fibrati:clofibratul,fenofibratul;
-statine:simvastatina,lorvastatina,atorvastatina;
*DZ-antidiabetice orale:cls 1 si 2 sau insulina dupa caz
*HTA-clase de medicamente:
1)Diuretice:Furosemid 20-240mg/zi;Bumetanid 1-2 mg/zi;
2)B-blocante:carvedilol,metoprolol,etc
3)Blocanti ai canalelor de calciu:dihidropiridine(felodipina 5-10
mg/zi,amlodipina 5-10 mg/zi),verapamil 120-240 mg/zi,diltiazem 240-320
mg/zi;
4)Alfa-blocante:doxazosin 1-2 mg/zi;prazosin 0,5-1 mg initial-->20 mg
maxim;
5)IECA:captopril 25-100 mg/zi;enalapril 2,5-40 mg;;lisinopril 10-20 mg/zi,etc
6)Sartani:valsartan 80-320 mg/zi;irbesartan 150-300 mg/zi;candesartan 16-
32 mg/zi,etc 7Blocanti ai rec de endotelina(sentani):bosentanul;
8)Vasodilatatoare directe:hidralazina,dihidralazina,minoxidil;
9)Activatoare ale canalelor de potasiu:nicorandil 2,5-10 mg/zi;pinacidil 25-
100 mg/zi;
10)Medicamente cu actiune centrala:alfa metil dopa,clonidina.
154.Masuri dietetice de profilaxie a bolilor cardiovasculare
-se interzice fumatul si consumul de alcool;
-Consta in dieta corecta a bolii de baza ce se poate complica, cu afectiuni
cardiovasculare:
*DZ-Regim hipoglucidic;
*obezitatea-dieta hipoglucidica,fara a devenii insa excesiv hiperproteica sau
hiperlipidica;
*dislipidemiile-reducerea lipidelor;
-In HTA-regim hiposodat(1-3 g sodiu/zi) la care se adauga restrictiile
glucidice,lipidice,proteice in functie de patologia
asociata(DZ,hiperuricemii,dislipidemii);
-la pacientii cu suferita coronariana indiferent de statusul ponderal si
consumul energetic regimul este
normo/hipocaloric,normo/hipoglucidic,hiposodat(cand este prezenta HTA);
-in insuficienta cardiaca-dieta
normo/hipoglucidica,hipoproteica,hipolipidica,desodata(<500 mg/zi)
-sunt permise carnea de pui,laptele si branzeturile
desodate,paine nesarata,cereale,fructe.
155.Terapii medicamentoase de profilaxie primara a bolilor
cardiovascular e
Preventia primara a bolilor cardiovasculare consta in reducerea factorilor de
risc:
1)HTA-tratamentul medicamentos
I. Diuretice.:
- diuretice tiazidice ;
- diuretice de ans ;
- diuretice antialdosteronice.
II. Beta blocantele sunt blocani ai receptorilor adrenergici i pot fi :
- neselective : propranolol, pindolol, alprenolol, exprenolol,
nadolol, sotalol, timolol ;
-
1
selective : atenolol, metoprolol, bisoprolol, betaxolol,
acebutolol ;
- cu aciuni asociate : - - blocante : labetalol, carvedilol
- vasodilatator direct : celiprolol
- protecie miocardic prin creterea produciei
de MO i nalt selectivitate :
- atlei.
III. Blocani ai canalelor de calciu
Se prefer : - dihidropiridine de generaia a II-a i a III-a (felodipina,
amlodipina) ;
- verapamil (cu eliberare prelungit) ;
- diltiazem (cu eliberare prelungit)
Doze uzuale :
- amlodipina 5-10 mh/zi ;
- felodipina 5-10 mg/zi ;
- verapamil 120-240 mg/zi ;
- diltiazem 240-320 mg/zi.
V. Inhibitorii enzimei de conversie
Reprezint clasa de medicamente cea mai utilizat n terapia
antihipertensiv, deoarece studii importante pe cohorte mari i pe o
durat lung de timp au demonstrat c administrat precoce n
monoterapie sau n combinaie scad morbiditatea i mortalitatea,
mpiedic evoluia spre insuficien cardiac sau boal renal final.
Doze, reprezentani :
- captoprilul - se administreaz a jeune n doze de 25-100 mg/zi (2-3
doze pe zi)
- enalapril - 2,5-40 mg (uzual 20 mg/zi ;
- lisinopril - 10-20 mg/zi ;
- benazepril - 5-80 mg/zi ;
- perindopril - 4-8 mg/zi ;
- quinapril - 10-40 mg/zi ;
- ramipril - 5-10 mg/zi ;
- trandolapril - 2-4 mg/zi (priz unic) ;
- fosinopril - 10-40 mg/zi (priz unic).
Aceast clas de medicamente antihipertensive aduce beneficii
importante n terapia HTA att n monoterapie ct i n terapie combinat.
Efectele secundare de clas sunt : tusea, edemul angioneurotic,
hiperkaliemia, hiperuricemia, hipotensiunea arterial, anomalii fetale
(sunt contraindicate n sarcin).
VI. Blocanii receptorilor angiotensinei II. (SARTANI)
Reprezint un grup de medicamente care acioneaz la nivelul
receptorilor AT
1
blocnd aciunea A
II
format la nivel plasmatic sau pe ci
alterne.
Doze reprezentani :
- valsartan 80-320 mg/zi ;
- irbesartan 150-300 mg/zi ;
- eprosartan 600-800 mg/zi ;
- telmisartan 80-160 mg/zi ;
- candesartan - cilexil 16-32 mg/zi.
VII. Blocanii receptorilor de endotelin (SENTANI)
Reprezentani-bosentanul
2)Tratamentul medicamentos al diabetului zaharat-antidiabetice orale
3)Clase medicamentoase cu rol in reducerea riscului de ATS :
-rezine :colestiramina 4-24 g/zi ;colestipol 5-30 g/zi ;
-acid nicotinic1,5-6 g/zi ;
-fibrati :-gemfibrozil 1,2 mg/zi ;-clofibratul 2g/zi ;
-statinele :-simvastatina=10-40 mg/zi ;
-lovastatina=10-80 mg/zi ;
-atorvastatina=20-80 mg/zi;
-pravastatina=10-40 mg/zi.
156.Terapiei medicamentoase de profilaxie secundara a bolilor
cardiovasculare .
Profilaxia secundara a RAA
In caz de cardita -valvulopatie post-R: Benzatin penicilina G 1.200.000 u
la interval de 4 saptamni timp de minimum 10 ani dupa ultimul episod de
RAA sau cel putin pna la mplinirea vrstei de 40 de ani
In caz de cardita fara valvulopatie: idem timp de minimum 10 ani sau
pna la vrsta adulta (care din cele doua se aplica)
RAA fara cardita: idem dar timp de 5 ani sau pna la vrsta de 21 de ani
In caz de alergie la penicilina: sulfadiazina 0,5 g o singura data pe zi (<
27 Kg) sau 1 g la > 27 kg sau eritromicina 250 mg/zi = aceleasi durate de
timp ca la penicilina
-la pacientul cu BC(boala coronariana?)
aspirin > 75 mg /zi la pacienii cu B cerebrovasc. i 75% la HTA cu BC
= blocante IMA
= IEC (IMA, disfuncie sistolic de VS FE < 40%, IC) sau la persoane cu risc
crescut (multifactorial)
= statine
= anticoagulante (la pacienii coronarieni selecionai)
You might also like
- Curs Ekg-Normal Si PatologicDocument35 pagesCurs Ekg-Normal Si PatologicKinga Emese Joanovics80% (20)
- Instrumentarul ChirurgicalDocument9 pagesInstrumentarul ChirurgicalLeonard D100% (22)
- Diagnosticul Diferential in Durerea Toracica-26835 PDFDocument81 pagesDiagnosticul Diferential in Durerea Toracica-26835 PDFАндрей КирьякNo ratings yet
- Nefrologie Ciocalteu Subiecte RezolvateDocument20 pagesNefrologie Ciocalteu Subiecte RezolvateIrina Itu100% (1)
- Model Caz 1Document9 pagesModel Caz 1Nicoleta MihaelaNo ratings yet
- Subiecte Medicina InternaDocument28 pagesSubiecte Medicina InternaAna-Maria Croitoru100% (3)
- Grile Licenta Medicina 2022Document322 pagesGrile Licenta Medicina 2022Gabriel Saizu100% (1)
- Cazuri Clinice Cardiac 1Document25 pagesCazuri Clinice Cardiac 1Mihaela OlaruNo ratings yet
- ECG Curs AritmiiDocument108 pagesECG Curs AritmiiFlavia Flintasu100% (4)
- ECG 2 PatologieDocument37 pagesECG 2 Patologienutrientz100% (1)
- Cazuri-Clinice NefroDocument48 pagesCazuri-Clinice NefroAnca Adam100% (1)
- Cazuri ClliniceDocument16 pagesCazuri Cllinicebaciu92No ratings yet
- Tulburari Hidro-ElectroliticeDocument44 pagesTulburari Hidro-ElectroliticeAlice Musca100% (1)
- Subiecte-Rezolvate Nefrologie FundeniDocument52 pagesSubiecte-Rezolvate Nefrologie FundeniAlexandru Babeu100% (2)
- RadioterapieDocument61 pagesRadioterapiePopescu GeorgeNo ratings yet
- Urgente CardiologieDocument7 pagesUrgente Cardiologiecopilalintat100% (1)
- Subiecte Medicina InternaDocument17 pagesSubiecte Medicina InternaChis MadalinaNo ratings yet
- Hipertensiunea Pulmonara CursDocument15 pagesHipertensiunea Pulmonara CursCORYNEBACTERIUM100% (1)
- Cardiologie GrileDocument41 pagesCardiologie GrileCezara DughilaNo ratings yet
- Grile CardioDocument67 pagesGrile CardioRoxana Maria MunteanuNo ratings yet
- Subiecte Rezolvate NefrologieDocument68 pagesSubiecte Rezolvate NefrologieGenevieve Dana100% (1)
- 14.hipertensiunea PulmonaraDocument83 pages14.hipertensiunea Pulmonaramaria asaveiNo ratings yet
- Cazuri Clinice 2013Document10 pagesCazuri Clinice 2013Morogai ValeriaNo ratings yet
- Subiecte Rezolvate Pneumo PDFDocument34 pagesSubiecte Rezolvate Pneumo PDFElena CracNo ratings yet
- Prezentare de Caz ClinicDocument51 pagesPrezentare de Caz ClinicValerian BîcosNo ratings yet
- Prezentare Caz CardiologieDocument1 pagePrezentare Caz CardiologieBogdan CiubotariuNo ratings yet
- Examenul Obiectiv Al AbdomenuluiDocument8 pagesExamenul Obiectiv Al AbdomenuluiSilv PtnNo ratings yet
- BalonDocument8 pagesBalonAlina CodreanuNo ratings yet
- Boala CrohnDocument48 pagesBoala CrohnDiana MaicanNo ratings yet
- Sindrom HepatopulmonarDocument6 pagesSindrom HepatopulmonarMihaela ChituNo ratings yet
- 06 VP MitraleDocument56 pages06 VP MitraleSabyn Mateescu100% (1)
- Cazuri Clinice NefrologieDocument9 pagesCazuri Clinice NefrologieMaricica PirauNo ratings yet
- IMUNOLOGIEDocument12 pagesIMUNOLOGIEDiana MaicanNo ratings yet
- 16 Semne Clinice ChiruDocument6 pages16 Semne Clinice ChiruAnna Belenciuc100% (3)
- Grile CardiologieDocument14 pagesGrile CardiologieDanCosmin14No ratings yet
- AnemiaDocument98 pagesAnemiaCora Balaban-PopaNo ratings yet
- Grile NefrologieDocument36 pagesGrile NefrologieLarisa Zamfir100% (1)
- Subiecte NefrologieDocument35 pagesSubiecte NefrologieAndrei Niculescu100% (1)
- ECG Curs 3Document118 pagesECG Curs 3ayannapui100% (5)
- 03 - CV - Curs 2 - AscultatiaDocument36 pages03 - CV - Curs 2 - Ascultatialorelley30100% (7)
- Caz Clinic Hipertensiune Arteriala in FeocromocitomDocument1 pageCaz Clinic Hipertensiune Arteriala in FeocromocitomAlexandra CristescuNo ratings yet
- Cazuri Hemato Nou Converted 1Document43 pagesCazuri Hemato Nou Converted 1Irina TagaNo ratings yet
- Ecocardiografie GeneralitatiDocument40 pagesEcocardiografie Generalitatiflavy_ana19No ratings yet
- Curs 6 - Malformatiile CardiaceDocument114 pagesCurs 6 - Malformatiile CardiaceGeorgiana IlincaNo ratings yet
- Patologia Aparatului Cardiovascular 2019-2020Document27 pagesPatologia Aparatului Cardiovascular 2019-2020raluca_tNo ratings yet
- Subiecte Nefrologie 6 Cazuri CliniceDocument2 pagesSubiecte Nefrologie 6 Cazuri CliniceOlimpia BuligaNo ratings yet
- Curs 4 Evaluarea RinichiuluiDocument53 pagesCurs 4 Evaluarea RinichiuluiCodrut Stefan100% (1)
- Hemopatii Maligne - AsistDocument19 pagesHemopatii Maligne - AsistDaniel MoroşanNo ratings yet
- Subiecte Cardiologie - CursDocument3 pagesSubiecte Cardiologie - Cursmarius0688No ratings yet
- Adrian Co VicDocument48 pagesAdrian Co VicAlex AlxNo ratings yet
- Grile La GramadaDocument45 pagesGrile La Gramadamara_barbuNo ratings yet
- Caz Clinic Biochimie IVDocument38 pagesCaz Clinic Biochimie IVStejarel Ionescu100% (3)
- Anemia FeriprivaDocument86 pagesAnemia FeriprivaXDCVXNo ratings yet
- Grile Fiziopatologie Seria ADocument11 pagesGrile Fiziopatologie Seria AMara HincuNo ratings yet
- CardioDocument77 pagesCardioDeeaAndreeaNo ratings yet
- Valvulopatii Mitrale 2013Document64 pagesValvulopatii Mitrale 2013Nicoleta Popa-FoteaNo ratings yet
- Curs CardioDocument72 pagesCurs CardioStefanCrew GamingNo ratings yet
- 2004 C4 Stenoza Mitrala Musetescu NDocument38 pages2004 C4 Stenoza Mitrala Musetescu NStefan ParvanovNo ratings yet
- RAA ValvulopatiiDocument87 pagesRAA ValvulopatiiTabita Cosovan100% (1)
- Spondilita AnchilozantaDocument29 pagesSpondilita Anchilozantamicaella07100% (1)
- 2. PATOLOGIA APARATULUI CARDIOVASCULAR 2023-2024 (5)Document27 pages2. PATOLOGIA APARATULUI CARDIOVASCULAR 2023-2024 (5)Maria OlteanNo ratings yet
- Cardiologie Subiecte RezolvateDocument117 pagesCardiologie Subiecte RezolvatetrofincrisNo ratings yet
- Boala CoronarianăDocument37 pagesBoala CoronarianăAndreea CNo ratings yet
- Reumatismul Articular Acut: EtiologieDocument8 pagesReumatismul Articular Acut: EtiologieValiLNo ratings yet
- Pro 5893 24.10.13Document6 pagesPro 5893 24.10.13Corina-Elena ConstantinNo ratings yet
- Rezumate Congres 2009Document46 pagesRezumate Congres 2009Diana MaicanNo ratings yet
- Elevator Cu Senile T09 Roby, Standard, Capacitate Max. 130 KG - MULTILIFT SYSTEMSDocument8 pagesElevator Cu Senile T09 Roby, Standard, Capacitate Max. 130 KG - MULTILIFT SYSTEMSDiana MaicanNo ratings yet
- 6182-PN Institutul OncologicDocument55 pages6182-PN Institutul OncologicDiana MaicanNo ratings yet
- Reguli Generale de Ingrijire A Tegumentului in Timpul RadioterapieiDocument1 pageReguli Generale de Ingrijire A Tegumentului in Timpul RadioterapieiDiana MaicanNo ratings yet
- Reguli Generale de Ingrijire A Tegumentului in Timpul RadioterapieiDocument35 pagesReguli Generale de Ingrijire A Tegumentului in Timpul RadioterapieiDiana MaicanNo ratings yet
- Consimtamantul Pacientului RadioterapieDocument2 pagesConsimtamantul Pacientului RadioterapieDiana MaicanNo ratings yet
- Consimtamantul Pacientului RadioterapieDocument2 pagesConsimtamantul Pacientului RadioterapieDiana MaicanNo ratings yet
- Indicatii Cancer MamarDocument1 pageIndicatii Cancer MamarDiana MaicanNo ratings yet
- PHG Practicile de RadioterapieDocument47 pagesPHG Practicile de RadioterapieDiana MaicanNo ratings yet
- Indicatii Cancer MamarDocument1 pageIndicatii Cancer MamarDiana MaicanNo ratings yet
- Reguli Generale de Ingrijire A Tegumentului in Timpul RadioterapieiDocument1 pageReguli Generale de Ingrijire A Tegumentului in Timpul RadioterapieiDiana MaicanNo ratings yet
- Rate DobanziDocument3 pagesRate DobanziDiana MaicanNo ratings yet